P-626 - NEUMOMEDIASTINO TRAS PERFORACIÓN ENDOSCÓPICA DE COLON: LA IMPORTANCIA DE MANTENER UN ALTO ÍNDICE DE SOSPECHA
1Hospital Universitario Virgen de la Arrixaca, Murcia; 2Hospital Dr. Rafael Méndez, Lorca.
Introducción: El aumento del número de procedimientos endoscópicos conlleva un mayor riesgo de perforación iatrogénica. En la literatura se han descrito múltiples factores de riesgo para la perforación colónica. Algunos de los principales son la edad, el carácter terapéutico de la prueba (especialmente en casos de intervencionismo relacionados con neoplasias y polipectomías) y la presencia de alteraciones anatómicas como diverticulosis o bridas secundarias a cirugía abdominal previa. La repercusión y el pronóstico dependerán de factores relacionados con el paciente y el tipo de perforación y también del momento del diagnóstico. Lo más frecuente es detectarla por el endoscopista durante el procedimiento o bien inmediatamente después, siendo el síntoma clave el dolor abdominal. En 2017 la Sociedad Mundial de Cirugía de Urgencias propuso un algoritmo para su manejo y tratamiento.
Caso clínico: Mujer, 57 años. Se realiza endoscopia de cribado por antecedentes familiares de cáncer colorrectal en centro concertado. Se objetiva en sigma gran inflamación en el contexto de diverticulitis por lo que se suspende la prueba por el riesgo de iatrogenia. Inmediatamente después, comienza con dolor abdominal. Se realiza radiografía abdominal, que es normal y se decide alta. Doce horas después, acude a urgencias por dolor abdominal y febrícula. En la analítica presenta 16,000 leucocitos y proteína C-reactiva de 26 mg/dL. Se realiza radiografía en la que destaca la silueta renal derecha rodeada de gas por lo que se decide realización de TAC. En este, se objetiva un extenso retroneumoperitoneo y neumomediastino leve y sospecha de perforación sigmoidea con escaso liquido libre en Douglas (figs.). Se decide laparoscopia exploradora con hallazgo de perforación de aproximadamente 1,5 cm en borde mesentérico de sigma, cubierta por epiplón mayor y ausencia de peritonitis. Se decide cierre primario a puntos sueltos de PDS 3/0, lavado y drenaje. Tras un posoperatorio favorable, fue alta al 4º día posoperatorio sin incidencias.
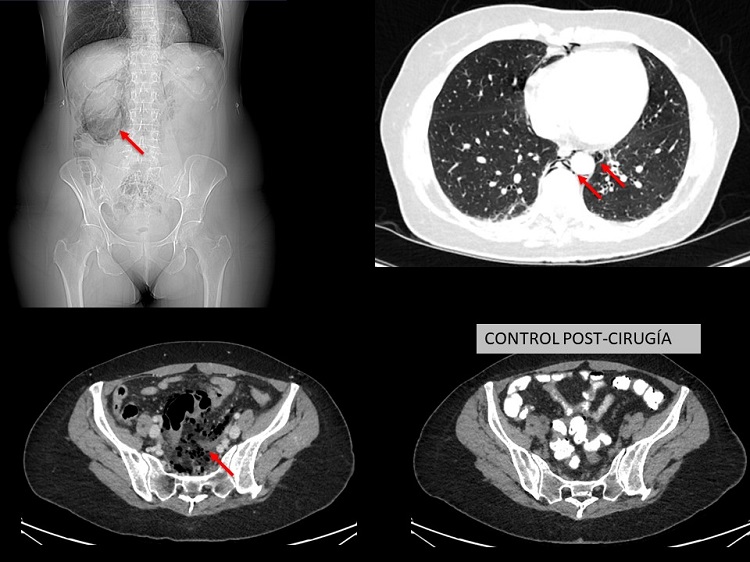
Discusión: La perforación colónica durante un procedimiento endoscópico es un hecho infrecuente pero grave. Su manejo, dependerá de múltiples factores pero ante la clínica, debe tenerse un alto índice de sospecha dado que las perforaciones en el borde mesentérico pueden presentar escasos síntomas en los primeros momentos. En pacientes seleccionados, el abordaje laparoscópico puede ser útil y seguro y, en ausencia de peritonitis y grandes defectos tisulares, la sutura primaria y drenaje puede ser una opción válida para evitar la resección y estoma temporal.








