Le presentamos el caso de un varón de 86 años con aparición de sialorrea, disfonía, disnea y odinofagia de pocas horas de evolución, que se deriva a urgencias desde la residencia ante la sospecha de posible aspiración.
Basalmente se trataba de un paciente institucionalizado, con dependencia funcional total establecida (índice de Barthel 5/100) secundaria a ictus isquémico aterotrombótico de la ACM derecha, con secuelas de espasticidad, hemiplejia izquierda y disfagia orofaríngea, así como demencia severa de etiología vascular (MEC 6/28).
Entre sus antecedentes destacan hipertensión arterial crónica, diabetes mellitus tipo 2, dislipemia, insuficiencia renal crónica estadio III, cardiopatía isquémica con doble bypass aortocoronario y stent en coronaria derecha por reestenosis posterior.
Seguía tratamiento con trazodona, zolpidem, quetiapina, bisoprolol, ivabradina, clopidogrel, nitroglicerina, metformina, metamizol, paracetamol y omeprazol.
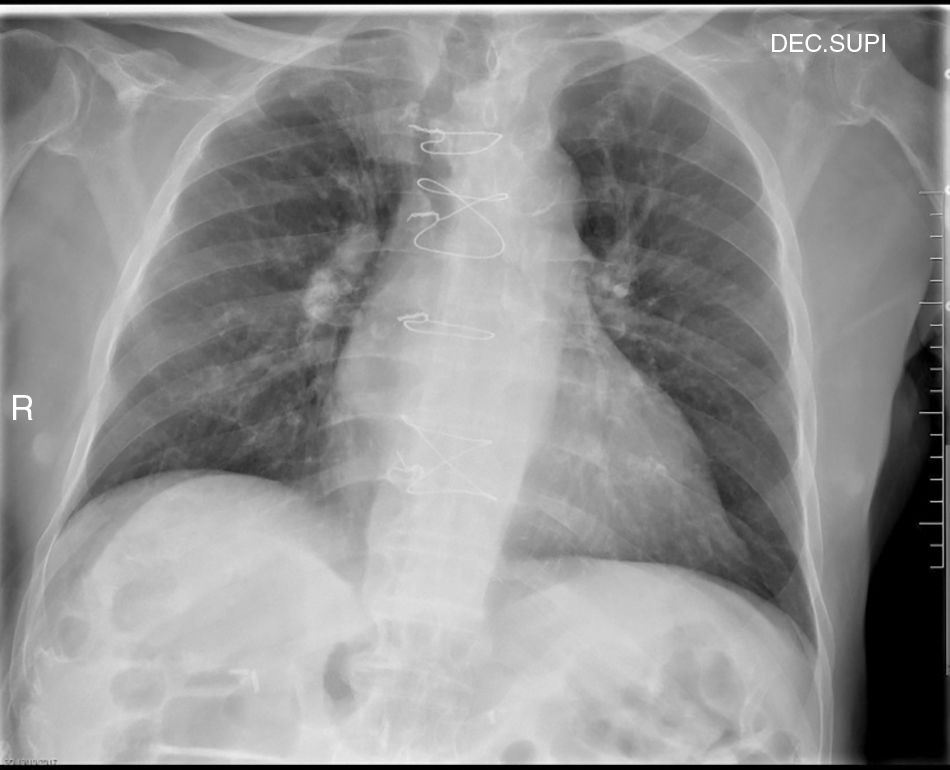
A su llegada a urgencias presentó estabilidad hemodinámica inicial con SatO2 basal del 96%, se solicitó radiografía de tórax convencional que no evidenció cuerpo extraño (fig. 1).
Analíticamente destacaba elevación de reactantes de fase aguda (PCR 143mg/l), sin leucocitosis ni otros hallazgos significativos.
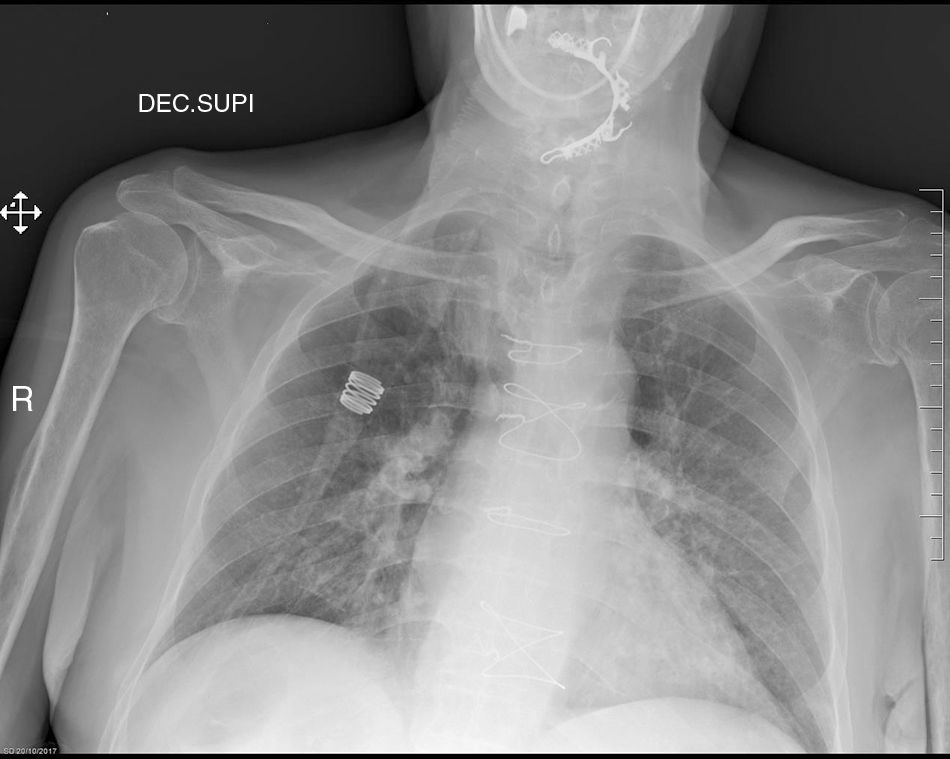
Tras 24h de evolución, ante la persistencia de clínica y la aparición posterior de broncoplejía se repitió radiografía de tórax ampliada a orofaringe, que mostró prótesis dental en tercio inferior de faringe (fig. 2).
Se procedió a la extracción del cuerpo extraño mediante pinzas, y bajo monitorización, preoxigenación y sedoanalgesia (50μg fentanilo y 6mg midazolam) sin incidencias durante el procedimiento, extrayéndose prótesis dental íntegra sin signos de sangrado.
Posteriormente presentó tendencia a hipotensión que recuperó tras intensificación de sueroterapia, con analítica posterior sin anemización ni otros signos sugestivos de sangrado activo.
Como complicación presentó somnolencia y disminución de Glasgow con broncoaspiración secundaria, que requirió administración de flumazenilo en perfusión continua, sin clara respuesta, finalmente retirado ante sospecha de síndrome confusional hipoactivo recuperando progresivamente el nivel de conciencia.
Durante el ingreso en planta fue necesario mantener tratamiento antibiótico con amoxicilina-clavulánico, así como corticoterapia y broncodilatadores nebulizados ante infección respiratoria de origen aspirativo. Se intensificó dieta adaptada a disfagia y medidas posturales, además de la retirada de prótesis dental de manera definitiva, presentando estabilidad inicial.
Posteriormente, tras varios episodios de broncoaspiración, pese a todas las medidas activas y preventivas tomadas, el paciente presentó mala evolución siendo finalmente éxitus.
DiscusiónLa aspiración de material protésico dentario es un evento infrecuente1,2, pero debe ser tomado en cuenta debido al carácter grave y potencialmente mortal2–5. Los factores de riesgo más frecuentes son: demencia, psicofármacos, secuelas de ictus, alteraciones del nivel de conciencia…1,2,4.
La anamnesis es fundamental para sospechar esta complicación4; la tos de carácter no productivo, irritativa y en espasmos, alteraciones de la deglución, así como de la fonación1,4,5, son signos y síntomas fundamentales para detectarlo.
Nuestro paciente presentaba demencia vascular, recibía psicofármacos por alteración conductual y como síntomas guía presentó tos irritativa de 48h de evolución, disfonía, empeoramiento de disfagia, manteniendo saturaciones normales con una auscultación pulmonar, sin ruidos agregados al inicio.
La valoración radiológica es vital en caso de sospecha5. Se recomienda realizar radiografía de tórax convencional AP y lateral, además de explorar la zona cervical4,6 para valorar orofaringe, ya que el material puede quedar impactado a este nivel como fue nuestro caso.
Estas incidencias nos permitirían además, descartar complicaciones potencialmente mortales como neumotórax y pneumomediastino6.
Las localizaciones más frecuentes de cuerpos extraños en los estudios reportados son a nivel traqueo-bronquial derecho por la predisposición anatómica, ya que es más corto, ancho y vertical que el izquierdo4,5.
Debeljak et al. reportaron un 67% de aspiraciones en el árbol traqueo-bronquial derecho. En otros estudios, también se han descrito casos en el lóbulo inferior derecho (49,4%)4,7 y bronquio principal. En nuestro caso se trata de un enclavamiento de material protésico a nivel orofaríngeo, que no es habitual en los casos previamente reportados.
En conclusión, en pacientes ancianos institucionalizados es frecuente la presencia de factores de riesgo (disfagia, demencia, secuelas de ictus, uso de psicofármacos,..)4, así como el uso de prótesis dentales, y en muchos casos sin un objetivo funcional claro, debiendo tener presente la sospecha clínica de atragantamiento y las complicaciones severas del mismo, ya que los síntomas pueden enmascararse con otras enfermedades y retrasar el diagnóstico4,8.