El bajo rendimiento escolar es un problema frecuente y tiene múltiples causas; las alteraciones que lo caracterizan, se expresan fundamentalmente en las áreas de funcionamiento cognitivo, académico y conductual. El bajo rendimiento escolar es una vía final común de diferentes trastornos, etiologías y mecanismos. Es habitual la presencia de múltiples alteraciones, porque la disfunción cerebral en la niñez generalmente afecta a muchas funciones. Consecuente con lo anterior, los programas de manejo deben ser individualizados, comprensivos e incorporar aspectos del niño en particular, la escuela y la familia. La planificación del tratamiento incluye, educación y entrenamiento de los padres, adecuaciones académicas, técnicas para mantener la autoestima y un enfoque psicofarmacológico. Es necesario monitorear en forma continua los programas de manejo especialmente para detectar comorbilidades importantes que puedan emerger, para realizar modificaciones que se adecuen a los cambios en las demandas académicas y sociales a las diferentes edades del niño y para proveer de información actualizada. Las consecuencias que tenga el bajo rendimiento escolar para el niño dependerán en medida importante de las alteraciones subyacentes. El personal de salud tiene múltiples roles en la prevención, detección, diagnóstico y manejo del niño con bajo rendimiento escolar.
El Bajo Rendimiento Escolar (BRE) es una vía final común que puede ser el resultado de múltiples etiologías. Es un síntoma que toma muchas formas diferentes, puede confinarse a una sola área de funcionamiento o afectar muchas funciones; puede tener múltiples formas de expresión, entre otras asociarse con alteraciones del comportamiento. El cuadro clínico es el resultado de la interacción de múltiples diagnósticos de diversa gravedad, característico del niño(a), naturaleza de la escuela y las capacidades de la familia. A menudo, el cuadro completo no es obvio luego de una sola visita. Se requerirá de múltiples visitas a lo largo del tiempo para entender las interacciones y diagnósticos que son la causa del BRE.
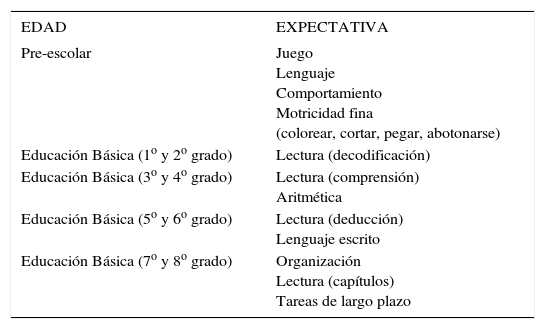
Formas de presentaciónEl BRE no se presenta al azar. Lo más común es que el niño sea identificado cuando no logra cumplir con las expectativas de la sala de clases. La Tabla 1 muestra una lista de expectativas académicas que pueden servir como referentes para detectar BRE.
Expectativas académicas según curso en el colegio
| EDAD | EXPECTATIVA |
|---|---|
| Pre-escolar | Juego Lenguaje Comportamiento Motricidad fina (colorear, cortar, pegar, abotonarse) |
| Educación Básica (1o y 2o grado) | Lectura (decodificación) |
| Educación Básica (3o y 4o grado) | Lectura (comprensión) Aritmética |
| Educación Básica (5o y 6o grado) | Lectura (deducción) Lenguaje escrito |
| Educación Básica (7o y 8o grado) | Organización Lectura (capítulos) Tareas de largo plazo |
El no cumplimiento de las expectativas académicas puede asociarse con alteraciones del comportamiento que pueden ser muy graves y en algunos niños incluso dominan el cuadro. Los comportamientos más comúnmente observados son hiperactividad, desatención, tristeza, preocupación y conductas disruptivas en la sala de clases. Sólo cuando se logra determinar la causa de la alteración del comportamiento se le toma el peso al problema del bajo rendimiento. Por ejemplo, a un niño se le puede diagnosticar un Trastorno Oposicionista Desafiante hasta que no se detecte que tiene un Trastorno del Lenguaje Mixto Receptivo-Expresivo y que es incapaz, y no reacio, a completar sus tareas escolares.
La alteración del comportamiento puede presentarse sólo en la sala de clases y no en el hogar. En el caso de niños pequeños, los padres a menudo se adaptan a las dificultades del niño y no les imponen las mismas demandas que en la sala de clases. Es importante considerar que los niños que se escapan o evitan ir a clases, están señalando con eso que su situación es insoportable. Algunos niños incluso mencionan la idea del suicidio. Por otra parte, hay niños que mantienen la compostura durante clases y no demuestran alteraciones del comportamiento sino hasta que llegan a casa, y al momento de hacer las tareas.
Otros niños se detectan por presentar disfunciones asociadas que los hacen estar en riesgo de bajo rendimiento escolar. Por ejemplo, niños nacidos muy prematuramente, que han sufrido daño cerebral traumático o que padecen epilepsia, tienen un mayor riesgo de tener bajo rendimiento escolar. Debido a la excesiva vigilancia que se ejerce sobre ellos, muchos de estos niños ya están calificados como con problemas escolares incluso antes de que el bajo rendimiento se manifieste totalmente.
Diagnóstico diferencialLos trastornos asociados a bajo rendimiento escolar incluyen trastornos neurológicos, del comportamiento y emocionales, y están definidos por las funciones que ellos limitan. Cada una de estas condiciones está asociada con muchas etiologías diferentes: genéticas, traumáticas, infecciosas (incluyendo infecciones intrauterinas), exposiciones a tóxicos (tabaco, alcohol, plomo, drogas) y la condición de prematuro. Debido a que estas etiologías causan disfunción cerebral difusa, en el mismo niño pueden coexistir múltiples condiciones. La Tabla 2 muestra una lista de diagnósticos diferenciales de bajo rendimiento escolar.
Diagnóstico diferencial en niños con bajo rendimiento escolar
| Dificultades Específicas del Aprendizaje |
| Trastorno por Déficit de Atención / Hiperactividad (TDAH) |
| Discapacidad Intelectual |
| Trastorno de Lenguaje Mixto Receptivo y Expresivo (TLRE) |
| Trastornos Generalizados del Desarrollo (TGD) |
| Trastornos de Coordinación Motriz |
| Síndrome de Tourette |
| Crisis Epilépticas Parciales Complejas |
| Trastornos de Adaptación |
| Trastornos de Ansiedad |
| Trastornos Afectivos |
| Abuso de Substancias |
| Hipoacusia |
| Trastornos Visuales |
| Trastornos del Sueño |
| Enfermedades Crónicas |
| Enfermedades Neurodegenerativas |
¿Cuál debería ser la función del médico a cargo de un niño con bajo rendimiento escolar? Visto desde la limitada perspectiva de la escuela, la respuesta sería “mínima”. En cambio, visto desde la perspectiva de la salud del niño, son múltiples las funciones que el médico puede asumir. Éstas incluyen: prevención, diagnóstico precoz, confirmación de diagnóstico, evaluación de etiología, evaluación de disfunciones asociadas, tratamiento y defensa del niño.
Una de las funciones principales del médico es la prevención de condiciones con potencial de provocar daño cerebral. Algunas de las medidas y programas de prevención que sirven para disminuir estas condiciones son: inmunizaciones, suplementos nutritivos, cascos protectores, asientos de seguridad en autos, uso de cinturones de seguridad, programas de prevención de alcohol y tabaco. El diagnóstico precoz se refiere a la identificación e intervención en el pre-escolar de condiciones asociadas a bajo rendimiento escolar. El escalón inicial en el diagnóstico es el monitoreo sistemático de adquisiciones de hitos relevantes del desarrollo, en especial de lenguaje, comportamiento y habilidades de juego.
Una de las funciones más importantes que se le pide al médico es la confirmación del diagnóstico. En primer lugar se debe excluir la presencia de trastornos agudos y enfermedades neurodegenerativas. Para establecer el diagnóstico, se requiere a menudo de evaluaciones complementarias (psicológica, psicopedagógica, de lenguaje). La medicina es la única disciplina que se concentra en determinar la etiología de la condición responsable del BRE. Si por un lado no hay guías de evaluación para el bajo rendimiento escolar, sí las hay para las condiciones de Discapacidad Intelectual, Trastorno Generalizado del Desarrollo y Retraso Global del Desarrollo.
Los médicos tienen diversas funciones que cumplir en el tratamiento de niños con bajo rendimiento escolar. En primer término está el uso apropiado de medicamentos. En segundo lugar, la defensa del niño. Con frecuencia el niño con bajo rendimiento escolar es considerado flojo u oposicionista. La defensa del niño por parte de los profesionales de la salud puede ayudar al profesor a reconocer que tras una actitud reacia se esconde una dificultad. En tercer lugar, está el monitoreo del programa de manejo. Los programas de manejo son por lo general complejos y requieren de adaptaciones. A medida de que el niño madura, los objetivos necesitan reformularse y el programa deberá tener modificaciones para satisfacer los nuevos requerimientos.
Como se demostró anteriormente, los diagnósticos múltiples son la regla cuando se trata de evaluar a un niño con bajo rendimiento escolar. La falta de identificación de una condición coexistente significativa (por ej.: TDAH en un niño con una dificultad significativa de aprendizaje) es la razón más común de fracaso de los programas de tratamiento. Por lo tanto, una función central del médico es el reconocimiento, diagnóstico y manejo de las disfunciones asociadas.
Evaluación médicaLa evaluación médica del niño con BRE debe ser amplia y suficiente para responder las siguientes preguntas:
- 1.
¿La condición es crónica o de inicio reciente?
- 2.
¿Cuáles son los diagnósticos más probables?
- 3.
¿Cuál es la etiología más probable?
- 4.
¿Qué tipos de exámenes o evaluaciones confirmatorias se necesitan?
- 5.
¿Está indicada la administración de medicamentos?
La parte principal de la evaluación médica es una historia detallada, especialmente para definir la naturaleza y la evolución del BRE. ¿Ha repetido el niño asignaturas o grados?, ¿la dificultad se remite a la sala de clases o invade toda la vida del niño?, ¿la dificultad se limita a una asignatura en particular (por ej.: lectura) o a otras también?, ¿el problema se relaciona con el comportamiento en clases, con dificultades para captar conceptos, con fallas en la organización y procesamiento o en una combinación de los anteriores?, ¿varía el niño en su desempeño día a día? Es importante recordar que un problema con un punto de comienzo bien definido, sugiere un trastorno agudo.
En relación a las tareas escolares, ¿cuánto tiempo se demora el niño en completarlas?, ¿pierde tiempo cuando hace sus tareas, o le cuesta captar los conceptos?, ¿es capaz de trabajar en forma independiente o necesita supervisión directa para todas sus tareas?, ¿trae sus tareas a casa?, ¿las lleva hechas cuando se las piden?
La anamnesis de comportamiento debe incluir mediciones del desatención e hiperactividad /impulsividad. También deberá evaluarse ánimo, ansiedad, presencia de perseveraciones/estereotipias y la capacidad para modular respuestas (humor y enojo). Esta evaluación debe incluir el desempeño con pares durante actividades extracurriculares y juego independiente.
La historia familiar (hermanos, padres, abuelos, tíos, y primos) de dificultades académicas en los primeros cursos de colegio, de TDAH, ansiedad o trastornos afectivos, proporciona información importante sobre la etiología. La anamnesis remota se concentrará en condiciones durante la gestación, parto y nacimiento que estén asociadas con disfunción neurológica, destacando convulsiones, infección, daño cerebral traumático o conmoción cerebral. La historia del desarrollo es también vital: ¿hubo retraso en lograr hitos tempranos del desarrollo o comportamientos inusuales durante el período de lactante o pre-escolar?, ¿es un niño torpe?, ¿tiene tics? Una revisión completa por sistema, proveerá información sobre otras condiciones crónicas que puedan estar causando disfunción académica.
El examen físico debe ser completo y detallado. Incluye parámetros del crecimiento (especialmente circunferencia craneana), dismorfias, lesiones de la piel y un examen neurológico completo. Los signos neurológicos “blandos” son signos no-localizadores, madurativos, que se asocian a BRE; son útiles para amplificar trastornos de tono, simetría o coordinación. Igualmente se requiere revisar agudeza visual y auditiva.
Trastornos del desarrollo asociados con bajo rendimiento escolarDiscapacidad intelectualLa discapacidad intelectual, antes llamada retraso mental, es la justificación para fundar la educación especial. La definición más aceptada de discapacidad intelectual es aquella acuñada por la Asociación Estadounidense de Discapacidad Intelectual y del Desarrollo (AAIDD)(2), que la define como una discapacidad caracterizada por limitaciones significativas tanto en el funcionamiento intelectual como en el comportamiento adaptativo -que cubre muchas destrezas prácticas y sociales del día a día-, y que se origina antes de los 18 años. Los tres componentes principales de la definición (intelecto disminuido, habilidades de adaptación y edad) deben estar presentes antes de establecer el diagnóstico.
La limitación del funcionamiento intelectual se mide generalmente mediante una prueba de inteligencia formal, estandarizada y administrada individualmente, típicamente por un psicólogo. Se considera que existe una limitación significativa cuando la función del niño se ubica más de 2 desviaciones estándares bajo el promedio y además se ha considerado el error o medida estándar. Por ejemplo, en un test de coeficiente intelectual (CI) que tiene una media de 100 y una desviación estándar de 15 puntos, como el de las series de Wechsler, un CI de 70, o incluso de 75, indica una limitación significativa en la función intelectual. Si se toma en cuenta el error de medida estándar, puntajes tan altos como 75 puntos pueden significar discapacidad intelectual.
Para diagnosticar discapacidad intelectual se requiere que haya déficit del comportamiento adaptativo, los cuales también están presentes en muchas otras causas de BRE. Los déficit del comportamiento adaptativo son el aspecto más controvertido de la definición de la AAIDD puesto que este constructo está evolucionando y no hay un acuerdo universal sobre cómo implementar la definición. El paradigma actual comprende tres tipos de destrezas: conceptuales, sociales y prácticas. Las destrezas conceptuales se concentran en el lenguaje y alfabetismo; conceptos de dinero, tiempo y numéricos; auto-dirección. Las destrezas prácticas comprenden las actividades del diario vivir (cuidado personal), destrezas ocupacionales, cuidados de la salud, viaje/transporte, horarios/rutinas, seguridad, uso del dinero. Las destrezas sociales se refieren a habilidades interpersonales y lúdicas, autoestima, credulidad, ingenuidad (p. ej., cautela), resolución de problemas sociales y capacidad de seguir reglas, obedecer leyes y evitar ser victimizado. La discapacidad intelectual implica tener déficit significativos en uno de estos tres tipos de destrezas.
El componente final es la edad de comienzo antes de los 18 años. Esto no requiere que el diagnóstico se haga antes de los 18 años, sino que exista evidencia de déficit intelectuales y de comportamiento adaptativo antes de los 18 años.
Existe un rango amplio de habilidades dentro del constructo de discapacidad intelectual. Esto se confirma por estudios epidemiológicos que comparan la prevalencia de discapacidad intelectual entre diferentes países. La discapacidad intelectual severa, de Cl<50, es sorprendente-mente estable con una prevalencia de alrededor de 4/1000. En oposición, la prevalencia de discapacidad intelectual leve tiene un rango de 5-30/1000.
Diversas razones explican la variación en la prevalencia de discapacidad intelectual leve. En primer lugar, la discapacidad intelectual no es un constructo estable; los niños que tienen este trastorno pueden estar dentro o fuera del diagnóstico. Por ejemplo, un niño con un diagnóstico inicial de una dificultad específica del aprendizaje o de un trastorno en el lenguaje, puede no mantener su ritmo de desarrollo cognitivo y caer en el rango de discapacidad intelectual en la adolescencia. A la inversa, otro niño puede ser inicialmente diagnosticado con una limitación intelectual, pero con la maduración evolucionar hacia un trastorno específico del desarrollo. En segundo lugar, es difícil diagnosticar una discapacidad intelectual leve. Hay una renuencia en hacer este diagnóstico a niños pequeños, quizás por la preocupación de que el diagnóstico se convierta en una “profecía autocumplida”. Los niños mayores tienden a reflejar los comportamientos de sus pares intelectuales normales, por lo tanto cuando son vistos en un nivel superficial no destacan como diferentes. Sólo cuando se exploran las razones de por qué o cómo, los déficits se hacen evidentes. En tercer lugar, el diagnóstico de discapacidad intelectual leve puede verse enmascarado por otros trastornos del comportamiento. Muchos niños que muestran comportamientos externalizantes que son el resultado de su discapacidad, se diagnostican equivocadamente como TDAH o Trastorno Oposicionista Desafiante. La función cognitiva debiera tenerse en cuenta en todos los niños que presentan problemas del comportamiento.
Dificultades Específicas del AprendizajeLas dificultades específicas del aprendizaje constituyen un grupo de trastornos que se manifiestan como BRE a pesar de que quienes las padecen tienen una adecuada instrucción académica. Estas dificultades que no se deben a discapacidad intelectual se definen como “...trastorno en uno o más de los procesos psicológicos básicos involucrados en la comprensión o en el uso del lenguaje, oral o escrito, que puede manifestarse como una capacidad imperfecta para escuchar, pensar, hablar, leer, escribir, deletrear o hacer cálculos matemáticos... ” Código de los Estados Unidos (20 U.S.C. 1401 [30]). Las dificultades específicas del aprendizaje pueden detectarse en lectura básica (decodificación), comprensión lectora, cálculo matemático, razonamiento matemático, expresión escrita, comprensión auditiva y expresión oral.
No existe una manera óptima de diagnosticar la discapacidad de aprendizaje específica (3). Operacionalmente, hay tres formas de diagnosticar esta discapacidad. La más común es documentar una discrepancia entre el potencial académico de un niño medido a través de su CI y su logro académico medido a través de una medición académica estandarizada. Este método usa un enfoque transversal y requiere tanto las mediciones del CI como del logro académico. El modelo de discrepancia asume que el CI es un buen predictor de logros académicos para un niño en forma individual, y que el CI y el BRE son independientes uno del otro. Un segundo método para diagnosticar dificultad específica del aprendizaje es un enfoque longitudinal que mida el desempeño académico del niño en dos momentos diferentes y determine el progreso realizado durante ese tiempo. El método longitudinal asume que tres meses de progreso en Primero Básico equivale a tres meses de progreso en Segundo Medio. El tercer método es proveer de intervenciones académicamente a los niños que les cuesta el aprendizaje en la sala de clases, e identificar aquellos niños que fracasan en responder a la intervención como dificultades en el aprendizaje. Este tipo de intervención asume que si un niño responde a una instrucción o intervención adicional, la dificultad no es lo suficientemente significativa como para convertirse en diagnóstico y que el niño no requeriría necesariamente de apoyos continuos.
Las dificultades específicas del aprendizaje describen una disfunción académica y pueden ser el resultado de diferentes mecanismos. Por ejemplo, algunos niños tienen un mal desempeño en lectura básica (decodificación) debido a dislexia, mientras otros tienen Trastornos de Lenguaje Mixtos Receptivos Expresivos y otros tienen TDAH. No es infrecuente ver dificultades específicas del aprendizaje combinadas, por ejemplo, lectura básica y expresión escrita, o cálculo matemático y expresión escrita.
Se necesita una evaluación completa del estado intelectual, académico, emocional y del comportamiento del niño para establecer el diagnóstico de dificultad específica del aprendizaje, la sola evaluación del intelecto es insuficiente. La capacidad académica del niño también debe ser evaluada. El enfoque neuropsicológico puede proporcionar información adicional acerca del mecanismo del trastorno pero no es condición para establecer el diagnóstico. El diagnóstico y tratamiento de trastornos coexistentes (por ejemplo, trastornos del lenguaje o TDAH) son necesarios para desarrollar un programa de manejo completo.
Los niños con dificultades específicas del aprendizaje pueden ser mantenidos en la sala de clase pero no saldrán adelante a menos que se les proporcione los apoyos pertinentes. Algunas intervenciones se concentran en mejorar las áreas de dificultad, como por ejemplo, una instrucción directa para mejorar la dificultad lectora. Otras intervenciones podrán afectar el ambiente de aprendizaje, por ejemplo, sillas o asientos especiales. Se podrán utilizar otros dispositivos para paliar la dificultad como por ejemplo el uso de calculadoras, tomadores de apuntes, procesadores de palabras con chequeadores ortográficos o pruebas orales. Se deben fomentar las experiencias prácticas y el uso de CDs, DVDs y videos.
Se debe poner especial atención a la autoestima de los niños; el “agotamiento” es bastante común en programas que no satisfacen sus necesidades. Tener actividades extracurriculares es un componente importante para el programa de manejo de actividades porque permite al niño otro canal de interacción con sus pares en escenarios no afectados por sus dificultades específicas del aprendizaje.
Gran parte de estos niños finalmente alcanzan el alfabetismo y el cálculo matemático, pero como adultos pueden tener dificultades permanentes en actividades académicas relacionadas. El tratamiento no exitoso está asociado a malos resultados sociales y económicos.
Trastorno de Lenguaje Mixto Receptivo y ExpresivoEl Trastorno de Lenguaje Mixto Receptivo y Expresivo (TLRE) constituye uno de los trastornos específicos del desarrollo. Se caracteriza por debilidad en las funciones del lenguaje, pero se distingue de la discapacidad intelectual por una relativa conservación de habilidades no-lingüísticas. Los niños con TLRE pueden tener déficit en la función adaptativa. Los trastornos del lenguaje expresivo constituyen un grupo de trastornos de la producción del lenguaje, con una relativa conservación de la comprensión del lenguaje y cognición.
TLRE es un trastorno común en niños pre-escolares, pero poco reconocido en niños escolares. Los niños pequeños con TLRE llaman la atención debido a que dicen muy pocas palabras. Los niños mayores también pueden tener un vocabulario limitado, pero con mayor frecuencia evidencian dificultades en recordar palabras, tienen un uso inapropiado de la sintaxis, no producen frases de longitud y complejidad apropiadas para su edad o tienen dificultades para volver a contar historias o expresar pensamientos complejos. Cuando adolescentes llaman la atención por presentar dificultadas con funciones lingüísticas complejas como la deducción, el humor, la ironía, los modismos y las metáforas (4).
El diagnóstico de TLRE en niños en edad escolar no es simple. Con bastante frecuencia, los niños son evaluados por psicólogos que buscan diferenciar TLRE de la discapacidad intelectual o de Trastornos Generalizados del Desarrollo (TGD). El diagnóstico de TLRE se hace cuando hay una discrepancia entre las funciones del lenguaje y la cognición general. Cabe hacer notar que las pruebas psicológicas no son óptimas en la evaluación de funciones complejas del lenguaje y que TLRE puede ser subdiagnosticado si la evaluación no incluye pruebas específicas. Si existe una sospecha clínica de TLRE no dilucidada por evaluación psicológica, entonces se requiere una evaluación adicional de un fonoaudiólogo con experiencia en niños.
TLRE está íntimamente ligado a otras funciones en la sala de clases (5). Los niños que padecen TLRE pueden tener dificultades para aprender a leer; algunos decodifican pero tienen dificultades con aquellas tareas que demandan más que una comprensión literal y requieren que el lector deduzca el significado; otros no comprenden adecuadamente el enunciado de problemas matemáticos. TLRE está asociado también con trastornos en la expresión escrita.
Frecuentemente se observan alteraciones del comportamiento en niños con TLRE (6). TLRE es un enmascarador común de TDAH, puesto que el niño que no procesa el lenguaje en la sala de clases puede parecer que sueña despierto. A medida que se acerca la adolescencia, aumentan grandemente las demandas de lenguaje para la interacción social y el niño con TLRE puede quedar excluido por sus pares. Los trastornos de adaptación son comunes en estos niños debido a su discapacidad para lograr aprendizaje y socializar.
Trastornos Generalizados del DesarrolloEntre los Trastornos Generalizados de Desarrollo (TGD) se encuentra el autismo de alto funcionamiento y el síndrome de Asperger. Estos trastornos se caracterizan por: 1) un deterioro cualitativo en la interacción social recíproca y 2) modelos de comportamiento, actividades e intereses restringidos, repetitivos y estereotipados. El autismo de alto funcionamiento se distingue del síndrome de Asperger por una historia de retrasos clínicamente significativos en las primeras etapas del desarrollo del lenguaje, en la interacción social, o en el juego imaginativo que están presentes alrededor de los 3 años de edad.
La prevalencia de TGD ha aumentado y actualmente se aproxima al 1 % de los niños. Si bien podría haber un aumento del TGD, el cambio en los criterios de diagnóstico, diagnóstico errado y mayores incentivos para hacer el diagnóstico de TGD, son factores que deben considerarse antes de concluir que la incidencia de TGD ha aumentado realmente.
Los niños en edad escolar que padecen TGD, TLRE y TDAH muestran una sobre posición significativa de síntomas. Trazar las fronteras diagnósticas es difícil, puesto que todos pueden presentar deterioro en la interacción social y todos también pueden tener peculiaridades en el uso del lenguaje. Algunos pueden usar rutinas de lenguaje para controlar situaciones y ser percibidos como perseverativos más que ansiosos. Dependiendo de la disciplina profesional de cada uno, un niño que agita sus brazos puede estar mostrando sincinesias o comportamiento estereotípico.
El diagnóstico se hace basándose en el cuadro clínico y se confirma por el uso de instrumentos psicológicos desarrollados para distinguir niños con TGD de otros con desarrollo típico (p.e. Entrevista Diagnóstica del Autismo - Revisada (ADI-R), Lista de Observación Diagnóstica del Autismo (ADOS)). La mayoría de los niños con TGD son diagnosticados en el pre-escolar, pero algunos son diagnosticados sólo a fines de la educación básica cuando la comprensión lectora requiere de hacer inferencias. La Academia Estadounidense de Neurología ha publicado una guía práctica para ayudar en la evaluación de niños con TGD (7).
Las intervenciones en la sala de clases son similares a las de los niños con TLRE; el uso de secuencias sociales o de claves visuales pueden resultar exitosos. El comportamiento adaptativo es a menudo deficiente y debería abordarse como parte del programa educacional. El niño con TGD puede ser fácil objeto de matonaje. Las alteraciones del comportamiento son comunes; las explosiones pueden ser el resultado de ansiedad o frustración.
Déficit atencional / Trastorno de hiperactividadEl Déficit Atencional / Trastorno de Hiperactividad (TDAH) se caracteriza por niveles de desatención inapropiados para la etapa del desarrollo y/o hiperactividad/impulsividad que ha persistido por más de 6 meses y que tuvo su comienzo antes de los 7 años. Para realizar el diagnóstico el niño debe presentar 6 o más de las 9 características de desatención y/o 6 o más características de hiperactividad/impulsividad contenidos en el Manual Estadístico y de Diagnóstico – IV – TR, y presentar un grado significativo de deterioro. Existen 4 subtipos de TDAH –primariamente desatento, primariamente hiperactivo/impulsivo, subtipo combinado, y no especificado que se usa cuando no se satisfacen todos los criterios. Los autores escandinavos mantienen la relación con el constructo antiguo, Disfunción Cerebral Mínima y se refieren a trastornos de atención, control motor y percepción (DAMP).
El diagnóstico de TDAH se hace por las características de comportamiento del niño. Idealmente se utilizan los informes del colegio y de los padres para asegurar que el deterioro es significativo. Las tareas de desempeño continuo, resonancia magnética, electroencefalogramas y las pruebas psicológicas no establecen ni excluyen el diagnóstico. Las listas de verificación del comportamiento (p.e. Vanderblit, Conners) son útiles como primeras evaluaciones pero no deben usarse como los únicos criterios para el diagnóstico. El Informe y Seguimiento de Evaluación para Padres y Profesores Vanderblit ha sido traducido al español y está disponibles en la red.
El TDAH tiene muchas manifestaciones y a menudo se presenta con otros trastornos. El principal elemento de diagnóstico diferencial es determinar si la desatención/hiperactividad surge de una falta de comprensión del material (como podría verse en dificultades específicas de aprendizaje, discapacidad intelectual, o trastornos del lenguaje) o proviene de un trastorno de atención primario (TDAH). La no identificación de trastornos comórbidos y su incorporación a un programa de tratamiento completo, producirá resultados pobres. Las dificultades específicas del aprendizaje se relacionan a menudo con TDAH. Además de la dificultad de aprender lectura básica (decodificación), los niños con TDAH experimentarán dificultades en comprender y recordar detalles de capítulos al término de la educación básica. También tendrán dificultades con el aprendizaje de las tablas de multiplicación y otros problemas matemáticos. Finalmente, se observarán dificultades con el lenguaje escrito debido a trastornos de coordinación motora coexistentes (manifestados por leves signos neurológicos), con la organización de sus pensamientos y trastornos del lenguaje. Los niños que padecen TDAH tienen porcentajes más altos de trastornos de coordinación motora, trastornos cognitivos, afectivos, de ansiedad y de adaptación. El TDAH es un rasgo esencial del síndrome de Tourette y a menudo se ve en niños con epilepsia.
Los niños que sólo padecen TDAH pueden tener múltiples problemas con los procesos dentro de la sala de clases, pero no así dificultades con el contenido o los temas. En la sala de clases tienen dificultades en tareas con tiempo o de larga duración, son disruptivos, sueñan despiertos, les cuesta compilar completar y presentar las tareas. Les cuestan las relaciones sociales, debido en parte a la dificultad para modular respuestas, enojo o humor, destrezas pragmáticas deficientes, excesiva competitividad, desorganización e irrupciones.
Si se diagnostica TDAH, el médico debe estar consciente de la posibilidad de trastornos coexistentes y comprometerse a identificarlos y tratarlos también (8). El tratamiento temprano para TDAH es la medicación estimulante. Los estimulantes mejoran significativamente los síntomas de desatención e impulsividad y, de ese modo, mejoran el desempeño en clases de niños con TDAH. Las adaptaciones necesarias para pruebas (por ejemplo, tiempo extra o exámenes orales), lenguaje escrito y organización son siempre muy útiles. El TDAH es un trastorno para toda la vida. Mientras la hiperactividad/impulsividad disminuye con la madurez, el déficit atencional, la mala organización, y los trastornos coexistentes pueden continuar afectando el funcionamiento durante la adultez.
¿Cómo se manejan estos trastornos?Gran parte de los niños con BRE se manejan exitosamente con la concurrencia de padres, colegio y médico. Los niños mayores también deben ser parte del equipo. Aunque el plan de manejo debe individualizarse, hay ciertos principios generales dignos de destacar.
Capacitación de los padresLos padres están a cargo del cuidado de sus niños, sirven como la in-terfase principal entre el niño y el resto del mundo. Para ser efectivos, los padres deben saber acerca de los trastornos de su hijo. Deben ser capaces de manejarse con el niño en casa y con el personal del colegio. Deben ser capaces de hacer sugerencias sobre aspectos del programa, deben defender los derechos del niño con el profesor, con el colegio, y monitorear el programa general. Los padres deben reconocer cuándo las cosas están funcionando y cuándo se necesita evaluaciones adicionales. El internet, los grupos de padres y otros materiales (libros, conferencias, DVDs, etc.) sirven para proporcionar información a los padres. A menudo se necesita contextualizar esta gran cantidad de información.
Adaptaciones educacionalesLas adaptaciones que favorecen la educación pueden ser generales tales como cursos pequeños, asientos preferenciales, o permitir que el niño se tome un descanso cuando se crea necesario. Estas adaptaciones pueden ser específicas tales como enseñar a leer o grupos que ayuden a construir habilidades sociales, o también pasar por alto el área débil para restringir la discapacidad. Por ejemplo, la grabación de libros en cintas de cassettes, CDs o DVDs para presentar material a niños con dificultad de aprendizaje específica para leer puede evitar que se atrasen en ciencias sociales. Comunicar a los padres y a los niños con TDAH que se les dará un día más para presentar su tarea evita mucho estrés. Gran parte de las adaptaciones que favorecen la educación son empíricas. Hablar con los padres sobre lo que se está usando y sobre lo que realmente funciona permite a los practicantes recolectar ideas que pueden usarse con otros estudiantes.
AutoestimaLos niños con BRE están en extremo riesgo de desarrollar una baja autoestima. La principal tarea en el proceso de desarrollo para niños en edad escolar es alcanzar logros en el colegio. Incluso aquellos niños que no están reprobando sufren por no desempeñarse tan bien como quisieran. Es importante que cada niño tenga una función específica en la sala de clases. Los maestros talentosos se aseguran de que esto ocurra en el aula.
A los niños les hace bien pensar que son “los mejores del mundo” en algún área. Si acaso lo son o no, es irrelevante. Las actividades extra-curriculares son una parte importante en el programa de manejo de trastornos del niño. Muchos participan en equipos deportivos para demostrar competencia. Aquéllos que no son tan buenos en funciones de equipo pueden desempeñarse bien en actividades individuales como la natación, el trote, golf, o tenis. Otros niños optan por el arte, la música, o el teatro. Restringir las actividades extracurriculares por un mal desempeño académico no es aconsejable ya que generalmente termina por empeorar aún más el desempeño en el aula.
MedicaciónGran parte del BRE no requiere medicación, pero en algunas condiciones, éste es el tratamiento de elección. Los medicamentos no curan los trastornos subyacentes, pero controlan los síntomas. Consecuentemente, el tiempo durante el cual se administra el medicamento no es crucial. La medicación se garantiza cuando hay un desajuste entre lo que demanda la situación y las capacidades del niño.
Casi todos los regímenes de medicación requieren sólo una droga. El uso de múltiples drogas generalmente está asociado a un programa de tratamiento incompleto o inapropiado. La medicación no será exitosa si la totalidad del programa de manejo de trastornos no está funcionando bien, o si condiciones coexistentes importantes no están identificadas o abordadas.
ConclusiónEl BRE es común y tiene muchas causas diferentes. Los trastornos que describen el BRE se basan en el funcionamiento del niño en las áreas cognitiva, académica o del comportamiento, los trastornos múltiples son la regla. Los programas de manejo de trastornos deben ser individualizados, completos, y abordar temas relacionados con el niño, el colegio, y la familia. El pronóstico de niños con BRE depende del trastorno subyacente. Los encargados de la salud tienen múltiples funciones que cumplir en la prevención, detección, diagnóstico y manejo de niños con BRE.
El autor declara no tener conflictos de interés, en relación a este artículo.