Los grandes avances tecnológicos en tomografía computada, han hecho posible la evaluación de estructuras pequeñas y móviles como las arterias coronarias y del resto del corazón. La tomografía computada cardíaca (TCC) aporta información anatómica y funcional, pudiendo diagnosticar patología congénita y adquirida.
La mayor indicación sigue siendo la detección y cuantificación de ateromatosis coronaria. Actualmente es posible realizar los estudios con baja dosis de radiación y de contraste endovenoso, lo que disminuye las complicaciones y contraindicaciones del examen.
Technological advances in computed tomography have allowed the evaluation of small and moving structures such as the coronary arteries. Cardiac computed tomography provides reliable anatomical and functional information, which allows the diagnosis of congenital and acquired coronary and cardiac diseases.
Detection and quantification of coronary artery disease is still the main indication for performing the test. It is currently possible to perform studies with low doses of radiation and intravenous contrast, which reduces the complication rates and the contraindications of the exam.
La evaluación del corazón y de las arterias coronarias con tomografía computada (TC) se hace posible al sincronizar la obtención de las imágenes con el ECG del paciente. Esto es lo que diferencia una tomografía computada de corazón, de una TC de cualquier otra parte del cuerpo.
El corazón, como órgano en constante movimiento y con estructuras de pequeño tamaño, constituye un desafío para la evaluación con imágenes. Las dos características principales de la tomografía computada cardiaca (TCC) que permiten hacerlo son su alta resolución espacial y temporal, con lo que se logra obtener imágenes con fino detalle anatómico y además nítidas, a pesar del movimiento permanente del órgano estudiado.
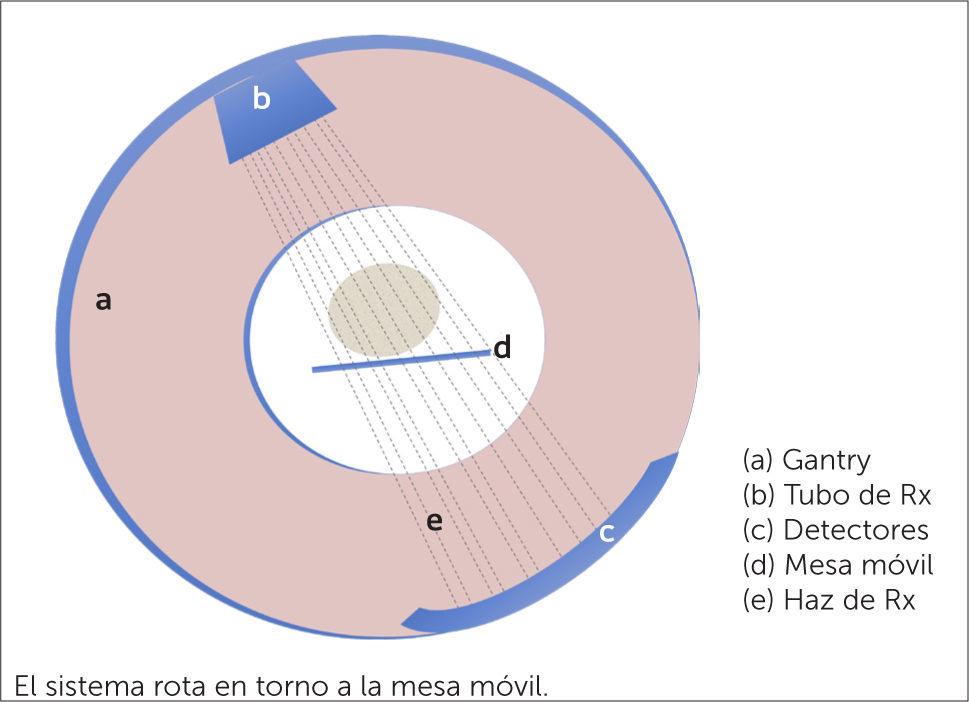
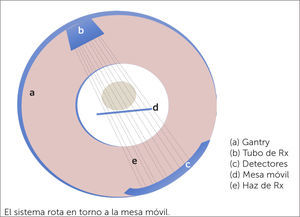
CONCEPTOS TÉCNICOSLa TC utiliza rayos X para la generación de imágenes. El tomógrafo cuenta con un anillo llamado Gantry, compuesto por un tubo que emite rayos X y un grupo de detectores que recibe la radiación que ha traspasado al sujeto estudiado (Figura 1). En la técnica helicoidal, el Gantry rota alrededor del paciente al mismo tiempo que se desplaza la camilla sobre la que descansa el sujeto en estudio, logrando adquisiciones más rápidas. La aparición de esta técnica helicoidal es lo que permitió inicialmente la realización de los estudios cardiacos.
Los equipos aptos para realizar una TCC son multidetectores y cuentan con tecnología helicoidal. Permiten adquirir un gran volumen de información que luego es reconstruido para el diagnóstico. Se caracterizan por una alta velocidad de adquisición que determina la obtención de información de excelente resolución, aun con el corazón latiendo, y con un gran detalle anatómico que permite evaluar vasos tan finos como las arterias coronarias. A través de consensos internacionales se han definido como requisitos mínimos el uso de equipos de 64 canales o más, frecuencia cardiaca regular y menor de 60-65lat/min, ausencia de contraindicación para el uso de medio de contraste, función renal normal, paciente capaz de obedecer instrucciones y tolerar el beta-bloqueo farmacológico y el uso de trinitrina sublingual, entre otros medicamentos (1).
Para la realización del estudio se sincroniza la obtención de las imágenes con el electrocardiograma (ECG). Esto se hace colocando electrodos en el paciente, obteniendo así el trazado que es registrado por el equipo.
El paso siguiente es definir que tipo de estudio se llevará a cabo de acuerdo a la información que se desea obtener. Las dos grandes opciones son, realizar un estudio con gatillado prospectivo o retrospectivo (2-4).
(Nota del Editor: El uso de estos dos últimos conceptos es ampliamente aceptado por la comunidad de especialistas en TCC y difiere del significado de los conceptos prospectivo y retrospectivo en el contexto de la metodología de investigación científica).
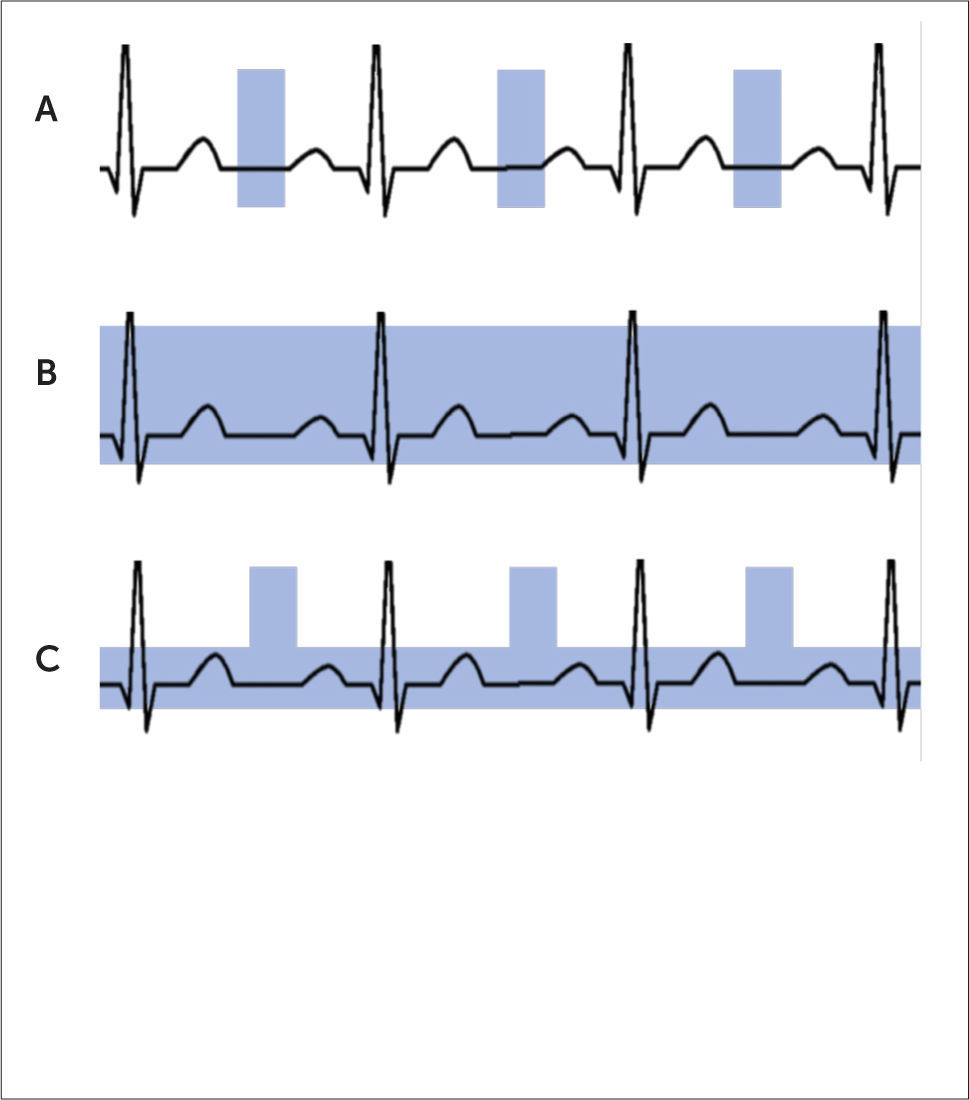
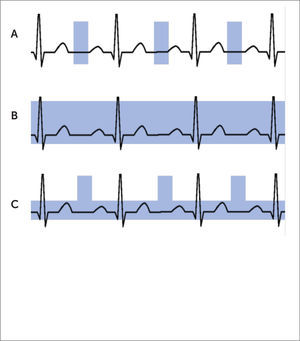
Estudio prospectivoSe realiza cuando solo se evaluará la anatomía cardiaca y coronaria. La adquisición prospectiva (Figura 2a) se lleva a cabo en un solo periodo del ciclo cardiaco, habitualmente en diástole, en el que el corazón tiene menor movimiento. La probabilidad de que se obtengan imágenes estáticas de mejor calidad diagnóstica será mayor, mientras menor sea la frecuencia cardiaca, debido a que la ventana de tiempo para adquirir la información es mayor. La ventaja de la adquisición prospectiva es la menor dosis de radiación que recibe el paciente, dado que solo se irradia durante una corta parte del ciclo cardiaco. Para obtener un estudio prospectivo adecuado se requieren frecuencias cardiacas bajas y estables, menores de 60-65 l/min (3).
Tipo de gatillado cardíaco
(A) Estudio prospectivo. Se adquiere la información en un solo periodo del ciclo (diástole).
(B) Estudio retrospectivo. La información se adquiere en todo el ciclo. La desventaja es la alta dosis de radiación.
(C) Estudio retrospectivo con modulación de dosis. La dosis completa se aporta solo en diástole, reduciéndose significativamente en el resto del ciclo.
Por lo tanto, se elige esta técnica al requerir solo información anatómica, en pacientes jóvenes y especialmente mujeres en edad fértil, por la baja radiación y en aquellos con frecuencias menores de 60-65 l/min pues en estos casos se logran obtener imágenes de adecuada resolución para una óptima interpretación diagnóstica.
Estudio retrospectivoSi se requiere evaluar al corazón en movimiento, para cuantificar función ventricular o valvular; o cuando la frecuencia del paciente es alta o irregular, se opta por una adquisición retrospectiva (Figura 2b). En esta modalidad, la información se obtiene durante todo el ciclo cardiaco, lo que permite reconstruir las imágenes en distintas fases, y por lo tanto, escoger aquellas que tengan menor movimiento para evaluar la anatomía, y analizarlas en modalidad “cine” para ver función. La desventaja de la adquisición retrospectiva es que aumenta la dosis de radiación, al adquirir imágenes durante todo el ciclo cardiaco. Esto se corrige parcialmente con modulación de dosis, que consiste en usar la dosis completa de radiación solo en la fase diastólica, y en el resto del ciclo un 5-25% del total (Figura 2c).
Existen tres conceptos muy importantes que definen la calidad del estudio de TC. Estos son la resolución temporal (RT), la resolución espacial (RE) y la resolución de contraste (RC).
La resolución temporal (RT), es el tiempo requerido para obtener los datos que permiten reconstruir una imagen. Una alta RT significa que se obtienen las imágenes a gran velocidad, permitiendo reducir los artefactos por movimiento que degradan su calidad. Actualmente, gracias al desarrollo tecnológico, con algunos protocolos, es posible realizar el estudio en un solo latido (4).
La resolución espacial (RE), se define como la distancia mínima (en milímetros) en que dos puntos se identifican como separados. A mayor RE, más preciso es el detalle anatómico, lo que permite evaluar vasos tan finos como las arterias coronarias.
La resolución de contraste (RC) es la capacidad de diferenciar la composición de distintos tejidos. En TC, la RC es baja, por lo que es necesaria la administración de medios de contraste que realzan el lumen de las estructuras vasculares e impregnan los tejidos en distinta cuantía.
PREPARACIÓN DEL PACIENTELa clave de una buena TCC, está en una adecuada preparación del paciente (5).
Para la realización de este examen se requieren los preparativos estándar de cualquier estudio tomográfico contrastado. Esto incluye ayuno de al menos 4 horas, la suspensión del uso de metformina hasta 48 horas después de la realización de la TC, contar con una adecuada función renal (clearence de creatinina mayor a 45mg/dl) y premedicación en los pacientes con antecedentes de alergia al medio de contraste.
La preparación específica para la TCC está orientada a optimizar las condiciones fisiológicas del paciente para que, además de obtener una imagen adecuada para el diagnóstico, se logren disminuir las dosis de radiación y de medio de contraste endovenoso.
Uno de los factores más importantes para optimizar la calidad del estudio, es obtener una frecuencia cardiaca regular y menor o igual a 60-65 latidos por minuto. Para esto se recomiendan medidas generales como evitar el consumo de cafeína y sus derivados desde 24 horas previas a la realización del examen.
De ser necesario, se administran fármacos beta bloqueadores como Atenolol o Metroprolol, por vía oral o endovenosa. Los esquemas de administración se relacionan con la frecuencia cardiaca de base y estado del paciente. En caso de existir contraindicación al uso de betabloqueadores se utilizan otras drogas con propiedades cronótropas negativas, como el verapamilo (6).
Siendo las arterias coronarias, vasos de fino calibre, es necesario administrar un vasodilatador como trinitrina (TNT) sublingual, lo que aumenta el diámetro de las arterias, mejorando su visualización.
REALIZACIÓN DEL EXAMENEl paso previo a la realización de la TCC es la entrevista al paciente en la que se obtiene la historia clínica, diagnóstico presunto, frecuencia cardiaca y se detectan las posibles contraindicaciones a la realización del examen, incluyendo aquellas relacionadas a la administración de medio de contraste, beta bloqueadores o TNT sublingual.
Una vez preparado el paciente, con ayuno adecuado, frecuencia cardiaca óptima, y habiendo sido premedicado en caso necesario, se le instruye en la respiración, para evitar artefactos por movimiento respiratorio durante la adquisición.
Se le instalan los electrodos, la vía venosa y se administra TNT sublingual.
Se realiza primero un estudio prospectivo sin uso de medio de contraste, para cuantificación de calcio coronario. Posteriormente se realiza la adquisición prospectiva o retrospectiva, con uso de medio de contraste.
A partir del volumen obtenido, se pueden analizar las imágenes con reconstrucciones multiplanares (MPR: Multiplanar Reconstruction), proyecciones de máxima intensidad (MIP: Maximun Intensity Projection) y de volumen (VR: Volume Rendering), que facilitan la interpretación del estudio y demuestran las estructuras de una manera más comprensible (7).
INDICACIONES DEL ESTUDIOLa TCC está ampliamente validada para la detección y cuantificación de enfermedad ateromatosa coronaria en pacientes sintomáticos con probabilidad baja a intermedia de tener enfermedad coronaria. También está indicada en la evaluacion de patología congénita de las arterias coronarias, en la evaluación de la permeabilidad de puentes coronarios y stents (> de 3mm de diámetro), evaluación de esternotomía previa frente a una nueva cirugía, mapeo previo a procedimientos electrofisiológicos y estudio de otras estructuras cardiacas (8-11).
La cuantificación de calcio o Score de calcio se realiza como único examen o como parte inicial de la TCC. Como único examen, está indicado en paciente asintomáticos con riesgo intermedio de padecer enfermedad coronaria y en aquellos con bajo riesgo e historia familiar de enfermedad coronaria prematura (1,12). El resultado permite reclasificar el riesgo de estos pacientes y por lo tanto, optimizar su manejo médico.
El Score de calcio evalúa el depósito de calcio en las arterias coronarias, lo que indica compromiso ateromatoso. Se cuantifica por el método de Agatston, que es una herramienta semi-automática que genera una puntuación a la extensión de las calcificaciones coronarias (12). Se considera que un puntaje de Agatston >100 se correlaciona con un compromiso ateromatoso que podría tener significancia clínica, por lo que estos pacientes requieren un manejo más agresivo de sus factores de riesgo. Una puntuación de Agatston ≥400 requeriría una evaluación diagnóstica adicional para enfermedad ateromatosa coronaria. Con un puntaje mayor a 1000, en que existe compromiso ateromatoso severo, se suspende la fase contrastada del examen, por la poca especificidad que tendrá debido al artefacto que produce el calcio. Es importante aclarar que otros componentes de la placa aterosclerótica, como ácidos grasos o componentes fibróticos, pueden estar presentes incluso en ausencia de calcificaciones, por lo que un Score de calcio negativo no descarta la presencia de ateromatosis coronaria.
CONTRAINDICACIONESExisten ciertas condiciones que impiden la realización del estudio, como la contraindicación al uso de medio de contraste, falta de cooperación del paciente, incapacidad de mantener la posición supina, inestabilidad clínica, insuficiencia renal (1).
Cuando el Score de calcio alcanza más de 1000, el rendimiento del estudio disminuye considerablemente, no permitiendo visualizar adecuadamente el lumen permeable de las arterias. Esto contraindica la realización de la fase contrastada.
La alta frecuencia cardiaca y presencia de arritmias representan una contraindicación relativa de acuerdo a la tecnología disponible.
APLICACIONES DE LA TOMOGRAFÍA COMPUTADA CARDÍACALa TCC es un examen rápido, no invasivo, que con alta sensibilidad y especificidad determina y cuantifica el compromiso ateromatoso coronario. Pero ésta es solo una de las aplicaciones. También está indicado en la evaluación de origen, trayecto y terminación de las arterias coronarias, en patología valvular nativa y protésica, y en enfermedades del miocardio y pericardio. Con los tomógrafos de doble energía, se pueden además realizar estudios de perfusión miocárdica.
La misma adquisición realizada para evaluar el corazón es usada para analizar el resto de las estructuras del tórax, en busca de patología que explique los síntomas del paciente, o que aparezca como hallazgo incidental.
A continuación, se ejemplifican las diversas aplicaciones de la tomografía computada cardiaca.
Evaluación de las arterias coronariasLa razón por la que con mayor frecuencia se solicita una TCC es la detección y cuantificación de la patología ateromatosa coronaria. El examen permite evaluar el lumen y la pared del vaso; por lo tanto, es útil para detectar la presencia de placas de ateroma, caracterizarlas en composición y definir el grado de estenosis que producen.
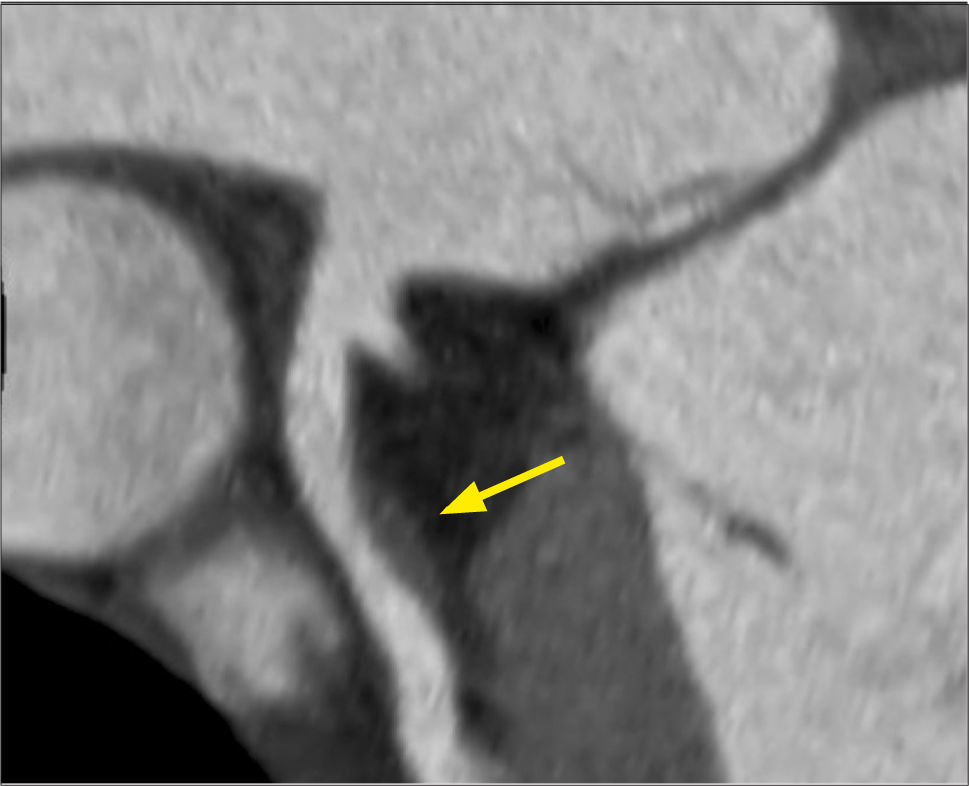
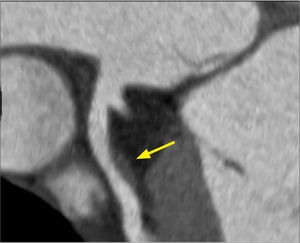
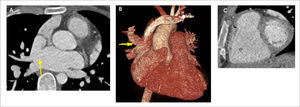
Se detectan placas desde su aparición, cuando presentan remodelamiento positivo, no estrechan el lumen y por lo tanto, no son visibles con luminografía. Las placas vulnerables, que suelen accidentarse y generar un síndrome coronario agudo, tienen un centro lipídico grande y generalmente son poco estenóticas (Figura 3). Estas placas son diagnosticadas con tomografía computada, lo que permite realizar un tratamiento médico más oportuno. A medida que el compromiso ateromatoso progresa y se va estabilizando, las placas se calcifican y disminuyen aún más el calibre del vaso.
Con el examen se puede definir el tipo de placa, si es calcificada, no calcificada, o mixta (Figura 4). Las placas no calcificadas pueden ser fibrosas o más lipídicas; si la placa es lo suficientemente grande se puede medir su densidad con certeza para detectar la presencia de contenido lipídico, una de las características de la placa vulnerable (Figura 5).
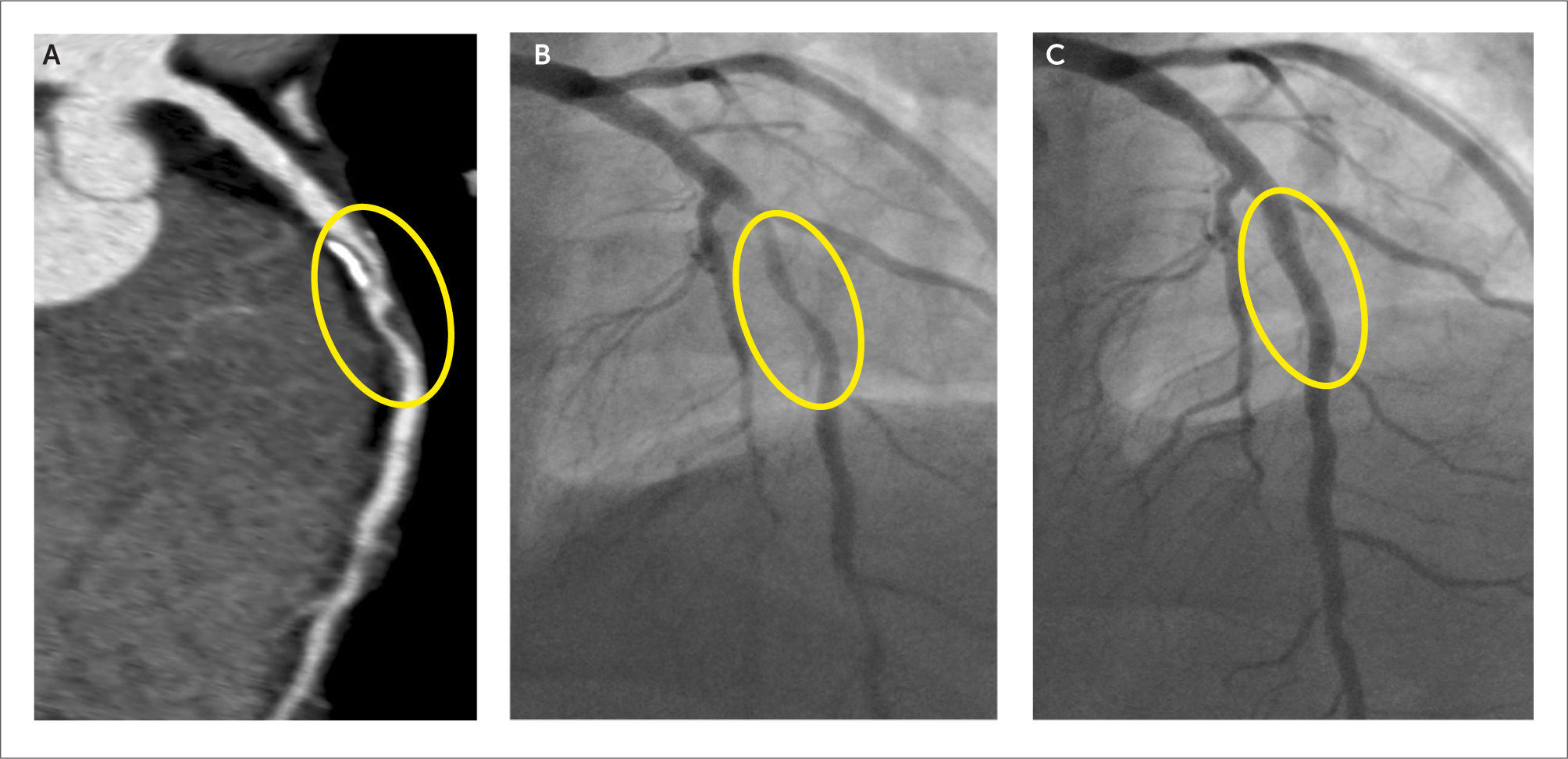
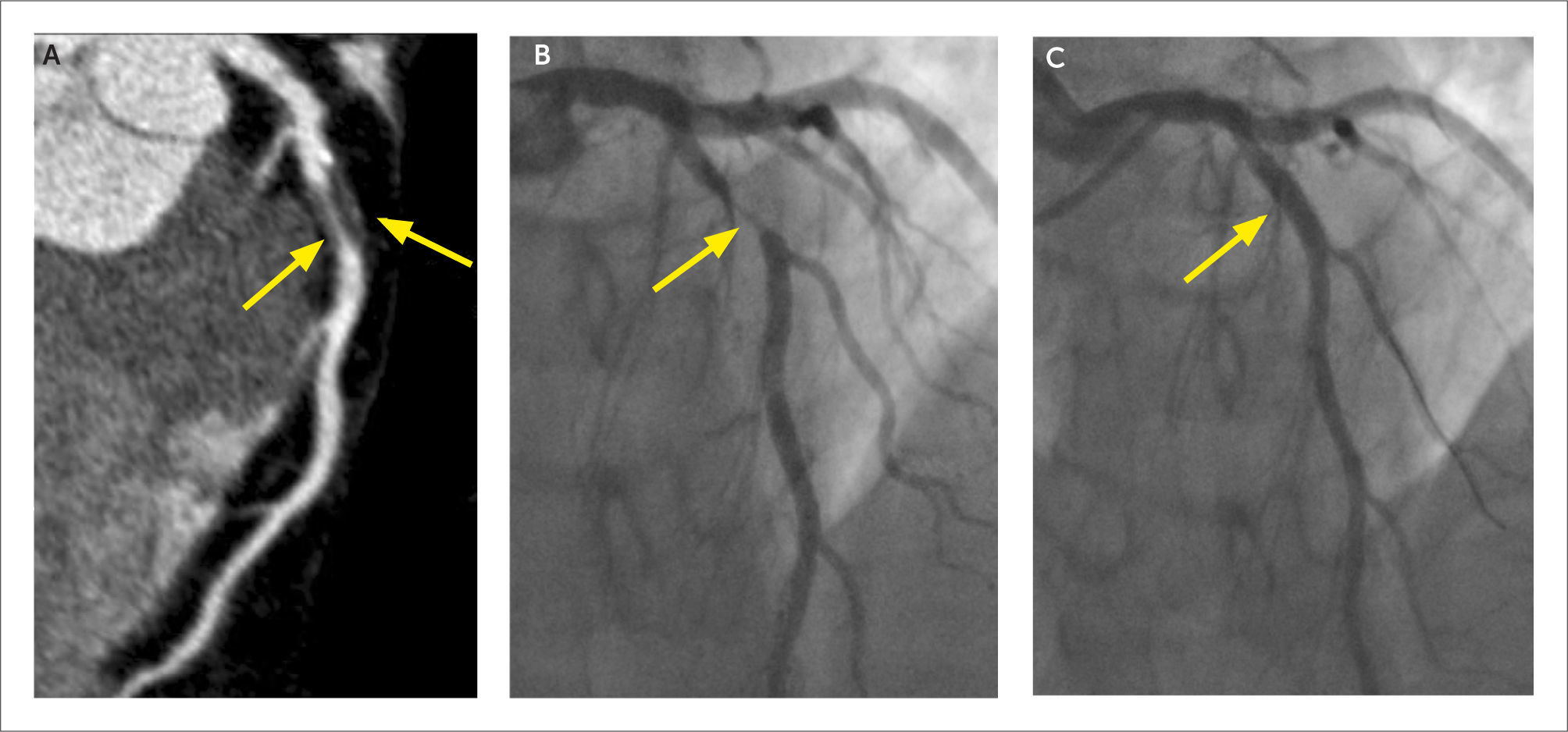
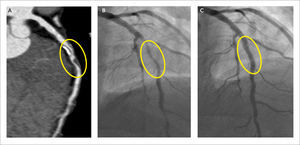
Por convención, el grado de estenosis que produce una placa se define con la coronariografía. Ésta tiene mayor resolución espacial que la tomografía y por lo tanto, la cuantificación del grado de estenosis del vaso es más precisa. Es por esto que, con tomografía computada, la cuantificación de la estenosis que produce la placa se gradúa en un rango de porcentaje. Se caracteriza como mínimo (menor a 30% de estenosis), leve (30-50%), moderado (50-70%) y significativo o severo (mayor a 70%). En la evaluación del tronco coronario izquierdo, en general estenosis significativa es aquella mayor a 50%. También se logra identificar cuando existe oclusión coronaria, su longitud, aspecto agudo o crónico, y permeabilidad distal por circulación colateral (Figura 6). La caracterización de la placa, en cuanto a longitud, calibre del vaso, composición y ubicación, es información importante de planificación para el hemodinamista que realice una intervención.
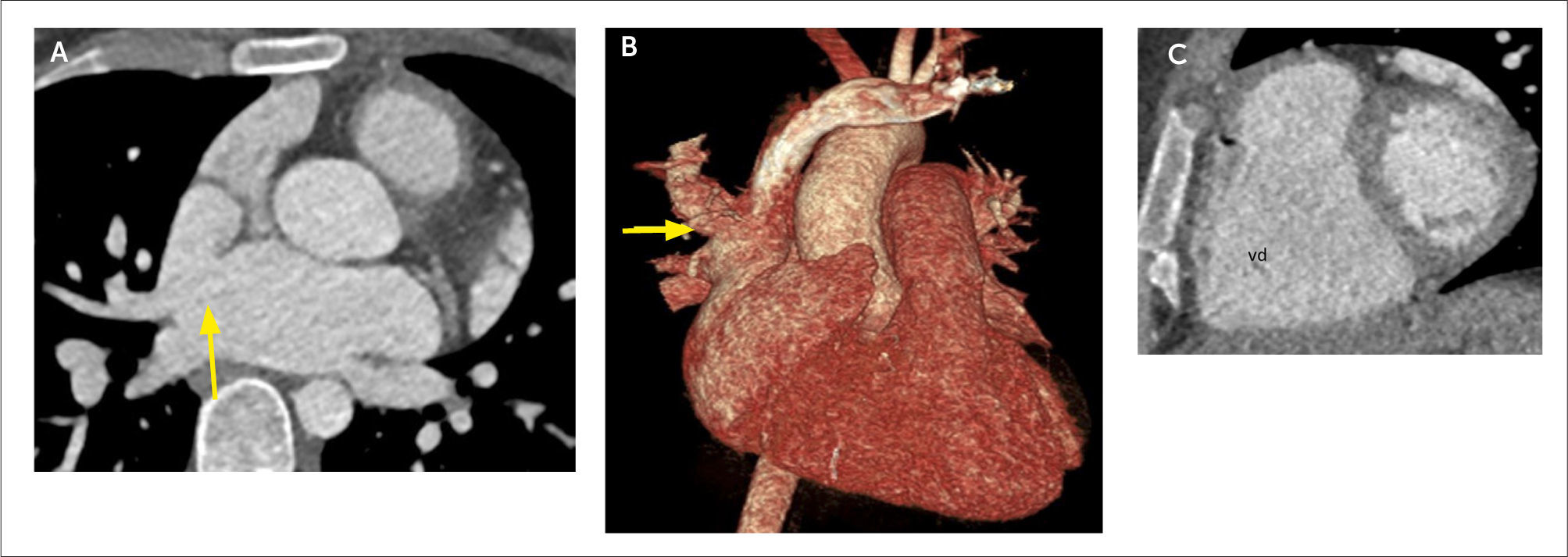
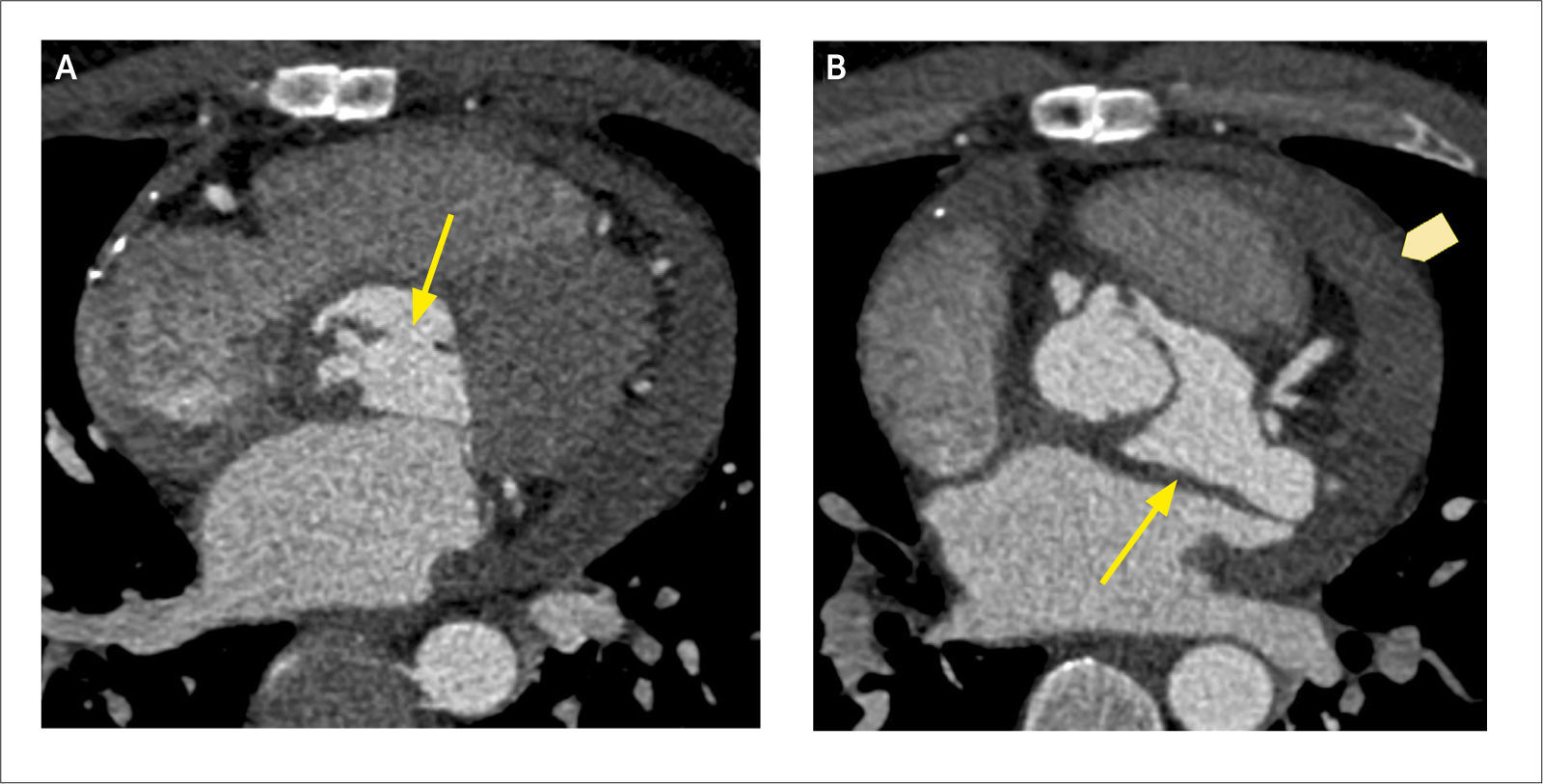
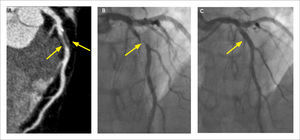
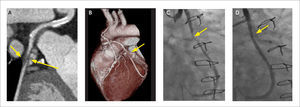
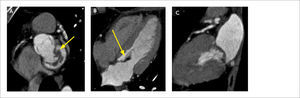
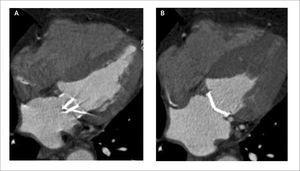
Otra indicación de la TCC es la caracterización del origen, curso y terminación de las arterias coronarias. Al obtener información tridimensional, se muestran las relaciones entre las arterias y las estructuras adyacentes, pudiendo diagnosticar condiciones congénitas “malignas”, como origen de una arteria coronaria desde la arteria pulmonar, curso interarterial entre aorta y arteria pulmonar, curso intramural en la pared de la aorta y fístulas coronarias (Figura 7) (13).
(A) Reconstrucción MIP que demuestra origen de la arteria descendente anterior (flechas) a partir de la arteria coronaria derecha, con curso interarterial, entre aorta y arteria pulmonar.
(B) Reconstrucción de volumen (VR) del mismo paciente demostrando origen común de arteria coronaria derecha y descendente anterior.
(C) Corte axial que demuestra origen de la arteria coronaria derecha desde el seno coronario izquierdo con curso inter-arterial.
(D) Reconstrucción MIP muestra origen de la circunfleja desde el seno coronario derecho y con curso retroaórtico, considerado benigno.
La capacidad de evaluar el lumen permeable dentro de un stent está determinada por su diámetro y densidad; mientras más pequeño y más denso, menos probable es que se evalúe adecuadamente el lumen, por producirse un artefacto similar al de las calcificaciones coronarias. Con mayor seguridad se determina la permeabilidad en stents de 3 o más milímetros de calibre.
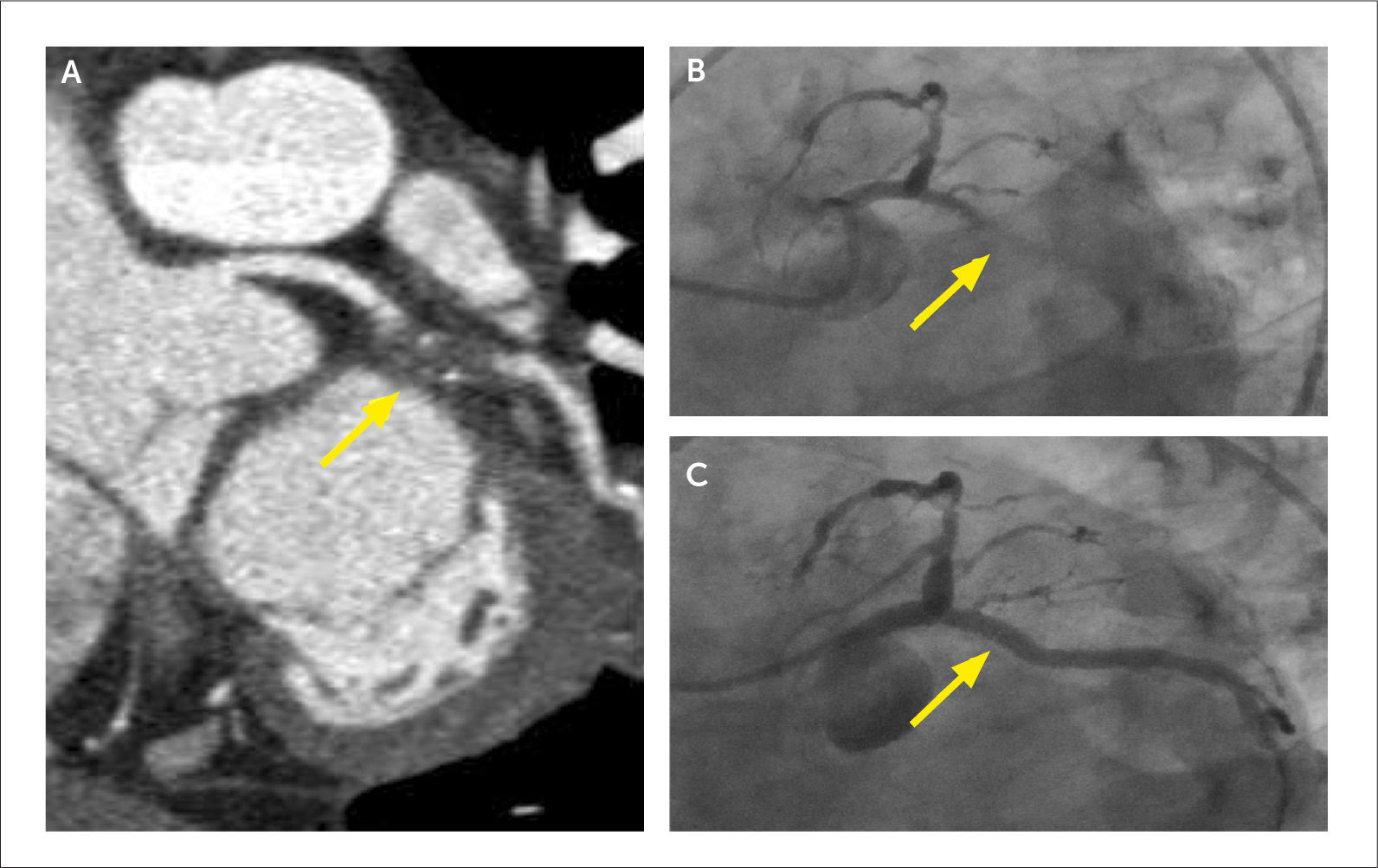
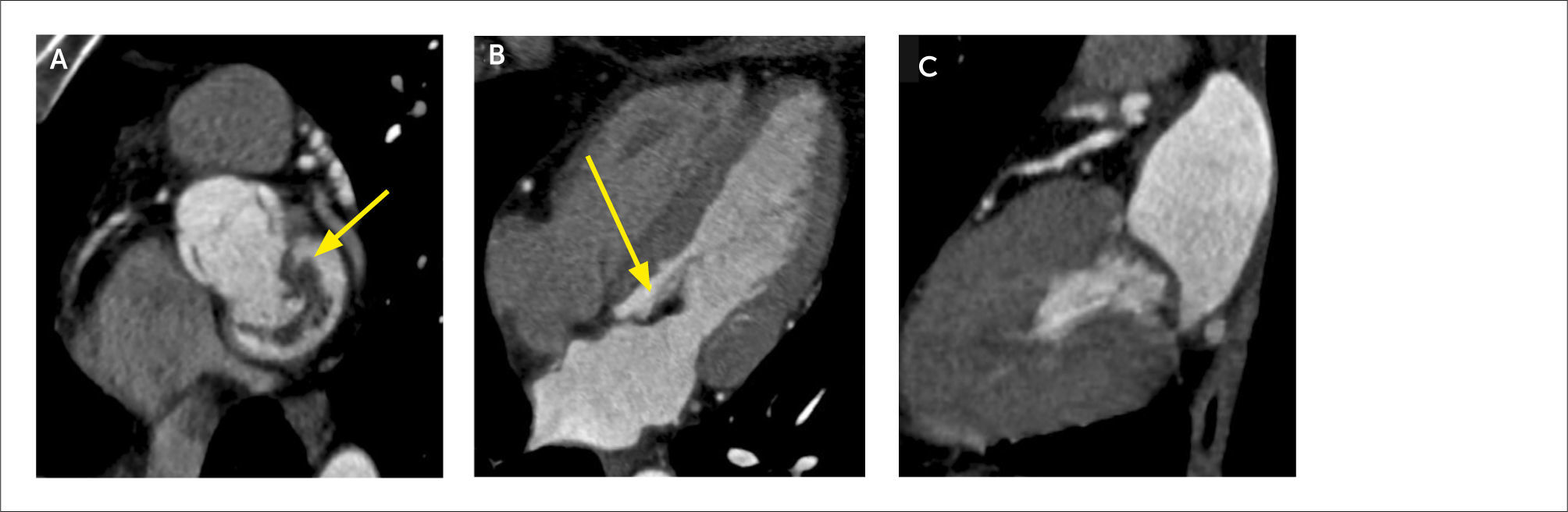
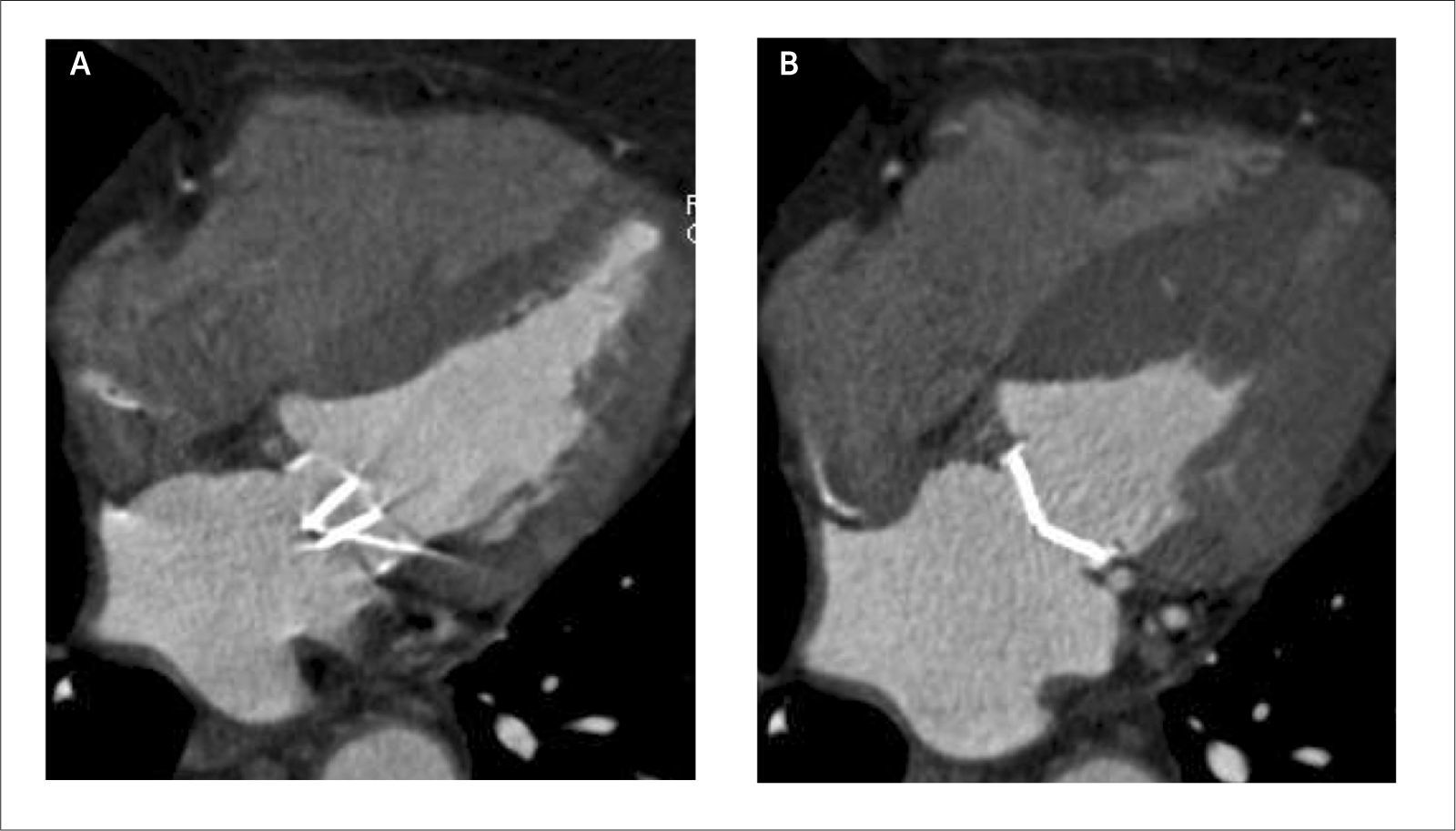
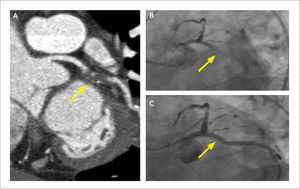
En pacientes que han sido revascularizados, la tomografía permite visualizar los puentes, sus orígenes, trayectos y terminación, determinar permeabilidad y re-estenosis (Figura 8). Habitualmente las arterias nativas proximales a los puntos de revascularización calcifican demasiado como para poder evaluarlas adecuadamente (14).
(A) MPR curva de puente de aorta a rama marginal de circunfleja que demuestra stent permeable en la región proximal y placa no calcificada con estenosis significativa en la región media.
(B) VR que demuestra puente de arteria mamaria interna a DA permeable y puente de aorta a rama marginal de circunfleja con la lesión crítica descrita marcada con flecha amarilla.
(C) Angiografía que confirma la lesión.
(D) Control post-angioplastía.
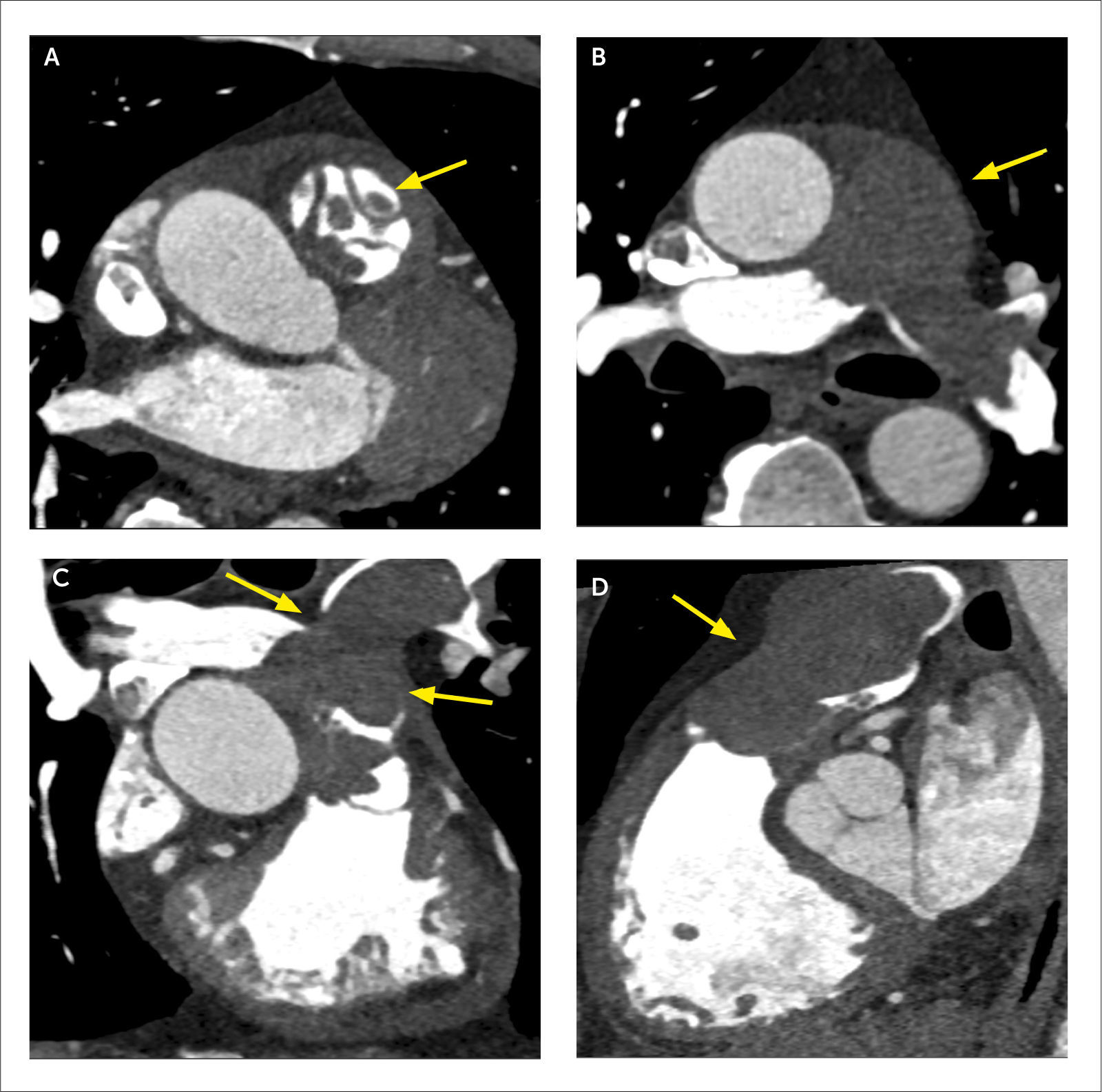
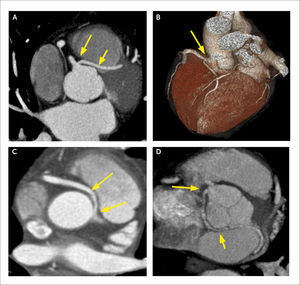
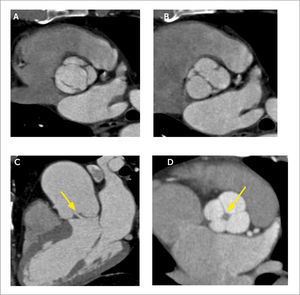
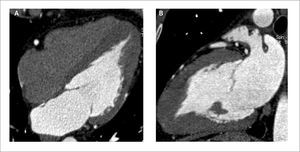
En los niños, que habitualmente tienen buena ventana al ultrasonido, la evaluación de la anatomía y función cardiaca suele ser suficiente con ecocardiografía. Cuando no lo es, la tomografía computada y resonancia magnética son los exámenes de elección para continuar su estudio. En los adultos, la ecocardiografía suele ser insuficiente en la evaluación de cardiopatías congénitas, por falta de visualización de estructuras más lejanas. Las cardiopatías congénitas en el adulto, operadas o no, son bien evaluadas con tomografía computada. Permite visualizar las relaciones entre las cámaras cardiacas, válvulas y grandes vasos, así como analizar anomalías vasculares, conexiones anómalas entre distintas estructuras y caracterizar hallazgos y complicaciones postquirúrgicas. Si se opta por estudio retrospectivo se puede evaluar además la función (Figura 9).
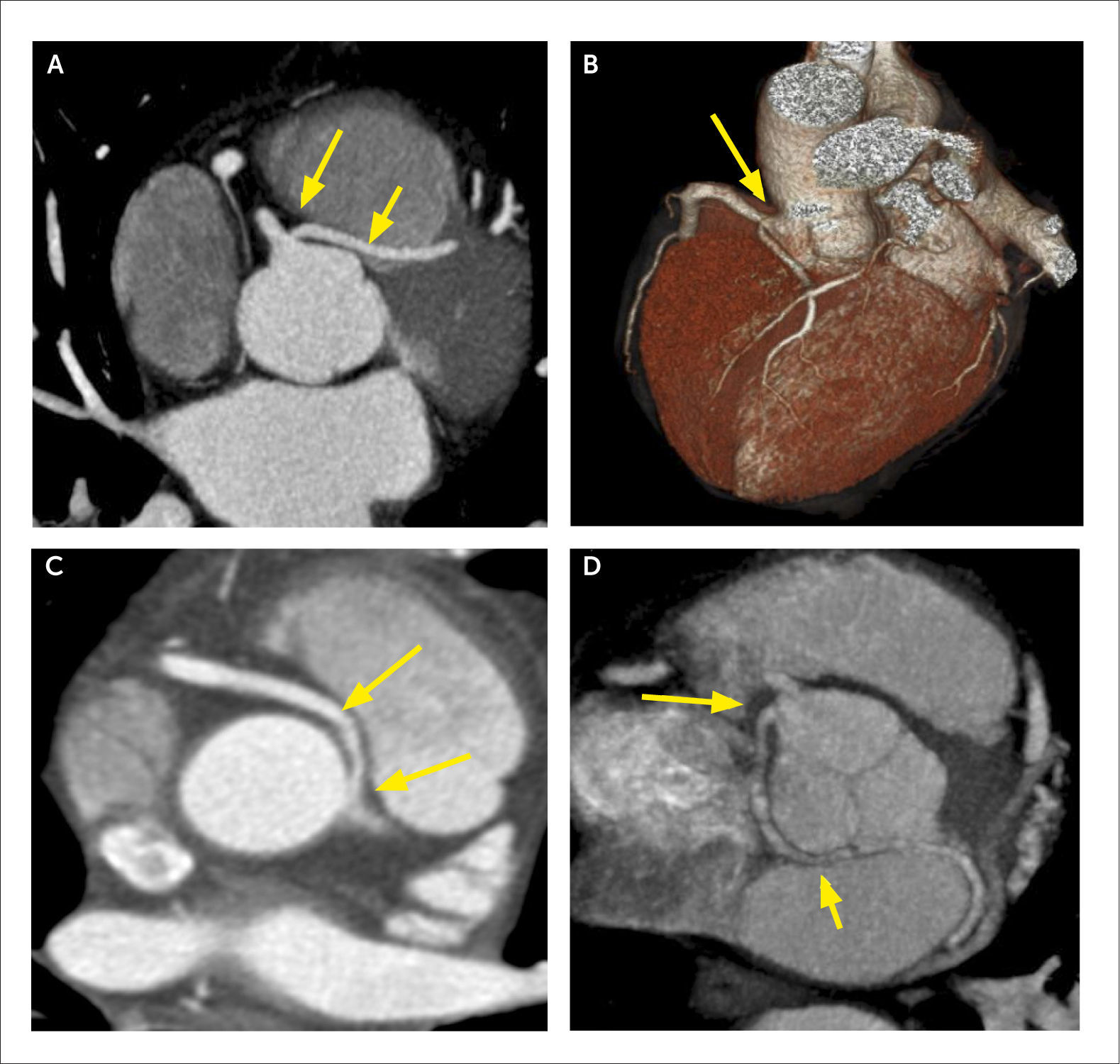
Paciente con CIA tipo seno venoso, y drenaje pulmonar venoso anómalo parcial de la vena pulmonar superior derecha (VPSD) y de las venas para el lobulo medio, a la vena cava superior (VCS)
(A) Corte axial que demuestra CIA a la altura de la desembocadura de la VCS.
(B) VR que muestra llegada de VPSD y venas para el lóbulo medio a la VCS.
(C) MPR en eje corto que muestra significativo aumento de tamaño del ventrículo derecho por sobrecarga de volumen por el shunt de izquierda a derecha.
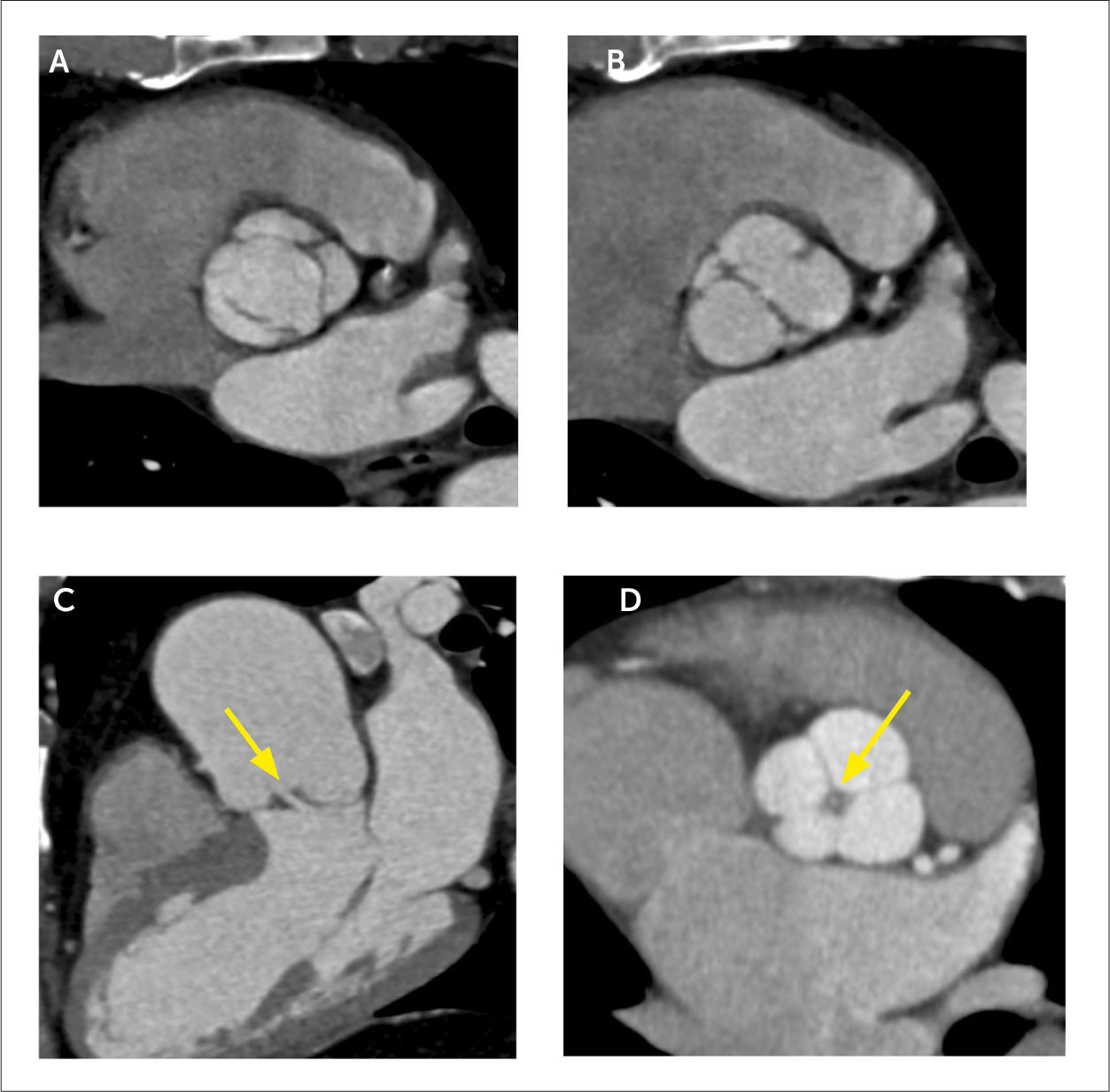
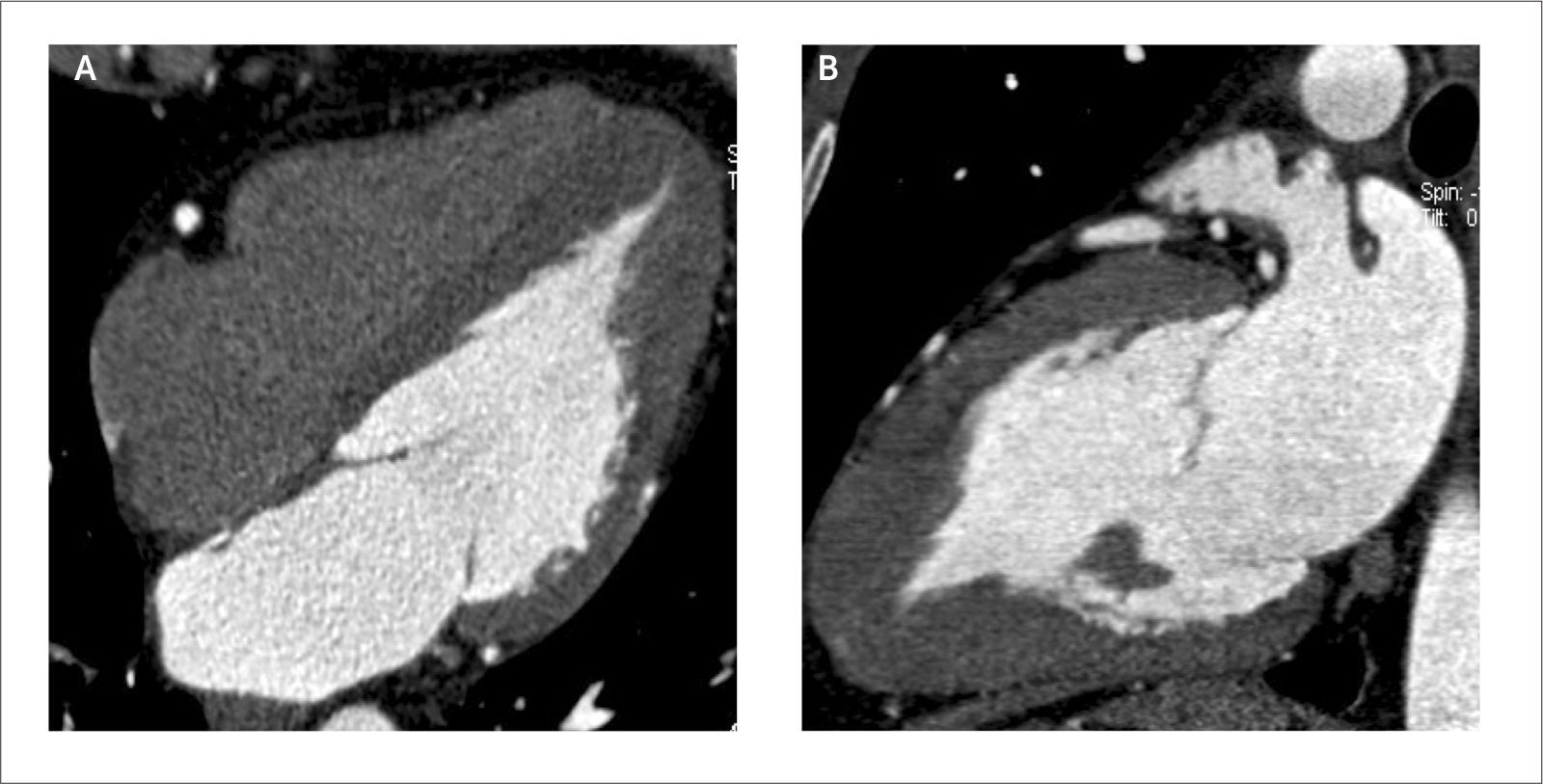
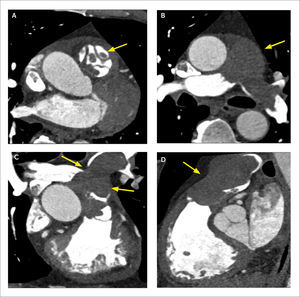
Con tomografía computada, las válvulas nativas izquierdas son mejor visualizadas que las derechas, por su mayor grosor y diferenciación con el contraste endovenoso. Se puede ver el número de velos, grosor, grado de apertura y cierre durante el ciclo cardiaco, permitiendo medir por planimetría las áreas de estenosis e insuficiencia (Figura 10 y 11). Se identifican calcificaciones, masas, trombos, vegetaciones, abscesos y seudoaneurismas (Figura 12). En las válvulas protésicas también se detectan vegetaciones, pannus y complicaciones postquirúrgicas (Figura 13). En las válvulas mecánicas se puede evaluar su grado de apertura y cierre (Figura 14). Al hacer un estudio retrospectivo en estos casos, se complementa la información con medición de función cardiaca que permite determinar el impacto de la alteración valvular.
Estudio de válvulas aórticas
MPR que demuestra válvula aórtica bicúspide con rafe, en sístole y diástole.
(A) MPR que demuestra válvula aórtica bicúspide con rafe, en sístole.
(B) MPR que demuestra válvula aórtica bicúspide con rafe, en diástole.
(C) Reconstrucción en tres cámaras en diástole que muestra área de falta de coaptación valvular compatible con insuficiencia aórtica (flecha).
(D) Otro paciente, reconstrucción MPR que muestra válvula aórtica cuadricúspide en diástole, con área de falta de coaptación central, por insuficiencia (flecha).
Tumor Pulmonar
Sarcoma intimal de la arteria pulmonar que se origina desde el nivel de la válvula y se extiende a ambas arterias pulmonares:
(A) MPR axial a la válvula pulmonar que muestra lesiones mamelonadas donde comienza el tumor. Cortes axial.
(B) Corte axial,
(C) Corte coronal y
(D) Corte sagital.
Muestran tumor que ocupa el lumen de la arteria pulmonar y sus ramas derecha e izquierda. El paciente debutó además con múltiples metástasis pulmonares.
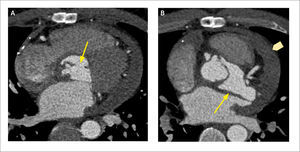
Complicación post-quirúrgica
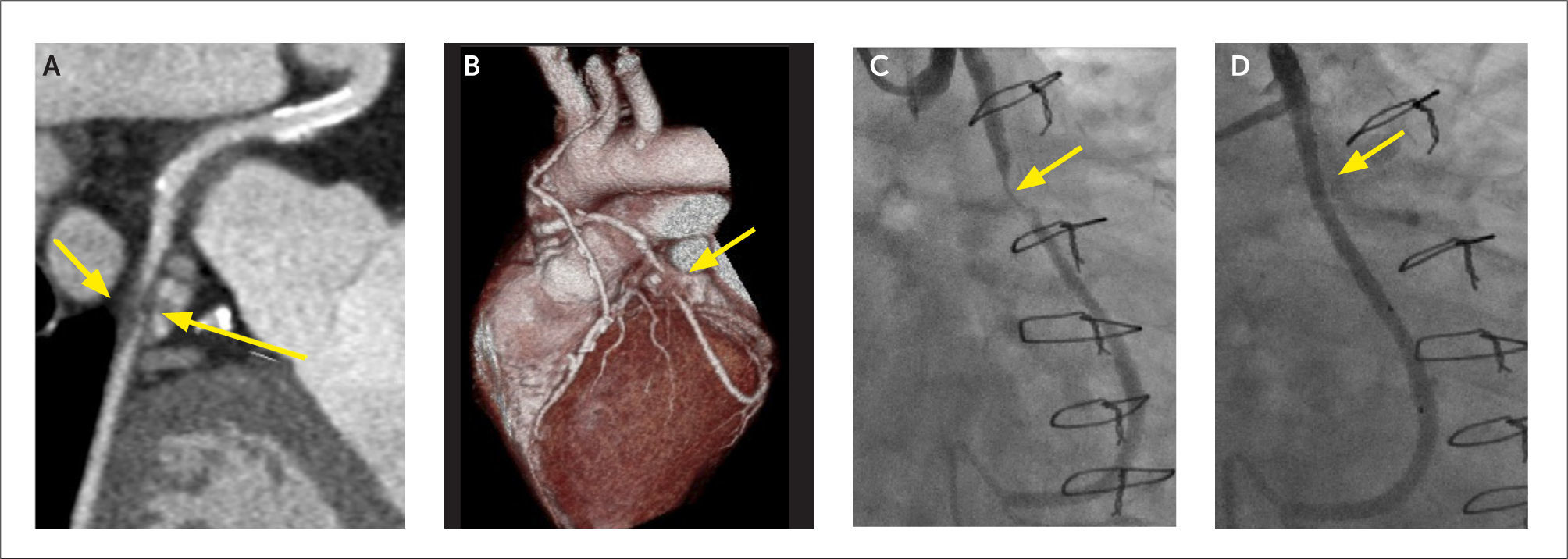
Paciente con reemplazo de aorta ascendente que posteriormente desarrolló un seudoaneurisma en el sitio de la anastomosis proximal:
(A) Corte axial que muestra punto de origen del seudoaneurisma adyacente a la raíz aórtica.
(B) Corte axial más cefálico que muestra gran seudoaneurisma que se extiende al surco auriculoventricular izquierdo. Flecha gruesa indica derrame pericárdico.
Las masas cardiacas también son bien caracterizadas en cuanto a ubicación, tamaño, compromiso de estructuras, presencia de calcificaciones, movimiento durante el ciclo cardiaco y repercusión en la función. La resonancia magnética tiene mejor resolución de contraste que la tomografía computada, permite diferenciar mejor los distintos tejidos, y caracterizarlos. La ventaja de la tomografía es su mayor resolución espacial, con cortes más finos y por lo tanto, óptimas reconstrucciones tridimensionales que permiten una mejor comprensión de la anatomía.
La caracterización del grosor miocárdico, motilidad y tamaño de cavidades permite diagnosticar miocardiopatías, especialmente útil en casos difíciles de evaluar con ecocardiografía por problemas de ventana, como en el compromiso ventricular apical (Figura 15).
En la valoración del pericardio, se puede ver grosor, calcificaciones, derrame, contenido hemorrágico, masas, y su repercusión en la función cardíaca.
Evaluación pre-procedimientosLa TCC permite planificar procedimientos, como el mapeo de venas coronarias previo a instalación de marcapaso bi-ventricular o resincronizador y el mapeo de venas pulmonares previo a ablación por radiofrecuencia. Es útil también en la caracterización de la anatomía cardiaca y vascular en pacientes ya operados (principalmente revascularización miocárdica), que serán sometidos a nueva cirugía, lo que aporta información al cirujano ya que permitirá reducir la ocurrencia de complicaciones.
CONCLUSIÓNLos avances tecnológicos han posicionado a la tomografía computada cardiaca como el examen de elección para la evaluación de las arterias coronarias y del resto del corazón, en escenarios clínicos definidos.
Es un estudio que, por su alta resolución espacial y temporal, permite evaluar estructuras tan finas como las arterias coronarias y al corazón completo que se encuentra en constante movimiento, aportando información anatómica y funcional.
La cuantificación de calcio coronario permite re-estratificar a pacientes en cuanto a riesgo coronario y así optimizar su manejo médico.
La adecuada preparación del paciente es la clave para la obtención de un estudio diagnóstico.
Las autoras declaran no tener conflictos de interés, en relación a este artículo.