Conocer la formación recibida por los médicos de atención primaria de salud (APS) de Asturias y estimar su grado de conocimiento teórico y habilidad práctica autopercibida en 49 procedimientos de medicina de urgencia y emergencia (MUE).
MétodoEstudio observacional de corte transversal de una muestra aleatoria y representativa de 213 médicos (n) sobre los 851 médicos (N) de la plantilla de APS de Asturias acerca de procedimientos de MUE mediante un cuestionario estructurado en 2 dimensiones.
ResultadosLa formación recibida en MUE se percibe de nivel medio (6 sobre 10), el conocimiento teórico general es de nivel medio (5,9 sobre 10), con diferencias significativas según el procedimiento estudiado (rango de 2 a 9 sobre 10). También se percibe como de nivel medio la habilidad práctica general en MUE (media de 5,5 sobre 10). Se percibe tener un mejor grado de conocimiento teórico que de habilidad práctica para actuar en situaciones de urgencia y emergencia. En Asturias el porcentaje medio de adquisición de las competencias en los procedimientos estudiados es bajo (24,87% para conocimientos teóricos y 21,93% en habilidades prácticas) y disminuye con los años trabajados.
ConclusionesLa formación en MUE de los médicos de APS en Asturias es heterogénea y percibida como de nivel medio, con deficiencias en procedimientos relevantes. Es necesario que las administraciones sanitarias evalúen adecuada y periódicamente estos conocimientos y habilidades en los médicos para ser capaces de garantizar un nivel de calidad asistencial adecuado a la urgencia y emergencia.
To determine the training received by the physicians of Primary Health Care (APS) of Asturias and estimate their self-perceived level of theoretical knowledge and practical skills in 49 procedures Emergency Medicine procedures (MUE).
MethodA cross-sectional study was conducted on a randomised and representative sample of 213 physicians (n) from the total of 851 APS physicians (N) of Asturias on MUE procedures using a structured questionnaire in two dimensions.
ResultsTraining received in MUE is perceived as medium level (6 out of 10), general theoretical knowledge as intermediate level (5.9 out of 10), with significant differences according to the procedure studied (range 2 to 9 out of 10). General practical skills in MUE are also perceived as average level (mean of 5.5 out of 10). It is perceived to have a better level of theoretical knowledge than practical ability to face emergency situations. In Asturias the mean percentage of acquisition of competences in the procedures studied is low, (24.87% for theoretical knowledge and 21.93% for practical skills) and decreases with the years employed.
ConclusionsEducation in MUE of APS physicians in Asturias is heterogeneous, and is perceived as average level, with deficiencies in relevant procedures. Health administrations need to adequately and periodically evaluate this knowledge and skills in physicians to be able to guarantee the level of quality emergency healthcare.
En 2016 se cumplieron 30 años de la promulgación de la Ley 14/1986, General de Sanidad1 que establecía, por primera vez en nuestra historia, un sistema público de salud con cobertura universal (Sistema Nacional de Salud) basado en un modelo de administración pública descentralizada en las comunidades autónomas, así como el modelo de atención primaria de salud (APS) para organizar el primer escalón de la asistencia sanitaria a la población2. Entre las funciones asignadas a la APS española se incluye la asistencia sanitaria a las urgencias y/o emergencias que ocurran en el ámbito territorial de actuación de cada equipo de APS, así como la colaboración con los sistemas de emergencias médicas prehospitalarios (SEM), en las zonas donde estos estuvieran implantados1. Estas funciones implican que los médicos de APS deben tener un conjunto mínimo y coherente de conocimientos teóricos y habilidades en medicina de urgencia y emergencia (MUE).
La asistencia a las urgencias en nuestro país se presta en 2 niveles: el hospitalario y el pre-hospitalario. La asistencia hospitalaria es proporcionada generalmente por médicos de familia que trabajan en los servicios de urgencia de los hospitales al no existir, por el momento, la especialidad de medicina de urgencia y emergencia, a pesar de que esta ya ha sido formalizada por la Sociedad Española de Medicina de Emergencia (SEMES)3. Por su parte, la asistencia prehospitalaria es prestada por los SEM y por equipos dependientes de los centros de salud, cuya misión es atender a las urgencias. Además, los médicos de APS atienden las urgencias en su día a día, bien durante su horario laboral ordinario o en las guardias que realizan en su centro de salud.
Para estudiar los conocimientos y habilidades de los médicos de APS en MUE puede tenerse en cuenta como primera referencia el cuerpo doctrinal que la SEMES ha establecido para los médicos que atienden urgencias y emergencias3, si bien este cuerpo doctrinal no es completamente aplicable a los médicos de familia como instrumento para valorar su formación o preparación en MUE, ya que su tarea principal es atender la demanda no urgente. Es necesario considerar también el programa oficial de la especialidad de medicina familiar y comunitaria (MFyC)4 del año 2005, aún hoy vigente, que establece unos objetivos con sus correspondientes prioridades para cada competencia. Naturalmente, en el caso de la evaluación de los médicos de familia que trabajan en servicios específicos de atención a urgencias, tanto hospitalarias como pre-hospitalarias, el planteamiento es diferente.
La asistencia a enfermos críticos requiere conocimientos y habilidades específicas que deben ser actualizados y practicados con relativa frecuencia. Esto no es fácil para el médico de APS que, al atender solo ocasionalmente estas situaciones, puede no saber actuar adecuadamente cuando surgen, aunque tenga los conocimientos necesarios. Por otro lado, es evidente que la urgencia vital debe ser tratada allí donde se produce y con los medios materiales adecuados. Y para ello es fundamental disponer de unidades de respuesta rápida atendidas por médicos entrenados y dedicados exclusivamente a este ámbito de la medicina5.
Por el momento no existen estudios representativos en nuestro país que evalúen los conocimientos y habilidades autopercibidas en materia de MUE de los médicos de APS. Por ello, el objetivo de este estudio es conocer la formación recibida por los médicos de APS de Asturias y estimar su grado de conocimiento teórico y habilidad práctica autopercibida en 51 procedimientos de MUE.
MétodoEstudio observacional de corte transversal o prevalencia de los conocimientos teóricos y las habilidades prácticas autopercibidas de una muestra aleatoria simple con reemplazamiento de 213 médicos (n) de los centros de APS de las 8 áreas de salud del Principado de Asturias sobre el total de los 851 médicos (N) que forman la plantilla de médicos de APS de Asturias (fracción de muestreo de 0,25).
En la revisión bibliográfica previa no se encontró ningún cuestionario validado para explorar el grado de conocimientos teóricos y de habilidades prácticas autopercibidas. Por ello, se elaboró un cuestionario ad hoc que fue pilotado en una muestra. Para la definición de la dimensión de constructo del cuestionario se usó el programa docente de la especialidad de MFyC del Ministerio de Sanidad4 y se identificaron los 49 procedimientos que fueron considerados más relevantes (anexo 1) para el médico de APS que atiende urgencias o emergencias. Estos procedimientos se agruparon según la prioridad otorgada por el citado programa docente en función de prioridades y niveles de competencia. Así, los procedimientos clasificados como «prioridad 1» se consideraron como adquiridos cuando el profesional valoraba que sus conocimientos teóricos o prácticos eran de, al menos, 9 puntos sobre 10. Los procedimientos de «prioridad 2» y «prioridad 3» se consideraron como adquiridos si la puntuación concedida por el médico era de, al menos, 7 puntos sobre 10. En la construcción de la escala del cuestionario las variables se agruparon en 2 dimensiones: dimensión i (conocimientos teóricos autopercibidos) y dimensión ii (habilidades prácticas autopercibidas).
Se realizó primero una prueba piloto o pretest cognitivo a 30 médicos de APS para establecer el tipo de pregunta y de escala de respuesta más adecuado, la extensión, comprensibilidad y ordenación lógica de las preguntas, así como la duración y aceptación del cuestionario. El valor del coeficiente alfa de Cronbach considerado adecuado en términos de consistencia interna fue un valor de alfa superior a 0,7. Finalmente se elaboró el cuestionario definitivo.
En el cuestionario utilizado se han incluido también preguntas acerca de la formación recibida en procedimientos de MUE y sus características y temporalidad.
En el manejo de los datos se han usado frecuencias absolutas y relativas, parámetros de tendencia central (media y mediana) y de dispersión (desviación estándar, coeficiente de variación de Pearson). En el análisis bivariante se ha usado análisis de correlación. Las estimaciones al conjunto de la población se han hecho usando intervalos de confianza de la media del 95%. En las comparaciones de parámetros se han considerado significativas las diferencias entre parámetros con una probabilidad de error menor del 5% (p<0,05).
ResultadosDe los 213 médicos participantes 88 (41,3%) eran hombres y 125 (58,7%) mujeres. Ciento sesenta y uno (75,6%) tenían una especialidad médica adquirida en el programa de médico interno residente. Ciento veintinueve (80,1%) eran especialistas en MFyC. De los restantes 52 médicos 51 (23,9%) no habían cursado ninguna especialidad médica reglada y uno (0,5%) no respondió al ítem.
Acerca de la institución que les había proporcionado su formación en MUE 41 (19,2%) señalaron que había sido en cursos impartidos por el Servicio de Salud del Principado de Asturias (SESPA); 33 (15,5%) los habían adquirido por su cuenta, mientras que 122 (57,3%) habían sido formados tanto por el SESPA como por su cuenta. Diecisiete (8%) profesionales rehusaron responder a esta pregunta.
El 53,5% de los 213 profesionales había cursado un posgrado oficial universitario en MUE. Un 2,8% del total no había realizado ningún curso de reanimación cardiopulmonar básica en su vida laboral, un 3,8% había realizado solo uno, un 13,1% 2 cursos, un 22,1% 3 cursos, un 12,7% 4 y un 40% 5 o más cursos durante su ejercicio profesional. El 5,6% de los encuestados prefirió no responder a esta pregunta.
El 19,7% de los médicos encuestados había hecho su último curso de reanimación cardiopulmonar básica en el último año 2013, el 17,8% en el año 2012, el 15,5% en 2011 y el 18,3% en 2010. El 2,3% había completado por última vez uno de estos cursos hace más de 10 años.
Sobre la formación en reanimación cardiopulmonar avanzada el 9,4% de los 213 no había realizado ningún curso durante su vida laboral, el 36,6% había hecho uno, el 23% había seguido 2, el 16,4% había realizado 3, el 4,7% había hecho 4 cursos y el 8% 5 o más cursos durante su carrera profesional. El 1,9% de los médicos encuestados no quiso responder a esta pregunta.
El año más reciente de realización de la formación en RCP avanzada fue 2013 en el 5,2% de los médicos; otro 5,2% siguió por última vez este curso en 2012; el 10,3% en 2011 y el 12,2% en 2010. Por último, el 17,3% había completado por última vez ese curso hacía más de 10 años.
El 19,7% de los 213 médicos no había realizado ningún curso de atención al paciente politraumatizado durante su vida laboral, el 39,9% había hecho uno, el 27,2% 2 cursos, el 7,5% 3 cursos, el 1,4% había hecho 4 cursos y el 3,8 había realizado 5 cursos o más durante su carrera profesional. En cuanto al último año de realización de este tipo de formación el 3,3% realizó el último curso en 2013, el 6,6% en 2012, el 10,8% en 2011 y el 8,9% en 2010. El 14,5% había completado por última vez este curso hacía más de 10 años.
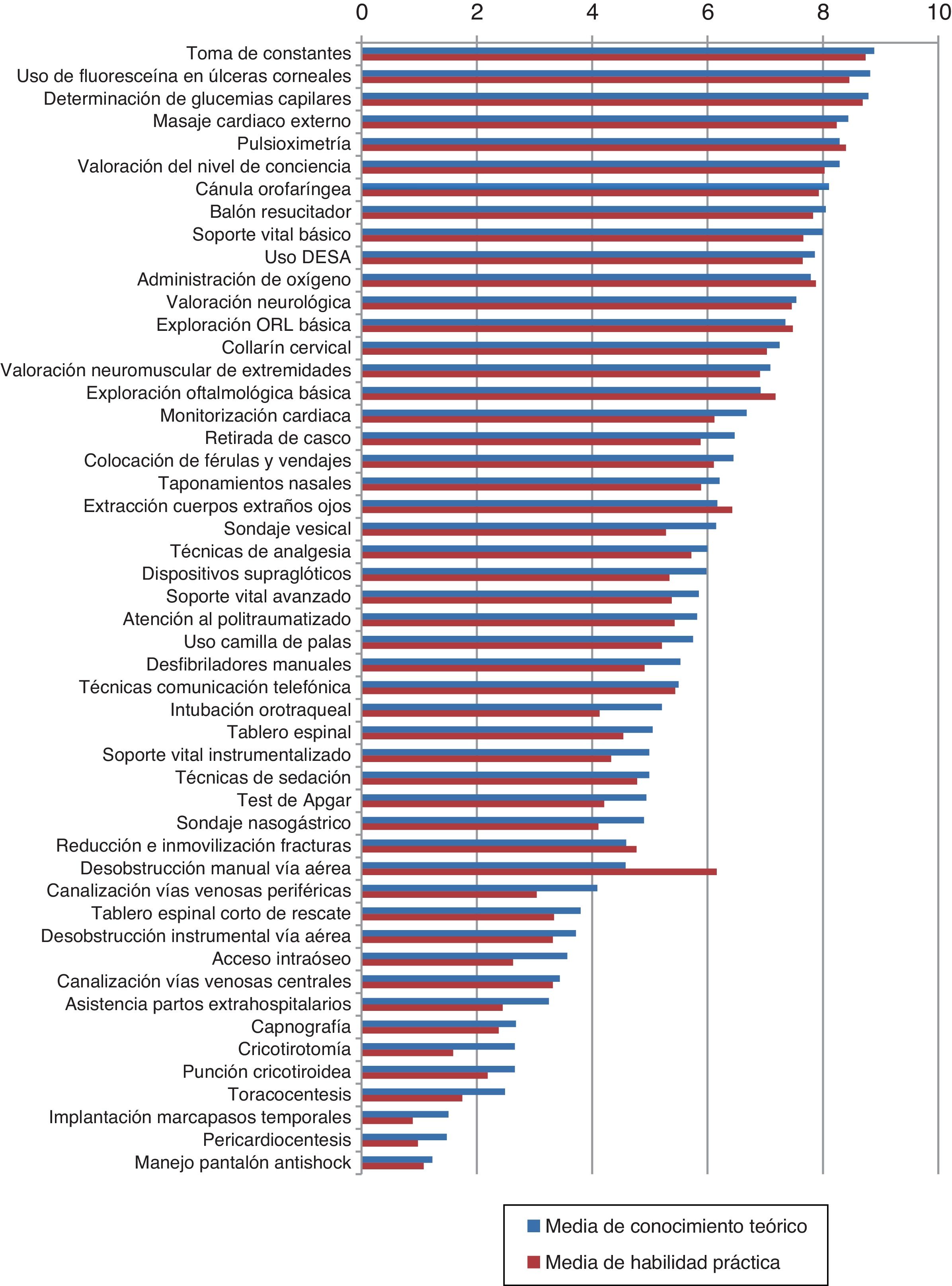
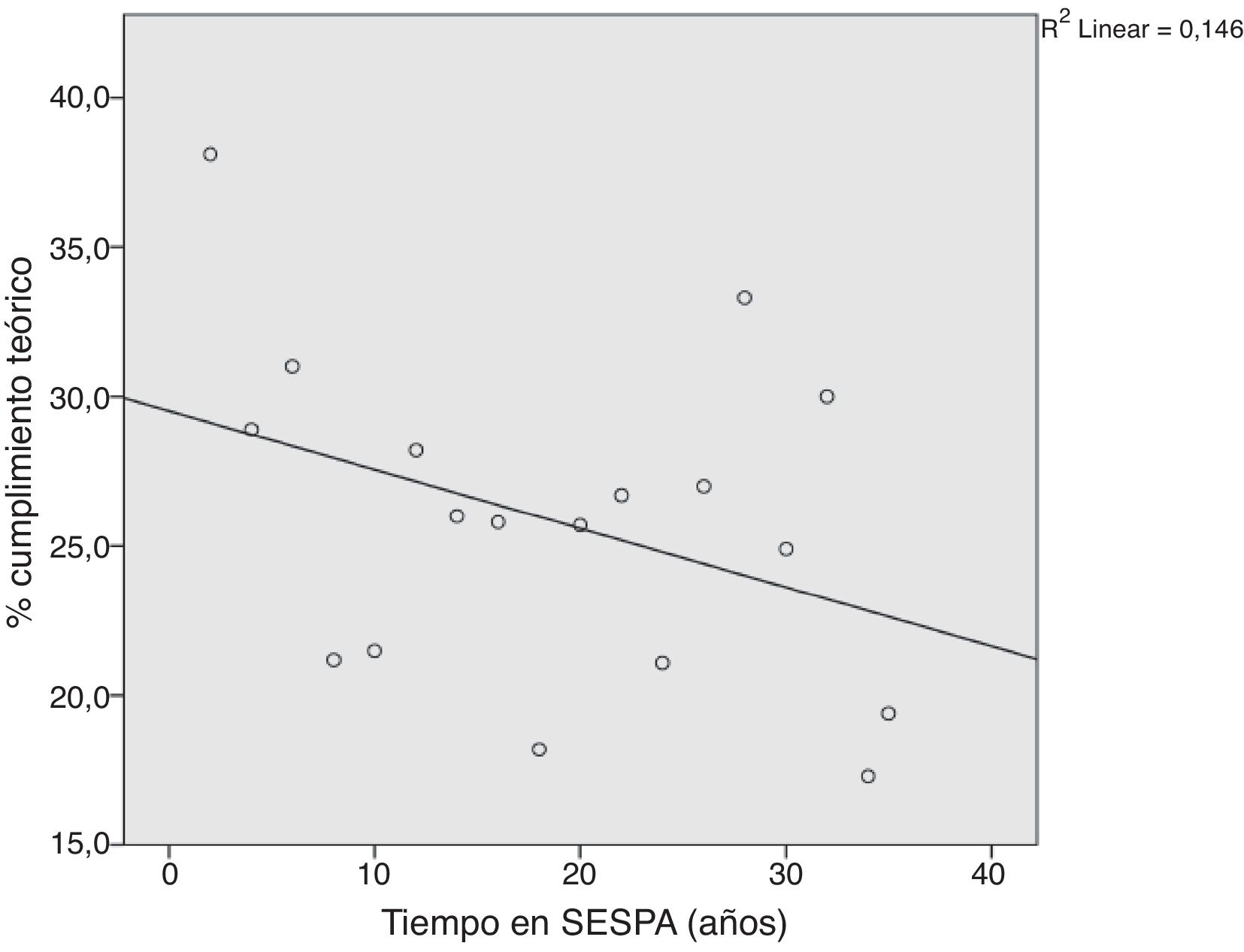
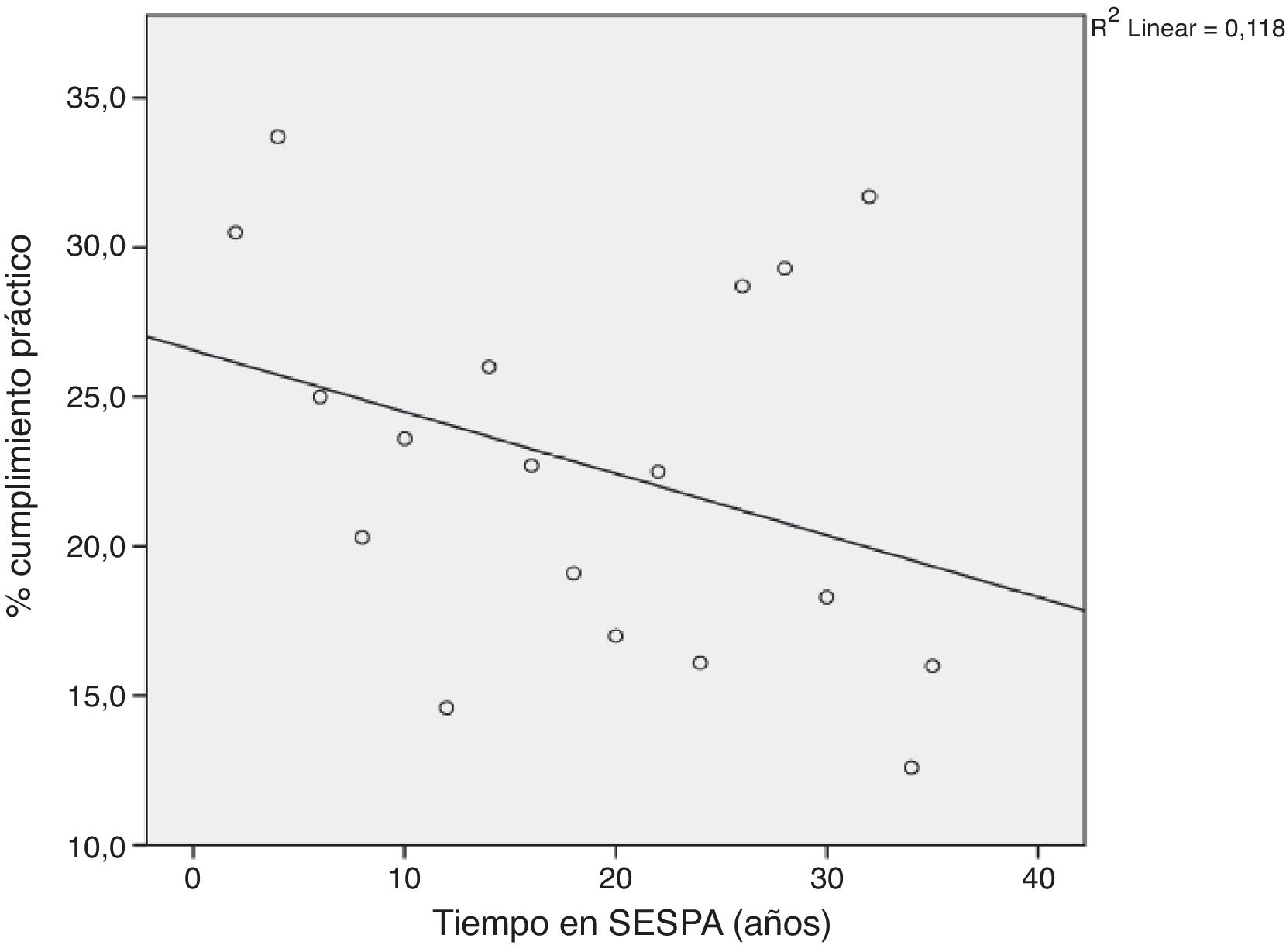
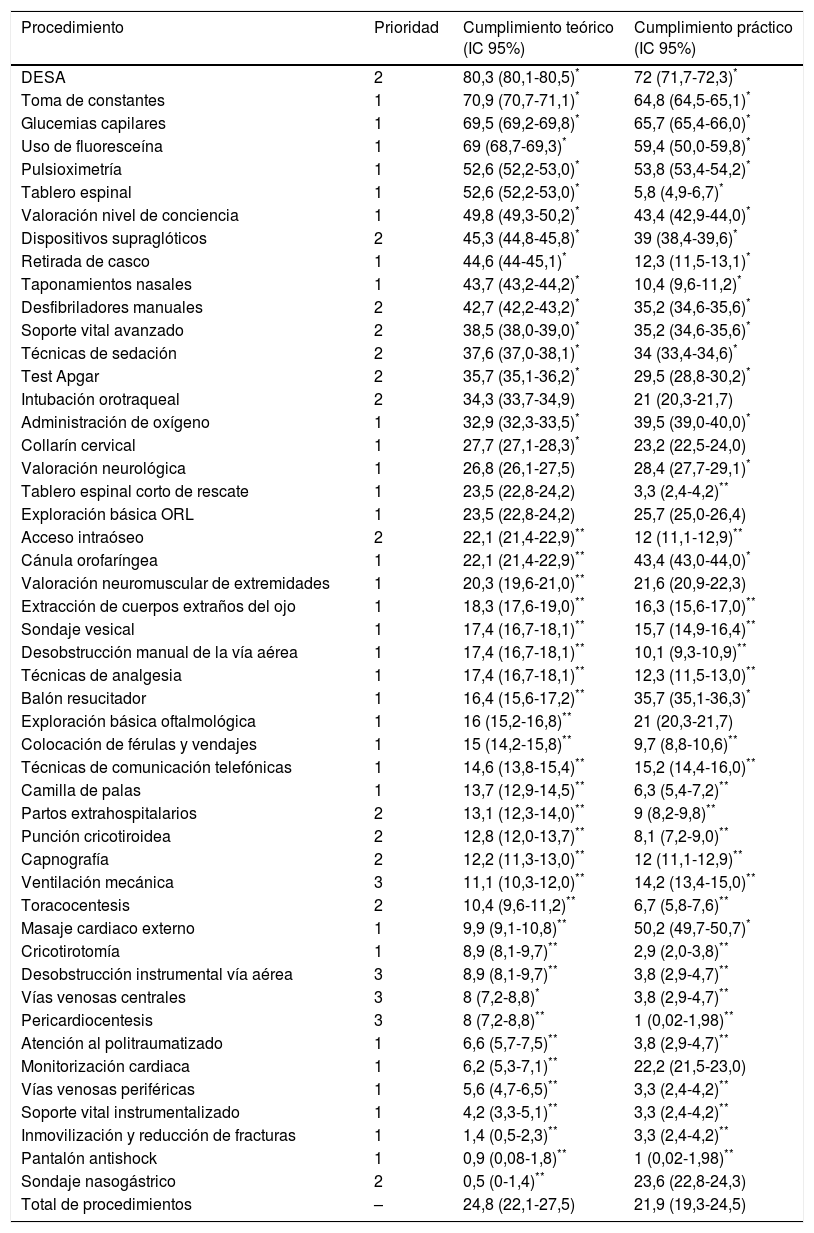
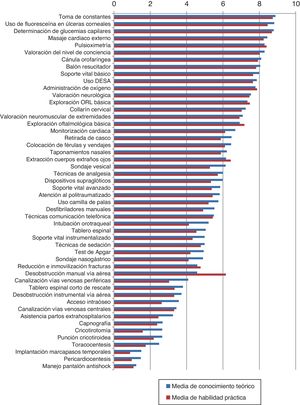
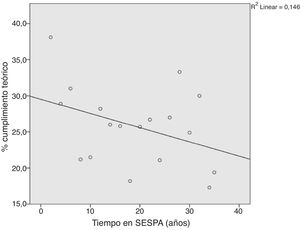
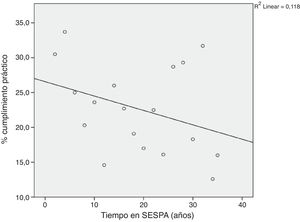
La figura 1 y la tabla 1 muestran las puntuaciones medias de conocimientos teóricos y habilidades prácticas autopercibidas para cada uno de los procedimientos estudiados. La tabla 2 muestra el porcentaje de médicos de APS de Asturias que cumplían los criterios establecidos en el estudio para entender que los conocimientos y habilidades autopercibidas habían sido adquiridas. Las figuras 2 y 3 muestran las correlaciones respectivas entre el grado medio de cumplimiento de conocimientos teóricos y de habilidades prácticas autopercibidas y el tiempo que los profesionales llevan trabajando en el SESPA. En ambos casos el grado medio de cumplimiento, tanto teórico como práctico, disminuye con el tiempo trabajado (R de Pearson de –0,382 en el caso de cumplimiento medio teórico y –0,344 en el caso del práctico), aunque estas correlaciones no fueron estadísticamente significativas.
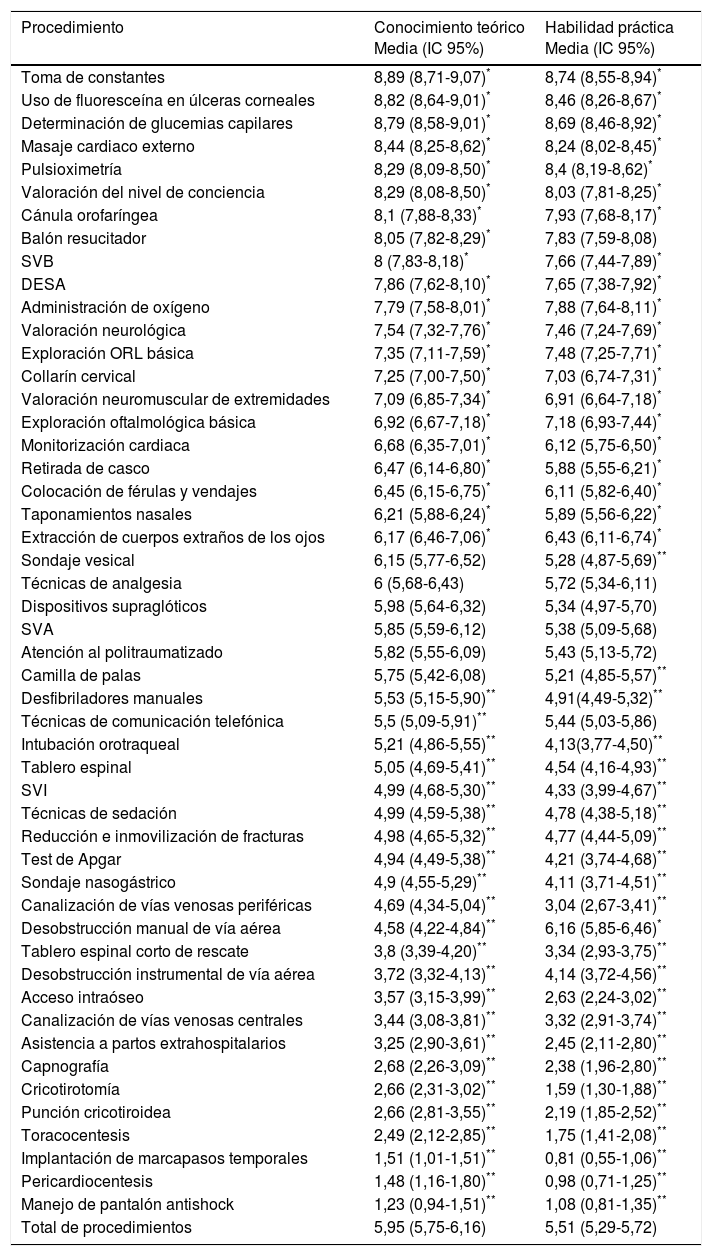
Grado medio de conocimiento teórico y habilidad práctica autopercibidos de los médicos de APS para cada procedimiento
| Procedimiento | Conocimiento teórico Media (IC 95%) | Habilidad práctica Media (IC 95%) |
|---|---|---|
| Toma de constantes | 8,89 (8,71-9,07)* | 8,74 (8,55-8,94)* |
| Uso de fluoresceína en úlceras corneales | 8,82 (8,64-9,01)* | 8,46 (8,26-8,67)* |
| Determinación de glucemias capilares | 8,79 (8,58-9,01)* | 8,69 (8,46-8,92)* |
| Masaje cardiaco externo | 8,44 (8,25-8,62)* | 8,24 (8,02-8,45)* |
| Pulsioximetría | 8,29 (8,09-8,50)* | 8,4 (8,19-8,62)* |
| Valoración del nivel de conciencia | 8,29 (8,08-8,50)* | 8,03 (7,81-8,25)* |
| Cánula orofaríngea | 8,1 (7,88-8,33)* | 7,93 (7,68-8,17)* |
| Balón resucitador | 8,05 (7,82-8,29)* | 7,83 (7,59-8,08) |
| SVB | 8 (7,83-8,18)* | 7,66 (7,44-7,89)* |
| DESA | 7,86 (7,62-8,10)* | 7,65 (7,38-7,92)* |
| Administración de oxígeno | 7,79 (7,58-8,01)* | 7,88 (7,64-8,11)* |
| Valoración neurológica | 7,54 (7,32-7,76)* | 7,46 (7,24-7,69)* |
| Exploración ORL básica | 7,35 (7,11-7,59)* | 7,48 (7,25-7,71)* |
| Collarín cervical | 7,25 (7,00-7,50)* | 7,03 (6,74-7,31)* |
| Valoración neuromuscular de extremidades | 7,09 (6,85-7,34)* | 6,91 (6,64-7,18)* |
| Exploración oftalmológica básica | 6,92 (6,67-7,18)* | 7,18 (6,93-7,44)* |
| Monitorización cardiaca | 6,68 (6,35-7,01)* | 6,12 (5,75-6,50)* |
| Retirada de casco | 6,47 (6,14-6,80)* | 5,88 (5,55-6,21)* |
| Colocación de férulas y vendajes | 6,45 (6,15-6,75)* | 6,11 (5,82-6,40)* |
| Taponamientos nasales | 6,21 (5,88-6,24)* | 5,89 (5,56-6,22)* |
| Extracción de cuerpos extraños de los ojos | 6,17 (6,46-7,06)* | 6,43 (6,11-6,74)* |
| Sondaje vesical | 6,15 (5,77-6,52) | 5,28 (4,87-5,69)** |
| Técnicas de analgesia | 6 (5,68-6,43) | 5,72 (5,34-6,11) |
| Dispositivos supraglóticos | 5,98 (5,64-6,32) | 5,34 (4,97-5,70) |
| SVA | 5,85 (5,59-6,12) | 5,38 (5,09-5,68) |
| Atención al politraumatizado | 5,82 (5,55-6,09) | 5,43 (5,13-5,72) |
| Camilla de palas | 5,75 (5,42-6,08) | 5,21 (4,85-5,57)** |
| Desfibriladores manuales | 5,53 (5,15-5,90)** | 4,91(4,49-5,32)** |
| Técnicas de comunicación telefónica | 5,5 (5,09-5,91)** | 5,44 (5,03-5,86) |
| Intubación orotraqueal | 5,21 (4,86-5,55)** | 4,13(3,77-4,50)** |
| Tablero espinal | 5,05 (4,69-5,41)** | 4,54 (4,16-4,93)** |
| SVI | 4,99 (4,68-5,30)** | 4,33 (3,99-4,67)** |
| Técnicas de sedación | 4,99 (4,59-5,38)** | 4,78 (4,38-5,18)** |
| Reducción e inmovilización de fracturas | 4,98 (4,65-5,32)** | 4,77 (4,44-5,09)** |
| Test de Apgar | 4,94 (4,49-5,38)** | 4,21 (3,74-4,68)** |
| Sondaje nasogástrico | 4,9 (4,55-5,29)** | 4,11 (3,71-4,51)** |
| Canalización de vías venosas periféricas | 4,69 (4,34-5,04)** | 3,04 (2,67-3,41)** |
| Desobstrucción manual de vía aérea | 4,58 (4,22-4,84)** | 6,16 (5,85-6,46)* |
| Tablero espinal corto de rescate | 3,8 (3,39-4,20)** | 3,34 (2,93-3,75)** |
| Desobstrucción instrumental de vía aérea | 3,72 (3,32-4,13)** | 4,14 (3,72-4,56)** |
| Acceso intraóseo | 3,57 (3,15-3,99)** | 2,63 (2,24-3,02)** |
| Canalización de vías venosas centrales | 3,44 (3,08-3,81)** | 3,32 (2,91-3,74)** |
| Asistencia a partos extrahospitalarios | 3,25 (2,90-3,61)** | 2,45 (2,11-2,80)** |
| Capnografía | 2,68 (2,26-3,09)** | 2,38 (1,96-2,80)** |
| Cricotirotomía | 2,66 (2,31-3,02)** | 1,59 (1,30-1,88)** |
| Punción cricotiroidea | 2,66 (2,81-3,55)** | 2,19 (1,85-2,52)** |
| Toracocentesis | 2,49 (2,12-2,85)** | 1,75 (1,41-2,08)** |
| Implantación de marcapasos temporales | 1,51 (1,01-1,51)** | 0,81 (0,55-1,06)** |
| Pericardiocentesis | 1,48 (1,16-1,80)** | 0,98 (0,71-1,25)** |
| Manejo de pantalón antishock | 1,23 (0,94-1,51)** | 1,08 (0,81-1,35)** |
| Total de procedimientos | 5,95 (5,75-6,16) | 5,51 (5,29-5,72) |
Porcentaje de cumplimiento de conocimientos teóricos y habilidades prácticas auto-percibidas de los médicos de APS de Asturias para cada procedimiento
| Procedimiento | Prioridad | Cumplimiento teórico (IC 95%) | Cumplimiento práctico (IC 95%) |
|---|---|---|---|
| DESA | 2 | 80,3 (80,1-80,5)* | 72 (71,7-72,3)* |
| Toma de constantes | 1 | 70,9 (70,7-71,1)* | 64,8 (64,5-65,1)* |
| Glucemias capilares | 1 | 69,5 (69,2-69,8)* | 65,7 (65,4-66,0)* |
| Uso de fluoresceína | 1 | 69 (68,7-69,3)* | 59,4 (50,0-59,8)* |
| Pulsioximetría | 1 | 52,6 (52,2-53,0)* | 53,8 (53,4-54,2)* |
| Tablero espinal | 1 | 52,6 (52,2-53,0)* | 5,8 (4,9-6,7)* |
| Valoración nivel de conciencia | 1 | 49,8 (49,3-50,2)* | 43,4 (42,9-44,0)* |
| Dispositivos supraglóticos | 2 | 45,3 (44,8-45,8)* | 39 (38,4-39,6)* |
| Retirada de casco | 1 | 44,6 (44-45,1)* | 12,3 (11,5-13,1)* |
| Taponamientos nasales | 1 | 43,7 (43,2-44,2)* | 10,4 (9,6-11,2)* |
| Desfibriladores manuales | 2 | 42,7 (42,2-43,2)* | 35,2 (34,6-35,6)* |
| Soporte vital avanzado | 2 | 38,5 (38,0-39,0)* | 35,2 (34,6-35,6)* |
| Técnicas de sedación | 2 | 37,6 (37,0-38,1)* | 34 (33,4-34,6)* |
| Test Apgar | 2 | 35,7 (35,1-36,2)* | 29,5 (28,8-30,2)* |
| Intubación orotraqueal | 2 | 34,3 (33,7-34,9) | 21 (20,3-21,7) |
| Administración de oxígeno | 1 | 32,9 (32,3-33,5)* | 39,5 (39,0-40,0)* |
| Collarín cervical | 1 | 27,7 (27,1-28,3)* | 23,2 (22,5-24,0) |
| Valoración neurológica | 1 | 26,8 (26,1-27,5) | 28,4 (27,7-29,1)* |
| Tablero espinal corto de rescate | 1 | 23,5 (22,8-24,2) | 3,3 (2,4-4,2)** |
| Exploración básica ORL | 1 | 23,5 (22,8-24,2) | 25,7 (25,0-26,4) |
| Acceso intraóseo | 2 | 22,1 (21,4-22,9)** | 12 (11,1-12,9)** |
| Cánula orofaríngea | 1 | 22,1 (21,4-22,9)** | 43,4 (43,0-44,0)* |
| Valoración neuromuscular de extremidades | 1 | 20,3 (19,6-21,0)** | 21,6 (20,9-22,3) |
| Extracción de cuerpos extraños del ojo | 1 | 18,3 (17,6-19,0)** | 16,3 (15,6-17,0)** |
| Sondaje vesical | 1 | 17,4 (16,7-18,1)** | 15,7 (14,9-16,4)** |
| Desobstrucción manual de la vía aérea | 1 | 17,4 (16,7-18,1)** | 10,1 (9,3-10,9)** |
| Técnicas de analgesia | 1 | 17,4 (16,7-18,1)** | 12,3 (11,5-13,0)** |
| Balón resucitador | 1 | 16,4 (15,6-17,2)** | 35,7 (35,1-36,3)* |
| Exploración básica oftalmológica | 1 | 16 (15,2-16,8)** | 21 (20,3-21,7) |
| Colocación de férulas y vendajes | 1 | 15 (14,2-15,8)** | 9,7 (8,8-10,6)** |
| Técnicas de comunicación telefónicas | 1 | 14,6 (13,8-15,4)** | 15,2 (14,4-16,0)** |
| Camilla de palas | 1 | 13,7 (12,9-14,5)** | 6,3 (5,4-7,2)** |
| Partos extrahospitalarios | 2 | 13,1 (12,3-14,0)** | 9 (8,2-9,8)** |
| Punción cricotiroidea | 2 | 12,8 (12,0-13,7)** | 8,1 (7,2-9,0)** |
| Capnografía | 2 | 12,2 (11,3-13,0)** | 12 (11,1-12,9)** |
| Ventilación mecánica | 3 | 11,1 (10,3-12,0)** | 14,2 (13,4-15,0)** |
| Toracocentesis | 2 | 10,4 (9,6-11,2)** | 6,7 (5,8-7,6)** |
| Masaje cardiaco externo | 1 | 9,9 (9,1-10,8)** | 50,2 (49,7-50,7)* |
| Cricotirotomía | 1 | 8,9 (8,1-9,7)** | 2,9 (2,0-3,8)** |
| Desobstrucción instrumental vía aérea | 3 | 8,9 (8,1-9,7)** | 3,8 (2,9-4,7)** |
| Vías venosas centrales | 3 | 8 (7,2-8,8)* | 3,8 (2,9-4,7)** |
| Pericardiocentesis | 3 | 8 (7,2-8,8)** | 1 (0,02-1,98)** |
| Atención al politraumatizado | 1 | 6,6 (5,7-7,5)** | 3,8 (2,9-4,7)** |
| Monitorización cardiaca | 1 | 6,2 (5,3-7,1)** | 22,2 (21,5-23,0) |
| Vías venosas periféricas | 1 | 5,6 (4,7-6,5)** | 3,3 (2,4-4,2)** |
| Soporte vital instrumentalizado | 1 | 4,2 (3,3-5,1)** | 3,3 (2,4-4,2)** |
| Inmovilización y reducción de fracturas | 1 | 1,4 (0,5-2,3)** | 3,3 (2,4-4,2)** |
| Pantalón antishock | 1 | 0,9 (0,08-1,8)** | 1 (0,02-1,98)** |
| Sondaje nasogástrico | 2 | 0,5 (0-1,4)** | 23,6 (22,8-24,3) |
| Total de procedimientos | – | 24,8 (22,1-27,5) | 21,9 (19,3-24,5) |
Los resultados muestran diferencias importantes en cuanto al conocimiento teórico autopercibido de los distintos procedimientos. Los médicos de APS de Asturias perciben tener un grado significativamente alto de conocimiento sobre un grupo limitado a 5 procedimientos (de mayor a menor conocimiento son la toma de constantes, la determinación de glucemias capilares, el uso de la fluoresceína para detectar úlceras corneales, la realización de la pulsioximetría y la administración de oxígeno). Por otro lado, hay procedimientos (uso del tablero espinal corto de rescate, cateterización arterial, asistencia a partos, capnografía y técnicas de comunicación por radio) sobre los que los médicos de APS de Asturias perciben tener un conocimiento significativamente reducido.
No hemos encontrado estudios españoles similares con los que poder comparar el nivel de conocimiento autopercibido de nuestros médicos pero, en todo caso, nuestros resultados son diferentes de los hallados en otros países. Por ejemplo, en China un 15,2% de los profesionales (médicos de familia, especialistas, residentes y enfermeros) perciben tener un nivel de conocimiento teórico y habilidades prácticas alto en estas técnicas, un 70,8% un nivel medio y solo un 14% un nivel bajo6. Naturalmente, las diferencias en los contextos educativo, sanitario y asistencial entre España y China limitan de manera importante la utilidad de esta comparación.
Las técnicas cuyo grado de habilidad práctica es percibido como significativamente alto entre los médicos de APS de Asturias son, en orden de mayor a menor, la determinación de glucemias capilares, la toma de constantes, la pulsioximetría, el uso de fluoresceína para la detección de úlceras corneales y la administración de oxígeno. Estas técnicas son las mismas que han obtenido también un nivel significativamente más alto de conocimiento teórico, excepto en el caso de la pulsioximetría en que el grado de conocimiento teórico es significativamente inferior al grado de habilidad práctica.
En el conjunto de Asturias es el SVB la técnica que se percibe con un mayor grado de conocimiento teórico y práctico (7,69 y 7,28 respectivamente). En un estudio realizado en México7 se constató que los profesionales sanitarios que recibían un entrenamiento formal en SVB obtenían un porcentaje de conocimiento de 7,7 puntos sobre 10, mientras que aquellos sanitarios con una formación informal o sin entrenamiento lograba una media de conocimiento 6,4 puntos sobre 10.
En un estudio a nivel hospitalario realizado en Gijón (España), en el que se incluyeron enfermeros, médicos residentes, médicos especialistas adjuntos y cirujanos, un 51% de los encuestados obtuvo una media de conocimiento en RCP y SVB de entre 6 y 8 puntos sobre 10; un 34% obtuvo un conocimiento superior a 8 puntos sobre 10 y un 4% menos de 2 puntos sobre 108.
En otro estudio en Murcia, y a nivel hospitalario, se analizó el conocimiento teórico de médicos sobre SVB y SVA. En cuanto al SVB un 38,5% de médicos obtuvo al menos 5 puntos sobre 10, mientras que en SVA un 74,2% de médicos obtuvo dicha puntuación9. En otro estudio realizado en Turquía en 2008 en médicos de APS10 estos puntuaron sus conocimientos teóricos sobre MUE en 65,5 puntos sobre 100. Estos datos se mueven en el rango obtenido en la autopercepción de los profesionales asturianos encuestados.
En el conjunto de Asturias el porcentaje medio de adquisición de las competencias en los procedimientos estudiados es bajo, 24,87% para conocimientos teóricos y 21,93% en habilidades prácticas. Además, este porcentaje disminuye, aunque no de forma estadísticamente significativa, a medida que aumentan los años trabajados en el SESPA. Esto puede deberse a que los médicos con más años de servicio no se enfrentan de manera frecuente a urgencias y emergencias que requieren conocer y aplicar estos procedimientos.
La última versión del programa docente de la especialidad de MFyC11,12 amplió de 3 a 4 años el período de formación, y ha marcado las directrices para capacitar al especialista para que pueda trabajar en los servicios de emergencias y los servicios de urgencia hospitalaria, ampliando los entornos docentes e incluyendo las unidades de emergencias en los que puede desarrollarse la actividad del futuro especialista, además de continuar ejerciendo su función en atención primaria13. En contraposición a esto, algún autor14 reclama que la práctica de la medicina de urgencias requiere el manejo de casos complicados y técnicas específicas y que el programa de MFyC no desarrolla al 100% todas las expectativas de la medicina de urgencias.
El actual programa de la especialidad de MFyC contempla que el residente pase casi el 40% del total de su formación entre el servicio de urgencias hospitalario, los puntos de atención continuada y las unidades de emergencia15,16. Pese a ello es ciertamente posible que la actuación en las urgencias más complejas requiera un entrenamiento específico más profundo que no se adquiere necesariamente en la formación de médico interno residente17.
La formación en MUE de los médicos de APS en Asturias es heterogénea y ha sido adquirida mayoritariamente tras los estudios universitarios y durante el ejercicio profesional. Ha consistido fundamentalmente en cursos de posgrado oficiales en MUE y en cursos específicos de SVB y atención al politraumatizado.
Los médicos de APS perciben su formación recibida en MUE como de nivel medio (6 sobre 10). Su grado de conocimiento teórico general en MUE también es percibido como de nivel medio (5,9 sobre 10), con diferencias significativas en los conocimientos específicos de cada una de las técnicas estudiadas, en un rango de medias de 2 a 9 sobre 10 según la técnica considerada. También es percibida como de grado medio su habilidad práctica general en MUE, con una media de 5,5 sobre 10.
Son percibidas como significativamente bajas las habilidades prácticas para ejecutar determinadas técnicas altamente relevantes en MUE, como son el soporte vital básico, la atención al politraumatizado, el uso de desfibriladores, la retirada de un casco, el uso de dispositivos supraglóticos, el uso de camillas de palas o de tableros espinales o la canalización de vías. Además, mayoritariamente los médicos de APS perciben tener un mejor grado de conocimiento teórico que de habilidad práctica para enfrentarse a situaciones de urgencia y emergencia.
Los resultados encontrados sugieren la necesidad de que las administraciones sanitarias evalúen adecuada y periódicamente el nivel de estos conocimientos y habilidades en los médicos para ser capaces de garantizar un nivel de calidad asistencial adecuado a la urgencia y emergencia.
Conflicto de interesesEn el presente artículo no hay conflicto de intereses de ningún tipo.
| Dimensión | Procedimientos incluidos |
|---|---|
| I. Conocimientos teóricos autopercibidos | Soporte vital básico Soporte vital avanzado Soporte vital instrumentalizado Atención al paciente politraumatizado Realización de pulsioximetría Realización de capnografía Toma de constantes vitales Realización de glucemia capilar Valoración del nivel de conciencia Realización del test de Apgar, valoración neurológica Valoración neuromuscular de extremidades Canalización de vías venosas periféricas Canalización de vías venosas centrales Acceso intraóseo Desobstrucción manual de la vía aérea Uso del balón resucitador Uso de la cánula orofaríngea Uso de dispositivos supraglóticos Cateterización arterial Administración de oxígeno Uso de desfibrilador externo semiautomático Uso de desfibrilador manual Realización de masaje cardiaco externo Monitorización cardiaca Sondaje nasogástrico Sondaje vesical Asistencia al parto extrahospitalario Taponamiento nasal Retirada del casco Técnicas de comunicación telefónica Inmovilización y reducción de fracturas Uso de camilla de palas Uso del tablero espinal Uso de tablero espinal corto de rescate Conocimiento del uso del collarín cervical Uso de fluoresceína para detectar úlceras corneales Conocimiento de colocación de férulas y vendajes Capnografía Exploración oftalmológica básica Exploración otorrinolaringológica básica Cricotirotomía Punción cricotiroidea Pericardiocentesis Extracción de cuerpos extraños de ojo Manejo del pantalón antishock Técnicas de sedación Técnicas de analgesia Intubación orotraqueal |
| II. Habilidades prácticas autopercibidas | Soporte vital básico Soporte vital avanzado Soporte vital instrumentalizado Atención al paciente politraumatizado Realización de pulsioximetría Realización de capnografía Toma de constantes vitales Realización de glucemia capilar Valoración del nivel de conciencia Realización del test de Apgar Valoración neurológica Valoración neuromuscular de extremidades Canalización de vías venosas periféricas Canalización de vías venosas centrales Acceso intraóseo Desobstrucción manual de la vía aérea Uso del balón resucitador Uso de la cánula orofaríngea Uso de dispositivos supraglóticos Cateterización arterial Administración de oxígeno Uso de desfibrilador externo semiautomático Uso de desfibrilador manual Realización de masaje cardiaco externo Monitorización cardiaca Sondaje nasogástrico Sondaje vesical Asistencia al parto extrahospitalario Taponamiento nasal Retirada del casco Técnicas de comunicación telefónica Inmovilización y reducción de fracturas Uso de camilla de palas Uso del tablero espinal Uso de tablero espinal corto de rescate Conocimiento del uso del collarín cervical Uso de fluoresceína para detectar úlceras corneales Conocimiento de colocación de férulas y vendajes Capnografía Exploración oftalmológica básica Exploración otorrinolaringológica básica Cricotirotomía Punción cricotiroidea Pericardiocentesis Extracción de cuerpos extraños de ojo Manejo del pantalón antishock Técnicas de sedación Técnicas de analgesia Intubación orotraqueal |