En este trabajo se analiza la necesidad de establecer Unidades de Educación Médica en España a fin de dar respuesta a las demandas cada vez más exigentes de una sociedad compleja y global a través de la revisión y actualización de los curricula. Tal como se ha hecho en países como Holanda, Estados Unidos e Inglaterra, se discute la conveniencia de establecer criterios de calidad exigentes y unificados entendiéndolos como una oportunidad para alcanzar dichos estándares y promover el cambio en las facultades de Medicina. Estas unidades de educación médica asumirían un papel en la valoración del curriculum, su actualización y constante transformación y velarían por exigir unos indicadores de calidad consensuados que aseguren la excelencia académica. Por último, y en pro de la sostenibilidad de estas estructuras, es esencial la oferta de una formación en esta materia tanto para el profesorado como para los estudiantes en la que tengan cabida nuevos programas de Máster y de Doctorado en Educación Médica que promuevan el desarrollo de proyectos de investigación. Las unidades de educación médica trabajarían en pro de la formación continuada a través de la creación de las Cátedras de Educación Médica dando una mayor transversalidad a la formación en ciencias de la salud.
This work highlights the need to establish Medical Education Units in Spain in response an increasingly demanding global society. As in Netherlands, England and the United States of America, we suggest establishing unified quality criteria and use them to promote changes in the Faculties of Medicine all along the country. Medical Education Units would assume a role in curricular evaluation and updating to ensure quality standards and academic excellence. Moreover, it would be essential to offer training in Medical Education for both teachers and students, including development of dedicated Master and PhD programs and associated research projects. Furthermore, Medical Education Units would work in favor of continuous training through the creation of the Chairs of Medical Education reinforcing the role of education in health sciences.
En el año 1920 el médico Abraham Flexner fue designado para elaborar un estudio exhaustivo que diera respuesta a las necesidades curriculares de los retos que la salud enfrentaría en la sociedad del sigloxx. Flexner elaboró un informe del que se concluía que una formación científica sólida en el curriculum de Medicina era necesaria para responder a las demandas venideras. Cien años más tarde, la sociedad globalizada actual dibuja un escenario para el que la respuesta de aquel tiempo resulta aún insuficiente.
La movilidad global nos sitúa en un escenario de aparición de nuevas enfermedades en el que las diferencias y las desigualdades sociales entre continentes y regiones, o la convivencia entre etnias, son una realidad. En estos momentos es imposible dejar de mencionar la crisis que ha producido la enfermedad coronavirus 2019 (COVID-19) a nivel mundial. Estas circunstancias, unidas al envejecimiento de la población en los países occidentales1,2, nos sitúan en un escenario en el que el manejo del dolor o de la cronicidad de las enfermedades son realidades que exigen una reflexión. Estas evidencias son tan solo algunos ejemplos que ilustran la gran complejidad de la sociedad actual en general y de los retos para la salud en particular.
La educación médica tiene la responsabilidad de formar médicos competentes en conocimientos y habilidades, valores y actitudes, y desarrollar programas educativos de calidad y mejora continuada para responder a situaciones complejas. En 2010 la prestigiosa revista The Lancet publicó un estudio exhaustivo sobre los retos y el futuro de la educación de la salud del sigloxxi3.
Las autoridades competentes —sanitarias, académicas y políticas— deben fomentar el desarrollo de una formación actualizada a través de curricula que engloben y consideren las nuevas necesidades para que los futuros médicos tengan la oportunidad de adaptarse a los nuevos escenarios con los que tendrán que convivir. El curriculum, por tanto, es el elemento que debe vertebrar la proximidad entre el mundo académico y el profesional, y por ello exige una constante revisión. De hecho, en 2001 Harden4 define el curriculum como «una combinación sofisticada de estrategias educativas, contenido del curso, resultados de aprendizaje, experiencias educativas, evaluación, el entorno educativo y el alumno individual»4,5.
En la mayor parte de las facultades de Medicina de España6 los curricula, por multitud de razones, no se han transformado convenientemente y muchas veces no se han seguido las recomendaciones. El modelo curricular debe poner mayor énfasis en el desarrollo de las competencias que en la mera transmisión de la información y contenidos académicos, y esto se consigue a través de un modelo curricular integrado y basado en competencias4,7. Por otro lado, hay que ser conscientes de que para que la transformación curricular sea eficaz debe involucrar a todos los agentes del proceso: agencias reguladoras, comité de evaluación de calidad de título, comités asesores externos, así como los propios destinatarios. En muchas de las universidades del top 10 mundial los estudiantes son parte esencial de este proceso, algo que en España es todavía una asignatura pendiente4,8.
La complejidad asociada a la actualización y a la gestión administrativa de los curricula de medicina hace necesaria la existencia de unidades especializadas encargadas de compaginar la programación y la administración, por un lado, y por otro fomentar la investigación. Esas tres funciones básicas han determinado la evolución de las unidades o departamentos de Educación Médica en distintas facultades y países, desde las puramente administrativas, que han sustituido a las tradicionales unidades de gestión académica, a aquellas cuyo enfoque es puramente investigador.
El ejemplo del Imperial College School of MedicineEl curriculum de nuestras facultades de Medicina constituye la base para dotar a los estudiantes de las herramientas necesarias para el ejercicio de su futura profesión. Actualmente, los líderes académicos en las facultades de Medicina han reconocido la necesidad de alinear la educación médica con los requerimientos biosanitarios de la población y los sistemas sanitarios3. Sin embargo, los curricula de la mayor parte de las facultades de Medicina en España tienen estructuras flexnerianas, es decir, una organización compartimentalizada en asignaturas no relacionadas y distribuidas en los dos primeros años de formación básica y un segundo ciclo de formación clínica6. Este es un modelo que no responde a las necesidades de nuestra sociedad actual como la capacidad de dar respuesta desde la investigación básico-clínica a posibles crisis emergentes que puedan surgir.
Existe además una verdadera necesidad de acercar el mundo académico al profesional. En el acuerdo firmado en 1999 con la declaración de Bolonia, este fue uno de los objetivos primordiales9; sin embargo, en la mayor parte de nuestras facultades solo se ha acometido una reforma parcial. Innumerables publicaciones avalan que el acercamiento entre lo puramente académico, basado en el conocimiento, y las demandas sociales se puede acometer definiendo un curriculum basado en competencias10 a través de un curriculum integrado, sin separación básico-clínica. La definición de curriculum que dan algunos autores11,12 expresa muy bien la necesidad de su revisión continua en función de las necesidades sociales: «El curriculum es un proceso dinámico y complejo que se está construyendo y mediando continuamente entre profesores, alumnos, el mundo externo y el conocimiento». Cuando han pasado ya 20años desde el proceso de Bolonia, hoy en día se puede afirmar que para muchas facultades de nuestro entorno ha supuesto una oportunidad perdida. Tal vez el análisis de aquellas universidades donde sí han sido capaces de avanzar en el cambio curricular pueda ayudar a detectar cómo acomodar nuestra realidad a esta demanda.
Pongamos como ejemplo de transformación curricular a la Facultad de Medicina del Imperial College de Londres, que ha lanzado su nuevo curriculum en el año 2019. El proceso de transformación curricular se inició realmente en 2017. Hay dos hechos importantes que impulsaron el proceso; por un lado, el General Medical Council (GMC) redefinió los resultados de aprendizaje relacionados con el conocimiento, los valores y las actitudes, y las competencias en el año 2018. Por otro, el Imperial College diseñó una nueva estrategia para la enseñanza y el aprendizaje basada en cinco ejes fundamentales:
- 1.
Revisión de los curricula para transformar el aprendizaje en un aprendizaje activo centrado en el estudiante.
- 2.
Enseñanza superior basada en la evidencia con una perspectiva profunda más allá de la mera retención de la información.
- 3.
Utilización de herramientas digitales y docencia online.
- 4.
Evaluación para el aprendizaje.
- 5.
Contacto temprano con la clínica.
A partir de los resultados de aprendizaje definidos por el GMC, el curriculum fue organizado en una estructura de módulos y dominios. Los módulos se cuantifican en créditos ECTS y se conciben como nuestras materias. Los dominios no tienen un número de ECTS asignado, sino que se trabajan de manera longitudinal de primero a sexto y abordan sus resultados de aprendizaje de manera integrada en cada uno de los módulos. Los dominios se definen según dicta el GMC y están organizados en dominios competenciales, valores y actitudinales, y de conocimiento.
A modo de ejemplo, un dominio competencial es «la comunicación» que se trabaja en el módulo de Clinical and Scientific Integration (CSI). En este módulo se trabajan conocimientos de anatomía, fisiología y fisiopatología de manera integrada a través de casos clínicos. En particular, en el caso clínico de diabetes, uno de los ejercicios que los estudiantes tienen que realizar para trabajar este dominio es una infografía sobre las consecuencias de padecer la enfermedad para profundizar en los diferentes enfoques de comunicación en función de a quién se le dirige el mensaje, si al paciente, al acompañante o a la familia. Además, en este módulo, y en el caso de la diabetes, por continuar con el mismo ejemplo, se trabajan contenidos farmacológicos que corresponden al dominio de conocimiento de «farmacología y terapéutica». Una buena planificación curricular exige que la definición de los resultados de aprendizaje tanto de los dominios como de los módulos, la metodología con la que se imparten y la manera de evaluarlos estén alineadas y se definan simultáneamente13.
El proceso de trasformación curricular supone una inversión importante que requiere dotación económica para atender los siguientes aspectos: contratación de especialistas para el asesoramiento en tecnología de aprendizaje y diseño de los módulos de aprendizaje, desarrollo de instalaciones de grabación y soporte técnico de alta calidad, transformación pedagógica de los departamentos y financiación de proyectos innovadores que evalúen e investiguen el nuevo curriculum transformado. En el caso del Imperial College, el compromiso de la institución en su nueva estrategia se ve reflejado en la importantísima dotación económica asignada. En paralelo se previó equiparar la carrera universitaria docente a la investigadora reconociendo a los profesores más comprometidos con el cambio y siendo conscientes de la necesidad de la capacitación, el tiempo y los incentivos necesarios para participar en la trasformación curricular.
Asimismo, debemos ser conscientes de algunas posibles barreras al cambio que es importante considerar. Una de estas puede estar relacionada con el hecho de que, aunque se ha demostrado que la enseñanza interactiva, en equipos y centrada en el estudiante consolida el aprendizaje a largo plazo14-17, para algunos el mensaje puede ser interpretado como un cuestionamiento, lo que puede conducir a la resistencia a los cambios propuestos. El segundo factor que puede crear resistencia se relaciona con el hecho de que el personal académico a menudo es experto en un campo de conocimiento específico de la investigación básico-clínica pero no se forma en el mismo sentido para desarrollarse como experto en educación médica. En una nueva estrategia de aprendizaje y enseñanza es crucial que la Facultad valore la investigación y la formación en educación como campos de conocimiento equiparables, y que el orgullo y la identidad del profesorado puedan derivarse tanto de ser un experto en educación médica como de ser un investigador exitoso en el área clínica o básica.
A día de hoy, en España no hay una conciencia de la importancia de la educación médica, que no se valora de la misma manera que la investigación básica o clínica, por lo que los académicos no apuestan por ello18. Existe cierto temor a que el exceso de docencia obstaculice su carrera, bien sea científica o en el ámbito clínico. Por otro lado, es imprescindible una gestión y una comunicación del cambio cuidadosas y profesionalmente sensibles. Cualquier resistencia se puede superar si se percibe que liderar el cambio es suficientemente prestigioso y si un número sustancial de departamentos y profesores se involucraran y se sintieran respaldados por el liderazgo central de la propia institución. En este sentido, las unidades de educación médica se han constituido como mediadoras necesarias del cambio, centralizando así la transformación curricular.
En el caso del Reino Unido, muchas de estas unidades comenzaron a surgir en los años setenta, aunque no con una estructura definida, para apoyar la construcción del curriculum y como recurso nacional para fomentar la educación médica. Más tarde llegó la necesidad de contratar facilitadores para implementar las recomendaciones que el GMC dictaba para la formación de los médicos de mañana (Tomorrow's Doctor). Estos facilitadores y las oficinas que les daban soporte y que fueron contratadas por el Gobierno británico fueron el comienzo de lo que luego se convertiría en las unidades de educación médica.
Hoy en día casi todas las facultades de Medicina en el Reino Unido cuentan con unidades de educación médica para facilitar el proceso de enseñanza-aprendizaje y se caracterizan por tener una base sólida en investigación en educación médica. En 2016 la guía Tomorrow's Doctor aconseja la formación de unidades de educación médica como aquellas destinadas a organizar y a facilitar los curricula, a su transformación y a poner en práctica la revisión y las evaluaciones asociadas. Las unidades de educación médica deben estar formadas por personas con una formación diversa y con una adecuada experiencia y conocimiento educativo.
En el caso específico de la Unidad de Investigación de Educación Médica (MERU) de la Facultad de Medicina en el Imperial College, esta realiza y apoya directamente investigaciones innovadoras en educación médica para informar, mejorar y evaluar la enseñanza y el curriculum. La comunidad de investigación de MERU está constituida por un grupo multidisciplinario compuesto por personal del Imperial College de Londres, partners del Sistema Nacional de Salud, así como estudiantes apasionados por la investigación en educación médica que tienen, a través de la unidad, la oportunidad para formarse en este campo. Además, MERU trabaja en asociación con una unidad hermana en la Escuela de Medicina Lee Kong Chian, en Singapur. La investigación que emana de MERU ha sido publicada en revistas de salud nacionales e internacionales y presentada en conferencias internacionales.
Si resumimos los puntos fundamentales de la experiencia del Imperial College, serían:
- •
La vertebración y la alineación con las agencias y sociedades médicas en la definición de los objetivos curriculares.
- •
La revisión curricular para una integración transversal y vertical de materias básicas y clínicas con las competencias, valores y actitudes.
- •
La profesionalización y la adecuación de las herramientas digitales.
- •
La formación y el reconocimiento institucional del profesorado.
- •
El apoyo institucional y la existencia de las unidades de educación médica.
Uno de los grandes problemas a los que se enfrenta nuestro país es que no somos conscientes de la importancia que tienen estos aspectos en la educación de los médicos y, por consiguiente, en cómo una buena formación en competencias redundará en un buen ejercicio profesional que responda a las necesidades sanitarias. Muchos de los médicos, o académicos en el ejercicio de su profesión, a los que se les preguntara por el término «educación médica» apenas sabrían dar una definición certera. Si existiera la posibilidad de formarse en educación médica, sería el primer paso para empezar a considerarlo como una necesidad.
En este sentido, y aunque ya hemos mencionado el ejemplo del Imperial College, es interesante estudiar cómo es la situación en otros países de la Unión Europea o en los países anglosajones, tanto en la integración de unidades de educación médica que formen parte de las estructuras de las Facultades de Medicina, como en los programas de Formación que se ofertan desde diferentes asociaciones.
Merece una especial mención el caso de Holanda, por ser uno de los países de Europa en el que se ha fomentado la existencia de las unidades de educación médica19.
Desde un punto de vista histórico, Holanda ha sido un país vinculado siempre al desarrollo de la educación médica y a la actualización y transformación curricular. Antes de la reforma que se acometió en los años setenta el currículum de Medicina en Holanda se estructuraba en cuatro años de enseñanza basada en clases magistrales teóricas y clases prácticas, sucedidos por dos años empleados en los rotatorios clínicos. La carga docente era distribuida e impartida por diferentes departamentos. En los años setenta comienza la transformación curricular en todas las escuelas de Medicina holandesas y se establecen ocho Facultades. En 1974 se funda la Facultad de Maastricht, que define un modelo curricular único e innovador basado en el modelo canadiense de McMaster20.
En los años sucesivos, las ocho Facultades establecidas fueron introduciendo cambios curriculares según dictaba el modelo SPICES de Harden et al.21. Es decir, se promulgaba una enseñanza centrada en el estudiante, basada en problemas, integrada, orientada a la sociedad, con asignaturas optativas y con formación clínica sistemática. Además, todas las escuelas holandesas tienen un plan de integración horizontal22 y casi todas ofrecen una experiencia clínica temprana. En la mayoría de los curricula, los departamentos clínicos participan desde el primer año en módulos integrados. Desde el punto de vista de la evaluación, la Facultad de Medicina de Maastricht ha sido pionera en poner en marcha la evaluación programática que aborda un programa de evaluación para el aprendizaje. Este programa consiste en la utilización de diferentes métodos de evaluación alineados con los resultados de aprendizaje y válidos por la información que aportan al estudiante, al profesor y a la institución. La mentorización y el feedback son esenciales en la evaluación programática23.
Las unidades de educación médica tienen el papel de ser el nodo que interconecta la evaluación curricular y las necesidades profesionales, y, con ello, la detección de la necesidad de una transformación curricular. Un aspecto muy importante que deben cubrir estas entidades es el de ofertar los programas de formación y fomentar diferentes líneas de investigación en educación médica. Las unidades de educación médica, además, favorecen la posibilidad de ofertar becas de formación a estudiantes interesados en este campo y, con ello, la creación de una escuela que consolidará la importancia de este campo de conocimiento. De hecho, Holanda se identifica por ser uno de los países europeos con mayor número de publicaciones en educación médica registradas en Europa y el cuarto en el mundo.
El desarrollo de la educación médica se estimula particularmente en las unidades de educación médica que han establecido centros de I+D para educación, entre los cuales los de Maastricht, Utrecht y Groningen son los más destacados. En la mayoría de las unidades de educación médica se han establecido cátedras en educación médica, ya sea como puestos centrales a tiempo completo o como opciones de carrera para profesores de medicina con experiencia. El número de estudiantes de doctorado que trabajan en proyectos de educación médica ha aumentado rápidamente.
Probablemente la oportunidad de comenzar una nueva escuela de Medicina experimental desde cero en Maastricht ha contribuido significativamente a esta productividad nacional, específicamente Van der Vleuten, quien es probablemente el (co)autor de educación médica más productivo en todo el mundo. El establecimiento de la Sociedad Holandesa de Educación Médica con su misión de estimular la investigación y el desarrollo de la educación, las conferencias anuales, los cursos de investigación, la oferta de tesis en educación médica y una cultura nacional de investigación abierta y crítica en general pueden también haber contribuido a este éxito24. Del resto de Europa cabe destacar la importancia de la educación médica en las universidades de Génova y de Berna y en la Università Campus Bio-Medico, en Roma25.
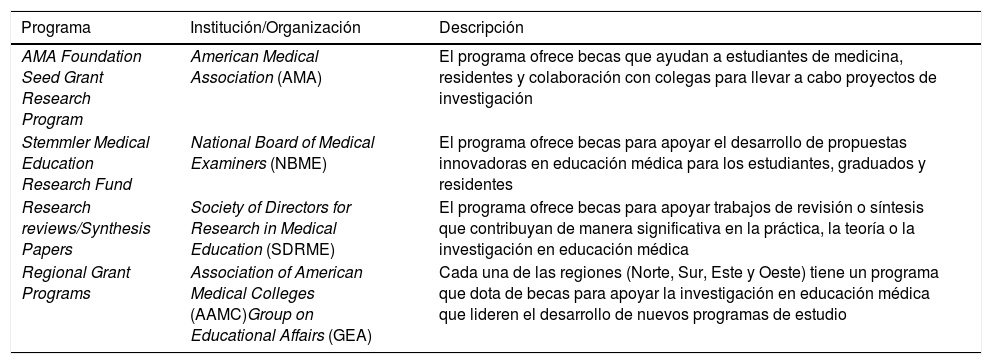
En el caso de Estados Unidos y Canadá hay numerosos ejemplos de universidades y asociaciones que ofertan programas para formación en educación médica. Debido a su modelo descentralizado, estos países no cuentan con instituciones gubernamentales únicas que jueguen un papel vertebrador (tabla 1).
Programas de formación en educación médica en Estados Unidos y Canadá
| Programa | Institución/Organización | Descripción |
|---|---|---|
| AMA Foundation Seed Grant Research Program | American Medical Association (AMA) | El programa ofrece becas que ayudan a estudiantes de medicina, residentes y colaboración con colegas para llevar a cabo proyectos de investigación |
| Stemmler Medical Education Research Fund | National Board of Medical Examiners (NBME) | El programa ofrece becas para apoyar el desarrollo de propuestas innovadoras en educación médica para los estudiantes, graduados y residentes |
| Research reviews/Synthesis Papers | Society of Directors for Research in Medical Education (SDRME) | El programa ofrece becas para apoyar trabajos de revisión o síntesis que contribuyan de manera significativa en la práctica, la teoría o la investigación en educación médica |
| Regional Grant Programs | Association of American Medical Colleges (AAMC)Group on Educational Affairs (GEA) | Cada una de las regiones (Norte, Sur, Este y Oeste) tiene un programa que dota de becas para apoyar la investigación en educación médica que lideren el desarrollo de nuevos programas de estudio |
Resulta interesante repasar la historia de la American Medical Association (AMA): surge en el año 1847 y se funda para determinar los estándares de la educación médica y su fundamento ético. Esta asociación será la garante, en el año 1904, de crear el Consejo General Médico responsable de establecer la medición de los índices de calidad a través de encuestas en las diferentes escuelas de Medicina en Estados Unidos y Canadá. Las encuestas se realizaron en 160 escuelas de Medicina, y solamente la mitad de ellas consiguieron un estándar de calidad aceptable.
El Consejo también desempeñó un papel clave impulsando el histórico informe que Abraham Flexner realizó en el año 1910 en Estados Unidos y Canadá y que encontró grandes variaciones en los planes de estudio entre las escuelas y sirvió de punto de partida para llamar la atención a la profesión médica de la necesidad de estandarizar sus procesos educativos. En 1915 los estándares propugnados por el Consejo de Educación Médica de la AMA habían sido adoptados por muchas de las escuelas de Medicina de Estados Unidos y de Canadá. Curiosamente, y con cierto paralelismo a lo que ha ocurrido en Europa en los siguientes cien años, y a pesar de que el cambio económico, demográfico y tecnológico ha sido evidente, la educación médica y el cambio curricular han sido insignificantes.
En el año 2013 la AMA crea una iniciativa denominada Accelerating Change in Medical Education que ha contado hasta el momento con 30 millones de dólares para financiar a 32 escuelas de medicina con el objetivo de impulsar el currículo, procesar cambios y difundir ideas. En esta iniciativa se trabaja en educación médica de pregrado y posgrado utilizando recursos transformadores para estudiantes y educadores. La difusión se realiza a través de eventos nacionales que transmiten innovaciones para capacitar mejor a los médicos y de esta manera poder satisfacer las necesidades de los pacientes. Dentro de esta sección hay iniciativas, como la dotada con 15 millones destinados a financiar ocho proyectos para cinco años que propongan iniciativas para dar continuidad al gap que existe entre la finalización de la carrera y el periodo de residencia. En el horizonte se presentan iniciativas interesantes, como la del programa
Otro ejemplo es que en el año 2006, y por iniciativa de la Best Evidence Medical and Health Professional Education (BEME), se realiza una revisión sistemática de las iniciativas de desarrollo docente diseñadas para mejorar la eficacia de la enseñanza en educación médica. El objetivo del estudio fue estudiar los efectos de dichas intervenciones sobre los conocimientos, las actitudes y las habilidades de los docentes en educación médica, y sobre las instituciones en las que trabajan. La revisión sistemática abarca el periodo desde 1980 hasta 2002 y, a pesar de que el estudio recoge ciertas limitaciones metodológicas, la satisfacción general con los programas de desarrollo del profesorado fue alta. Los participantes concluyeron que los programas fueron aceptables, útiles y relevantes para sus objetivos, y que a través de estos se produjeron cambios positivos en las actitudes hacia la enseñanza y el propio desarrollo docente.
Estos cambios no solo fueron significativos para los docentes sino que también lo fueron para los estudiantes. Las características clave de la formación en pro de este desarrollo positivo del profesorado incluyen el uso del aprendizaje experimental, la provisión de retroalimentación, el fomento de las relaciones efectivas entre compañeros y colegas, el uso de las intervenciones bien diseñadas que siguen los principios de enseñanza y aprendizaje, y la utilización de una diversidad de métodos educativos dentro de las intervenciones individuales. A pesar de algunas limitaciones metodológicas que se ponen de manifiesto en el trabajo y que necesitan diseños más rigurosos, las actividades de desarrollo docente son muy bien valoradas por los participantes, quienes también refieren cambios en su aprendizaje y su comportamiento26.
Estos ejemplos ilustran cómo los programas para la educación médica actuaron de catalizadores de la trasformación curricular. La enseñanza reflexiva es esencial para el aprendizaje significativo de los profesionales de la salud, por lo que el enfoque de BEME podría integrarse en las instituciones para la mejora de su calidad.
La integración de los equipos de educación médica especializados en las facultades de Medicina de Estados Unidos se inició en la década de 1950. La primera se constituyó en 1958 en la Case Western Reserve, en Cleveland (EE.UU.), bajo la denominación de Office of Research in Medical Education. Fundadas como unidades orgánicas dentro de las facultades, adoptaron diversas denominaciones, como departamentos, centros, gabinetes o unidades. En Europa, las instituciones pioneras fueron las universidades de Dundee, en Escocia (Reino Unido), y de Maastricht (Países Bajos). En los tiempos actuales, la presencia de equipos de educación médica en las facultades de Medicina es una realidad habitual en Australia y en los países del norte de los continentes europeo y americano. Estas unidades se caracterizan por estar dotadas de recursos humanos especializados en las ciencias sociales y humanas (en diversas áreas como educación, psicología o sociología) y por su amplia misión, que abarca en general varias dimensiones de la educación, del desarrollo curricular, de la evaluación o del desarrollo pedagógico de los docentes27.
Quo vadis? Una propuesta para el cambio en EspañaLa Guía n.° 28 de la AMEE28 describe la necesidad de crear unidades de educación médica en las facultades de Medicina como respuesta a una demanda cada vez más creciente para desarrollar entornos educativos acordes con las necesidades sanitarias reales y un mayor interés sobre qué enseñar y cómo enseñarlo. De la revisión cuidadosa de estas directivas puede surgir una propuesta concreta para promover el cambio en España.
Las unidades o departamentos de educación médica tienen cuatro áreas específicas de actuación: investigación, formación en educación médica, enseñanza (diseño curricular) y desarrollo académico de sus integrantes. La estructura precisa de la unidad de educación médica dependerá de la institución, y su nombre variará entre las diferentes instituciones. Lo ideal, por tanto, sería que la unidad estuviera estrechamente integrada en la estructura de la Facultad, siendo el apoyo del decano un factor esencial para su sostenibilidad29. Los directores de las unidades serían los encargados de proporcionar el liderazgo y la responsabilidad académica a la misma.
En España ha habido experiencias previas con las unidades de educación médica. Las primeras fueron las de la Universidad Autónoma de Madrid y la de la Universidad de Alicante en los años ochenta, seguidas de las de la Facultad de Medicina de la Universidad de Castilla-La Mancha tanto en su campus de Albacete como en el de Ciudad Real, cuyas funciones son las siguientes:
- 1.
Impulsar la coordinación de programas, actividades docentes de profesores y alumnos, horarios de clases teóricas y prácticas, exámenes y actividades de evaluación, incluyendo el apoyo a la organización del Examen Clínico Objetivo Estructurado (ECOE).
- 2.
Colaborar en la elaboración de material didáctico, el mantenimiento y la actualización de la página web de la Facultad y de otros contenidos informáticos necesarios para la docencia (tablón de anuncios, etc.).
- 3.
Asistir a la planificación y al desarrollo curricular. Formar, actualizar y asesorar al profesorado y al alumnado en temas pedagógicos.
- 4.
Analizar el proceso de enseñanza-aprendizaje con el objetivo de una mejora continuada y su adaptación a los posibles cambios y necesidades docentes.
- 5.
Realizar y promover estrategias que fomenten la investigación educativa.
Sin embargo, a pesar de tener asignadas esas tareas, el complejo modelo educativo en el Grado de Medicina, que exige una compleja planificación y coordinación sistemática y que lleva a cabo la unidad de educación médica, convierte a esta en una unidad administrativa, dedicando la mayor parte del tiempo a la gestión docente, incluyendo los horarios, la gestión de los espacios, los exámenes, su corrección, etc. En estas universidades, la unidad de educación médica ha tenido un papel primordial en el desarrollo de un modelo docente caracterizado por tener grupos reducidos de estudiantes muy motivados que cuentan con un profesorado clínico y básico coordinado de manera eficiente. Esto ha hecho posible un acercamiento de la enseñanza al mundo real y un modelo curricular que tiende hacia la integración horizontal y vertical. A partir de la creación de la unidad de educación médica se ha generado la oportunidad para diseñar proyectos de investigación docente con valor pedagógico. Sin embargo, la falta de personal hace que esa capacidad investigadora se vea seriamente amenazada, teniendo que destinar el grueso del trabajo de la unidad a tareas puramente administrativas y gestoras.
En el caso de la Universidad de Girona, la unidad de educación médica se crea en el año 2006, dos años antes de que diera comienzo el Grado en Medicina, y en este caso el director de la unidad forma parte del equipo directivo del decano. Entre sus funciones se describe proponer la modificación del curriculum cuando se considere necesario, velar por la calidad de la docencia, asegurar que se cumplan los resultados de aprendizaje y las competencias acordadas en relación con el perfil del graduado de Medicina, así como facilitar el desarrollo de proyectos de investigación en educación médica tanto a docentes como a estudiantes (trabajos fin de máster y tesis doctorales) y el acercamiento del alumnado y del futuro egresado a la educación médica.
Otro ejemplo interesante es el de la unidad de educación médica de la Facultad de Medicina de Navarra, que busca la excelencia del profesorado y la promoción de la investigación en educación médica. Esta unidad está integrada por médicos que trabajan en pro de la calidad y mejora continua de la docencia y da servicio a otras facultades de Ciencias de la Salud. Además, son promotores de la transformación curricular hacia el curriculum integrado y la innovación docente tanto en el aula como en el entorno hospitalario. La unidad de educación médica y el servicio de calidad trabajan en continua colaboración.
Existen ejemplos cercanos en los que la unidad de educación médica ha acometido el papel de ser el elemento nuclear de las facultades de Medicina. El caso de la unidad de educación médica en la Facultad de Ciencias de la Salud de la Universidad de Miño, en Portugal27, es un buen ejemplo. La unidad está integrada en la estructura de la Facultad desde su comienzo. La dirige una profesional especializada en el área de la educación y la pedagogía que ha sido designada por la Facultad y la componen un equipo multidisciplinar de cuatro a seis funcionarios que atienden la gestión de unos setecientos estudiantes. En este caso la unidad cumple con los objetivos designados, tales como: asegurar la organización de las actividades pedagógicas de la escuela, utilizar mecanismos de evaluación de la calidad para velar por el buen desarrollo del proceso formativo, prestar asesoría en la formación de profesores y estudiantes, y promover la investigación en educación médica.
Un ejemplo real de poderosa actualidad es el gran desafío que ha supuesto la COVID-19 para la educación médica y que bajo la estructura de las unidades de educación médica se podía haber llevado a cabo de una manera mejor estructurada, organizada y atendiendo a unos criterios unánimes en cada institución. Esta crisis ha causado una rápida y masiva transición hacia la educación en línea. La necesidad de crear un contenido educativo virtual eficaz y adaptado a las necesidades del alumno es primordial en un momento en que la pandemia de COVID-19 ha dado rápidamente la vuelta al modelo educativo tradicional. Esto ha traído consigo importantes desafíos de rápida adaptación de contenidos y estrategias de evaluación. En muchos casos ha supuesto un incremento en la asistencia del alumnado a las clases síncronas y el reconocimiento de un perfil de alumnado muy alineado con la digitalización de contenidos.
El sistema online permite, además, la colaboración por videoconferencia con otros profesionales, investigadores o clínicos específicos en la materia impartida, haciendo los contenidos altamente atractivos para el alumnado. Así, por ejemplo, se han realizado sesiones de debate virtuales muy enriquecedoras en la formación de residentes29. Algunas propuestas de adaptación están siendo publicadas estos días, como la de las universidades americanas tecnológicas de Texas en El Paso (TTUHSC EP)30 y Georgia31. Las iniciativas para la transición de emergencia al aprendizaje electrónico y el desarrollo de la facultad pueden servir como modelo para otros centros de salud académicos, escuelas, colegios y universidades. En España la conversión a la enseñanza online por parte de las facultades de Medicina se ha acometido de forma desigual, pero el modelo académico parece reflejar como futuro la existencia de contenidos y competencias que se impartan parcialmente online. Esta situación debe forzar la generación de nuevas leyes, regulaciones y plataformas mejor preparadas para futuros casos.
Con todo lo anteriormente expuesto, el planteamiento teórico válido y avalado por gran cantidad de experiencias descritas y publicadas es que las unidades de educación médica resolverían los desafíos a los que nos enfrentamos, centralizando en sus unidades las tareas que nos preocupan y que se precipitan en la conexión entre la formación que se da en la Facultad y las necesidades de formación en la Salud en un mundo globalizado, exigente y cambiante. Esto se vertebra a través de la revisión constante y dinámica de los curricula. Esta revisión la llevarían a cabo profesionales multidisciplinares de la propia unidad (médicos, docentes con formación en educación médica y pedagogos), que a su vez contarían con estudiantes implicados en esta tarea que tomarían el relevo en los años sucesivos.
Antes de llegar a esta situación, el gran desafío al que se debe hacer frente en un país como el nuestro en el que no existe esta cultura es la propia implantación de las unidades de educación médica. Para ello hace falta apostar con financiación y dotar de estructura a estas unidades. Por su parte, los profesionales de las unidades de educación médica deben trabajar para generar confianza a los departamentos de la Facultad, ayudando a descongestionar tareas administrativas y de gestión y comunicando en todo momento su papel facilitador. Una vez que se haya establecido esa confianza —cuestión que, sin duda, llevará años— podrían emprender las otras tareas encomendadas; es decir, velar por la calidad que puede ir de la mano con el proceso de transformación curricular, la formación del personal docente y estudiantes, y finalmente la investigación.
La apuesta es en sí misma desafiante: atravesamos un momento de crisis y la financiación de las universidades es una cuestión de difícil manejo en el momento actual, pero si por ello dejamos de mirar al escenario al que deberíamos mirar, estaremos de nuevo ante una oportunidad desaprovechada. Todavía en la mayor parte de las facultades de Medicina en España no se han evaluado las consecuencias de la gran reforma que supuso el plan Bolonia. Si no hay estructuras que tengan entre sus objetivos esa revisión curricular constante, es una función que es responsabilidad de todos pero que nadie cumplirá. Y la consecuencia de este hecho es que al final se perderá la conexión entre el mundo académico y el mundo real.
ConclusionesEn este trabajo se ha puesto de manifiesto la necesidad de romper la brecha que existe entre la formación actual de los médicos y las demandas cada vez más exigentes de una sociedad compleja y global. Además, y como se ha hecho en otros países como Holanda, o Estados Unidos e Inglaterra, podríamos aunar esfuerzos para establecer criterios de calidad, entendiendo esto como una oportunidad para alcanzar dichos estándares y trabajar en pro de facultades de Medicina con criterios de calidad exigentes y unificados. Las estructuras encargadas de asumir estas funciones serían las unidades de educación médica, que, además de tener un papel en la valoración del curriculum, su actualización y su constante transformación, tendrían que velar por exigir unos indicadores de calidad consensuados que aseguren la excelencia académica. Por último, y en pro de la sostenibilidad de estas estructuras, es esencial la oferta de una formación en educación médica tanto para el profesorado como para los estudiantes en la que tengan cabida los proyectos de investigación y la oferta de trabajos fin de máster y de tesis doctorales. Además, las unidades de educación médica pueden trabajar también en pro de la formación continuada a través de la creación de las cátedras de educación médica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.