La educación interprofesional (EIP) es clave para garantizar el aprendizaje integrado de los alumnos de diferentes titulaciones, que ejercerán una labor profesional basada en el cuidado centrado en la persona, de manera conjunta. El proyecto de EIP de la Universidad de Navarra pretende dar a los alumnos de medicina, enfermería y farmacia los conocimientos, habilidades y actitudes necesarias para trabajar de manera interprofesional, centrándonos en trabajo en equipo, conocimiento y respeto de roles, resolución de conflictos y comunicación interprofesional.
Para ello, el equipo de docentes implicados en este proyecto ha tenido que trabajar colaborativamente, experimentando las claves de este trabajo interprofesional, centrado en el alumno, constituyendo una experiencia enriquecedora, constructiva, y que ha aportado las claves del trabajo en equipo necesario para llevar a cabo un proyecto docente de EIP.
Interprofessional Education is key to guarantee the integrated learning to different students, who will exercise together a professional work based on a person-centred care. The EIP project of the University of Navarra aims to provide to medical, nursing and pharmacy students with the knowledge, skills and attitudes necessary to work interprofessionally focusing on teamwork, knowledge and respect for roles, conflict resolution and interprofessional communication.
To achieve this aim, the teachers from the different faculties involved in this project has worked collaboratively, experiencing the keys of this interprofessional work focused on the student, constituting an enriching, living a constructive experience and contributing to the cornerstone of the teamwork necessary to undertake an EIP teaching project.
La educación interprofesional (EIP) ocurre cuando dos o más profesiones aprenden con, desde, y sobre la otra, mejorando la colaboración y la calidad de los cuidados y servicios prestados1. La EIP requiere un aprendizaje conjunto desde las perspectivas de las distintas disciplinas, siendo las personas involucradas capaces de respetar al otro, conocer la visión del otro y tomar decisiones con un objetivo común2,3. En los últimos años, la evidencia en favor de la EIP ha ido en aumento en las áreas de medicina, enfermería y farmacia2,4-8. Por otro lado, el cuidado centrado en la persona (CCP), entendido como una manera de aproximarse a la práctica clínica, poniendo al ser humano y a sus necesidades como centro fundamental para el desarrollo de planes de atención9, es clave para entender la necesidad de un trabajo interprofesional.
Una de las estrategias para alcanzar un CCP es la implantación de programas de EIP, donde se aborde y fomente, desde los inicios de las carreras profesionales, el escuchar la opinión de otros y tomar decisiones compartidas basadas en el respeto de los diferentes miembros del equipo. En este sentido, la EIP es importante tanto para la persona como para la familia porque aumenta su bienestar, disminuye las estancias hospitalarias, y aumenta la continuidad y calidad de los cuidados prestados. De igual manera, la EIP aumenta la satisfacción personal del profesional, mejora la seguridad del paciente, la eficiencia de los servicios y reduce el gasto sanitario en la organización10,11.
Programa de Educación Interprofesional en la Universidad de NavarraEl proyecto de EIP de la Universidad de Navarra tiene como objetivo fundamental la educación y formación conjunta de alumnos de medicina, enfermería y farmacia, en cuatro competencias clave que definen la EIP: trabajo en equipo, conocimiento y respeto de roles, resolución de conflictos y comunicación interprofesional. Centramos el proyecto en estas tres titulaciones por motivos logísticos y de localización en el campus biosanitario.
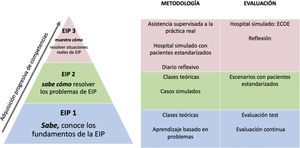
Hemos diseñado tres asignaturas optativas consecutivas, basadas en los niveles de aprendizaje que propone Miller12, para conseguir, de manera progresiva, la adquisición de competencias claves para un buen trabajo colaborativo centrado en la persona (fig. 1).
- -
EIP 1: asignatura optativa abierta para alumnos de medicina, enfermería y farmacia. 2 ECTS. Facultad responsable: Farmacia y Nutrición.
- ∘
Objetivo: que el estudiante conozca los fundamentos teóricos de la EIP, y reconozca la importancia del trabajo interprofesional. Supone una primera toma de contacto.
- ∘
Metodología: breve introducción teórica, y posterior trabajo en grupos formados por alumnos de las diferentes facultades, a través de casos clínicos, y mediante el uso de la metodología de aprendizaje basado en problemas (ABP).
- ∘
Evaluación: test individual y evaluación continua, por grupos de trabajo, de la participación en los ABP.
- -
EIP 2: asignatura optativa abierta para los mismos alumnos que han cursado EIP. 1. 2 ECTS. Facultad responsable: Enfermería.
- ∘
Objetivo: que el estudiante sepa cómo resolver problemas del trabajo colaborativo.
- ∘
Metodología: simulación de alta fidelidad en los centros de simulación de las distintas facultades. Grupos formados por alumnos de diferentes facultades, para resolver casos clínicos, diseñados y coordinados por facilitadores de los centros de simulación.
- ∘
Evaluación: evaluación grupal a través de escenarios con casos simulados, mediante rúbricas validadas13.
- -
EIP 3: asignatura optativa abierta para los alumnos que han cursado EIP 1 y EIP. 2. 2 ECTS. Facultad responsable: Medicina.
- ∘
Objetivo: que el estudiante muestre cómo resuelve situaciones reales de trabajo colaborativo.
- ∘
Metodología: asistencia sanitaria supervisada a pacientes hospitalizados, acompañando a los especialistas de la profesión distinta a la propia. Posteriormente, en grupos interprofesionales, resolución de casos clínicos con supervisión de los profesionales responsables, en el área de hospitalización simulada.
- ∘
Evaluación: evaluación individual y grupal a través de portafolios de autorreflexión y una evaluación de competencias objetiva y estructurada (ECOE).
Diseñar un programa de formación de EIP, exige un clima de colaboración y entusiasmo entre los distintos profesores involucrados. Como se ha comentado, las competencias que se pretenden alcanzar con el programa de EIP son: comunicación en equipo, conocimiento y respeto de roles, trabajo en equipo y resolución de conflictos. A través del desarrollo y diseño de este proyecto, los profesores responsables hemos descubierto roles, resuelto conflictos, y establecido nuevas vías de comunicación más eficaces, consiguiendo finalmente crecer como equipo, y en definitiva, aprender a trabajar mejor interprofesionalmente.
Por lo tanto, esta reflexión pretende servir de ayuda para todos aquellos profesionales que deseen poner en práctica programas similares, ya que en el desarrollo de un programa de EIP existen una serie de variables que pueden dificultar la implementación. Su conocimiento ayuda a evitarlas y/o corregirlas (tabla 1).
Testimonios del equipo docente
| Trabajo en equipo | «El trabajo en equipo desempeñado durante el proyecto nos brindó la oportunidad de enriquecernos personal y profesionalmente»«La generosidad y humildad intelectual con la que presentábamos las ideas ha sido clave para el buen ambiente de equipo» |
| Comunicación | «Las distintas facultades estaban en momentos con planes de estudios y cambios distintos; la comunicación repetitiva fue clave para entender e integrar el programa en los diferentes grados»«La discusión en las diferentes sesiones de evaluación supone un crecimiento en la comunicación del equipo porque comenzamos en algunas ocasiones con puntos de vistas distintos ante algunos estudiantes, y al intentar entender las razones del otro docente siempre llegamos a un consenso convencido…» |
| Resolución de conflictos | «No es fácil, nosotros también hemos tenido que aplicar estos conocimientos para trabajar en el proyecto EIP» |
| Conocimiento y respeto de roles | «Nunca pensé que el farmacéutico tuviera que implicarse en este tema, y verdaderamente facilita las cosas…»«Me ha sorprendido la capacidad de liderazgo de enfermería»«Los médicos también quieren la aportación de nuestra disciplina» |
La Organización Mundial de la Salud (OMS) señala que la EIP mejora la colaboración e, indirectamente, el trabajo en equipo14. Además, la atención sanitaria basada en equipos interprofesionales evidencia mejores resultados en la salud de las personas15.
Para sacar adelante el proyecto de EIP, profesionales de las tres facultades implicadas trabajaron de forma conjunta durante los dos años previos a su implantación, constituyendo hoy en día el equipo docente principal. Durante el proceso, se trabajaron una serie de habilidades, comúnmente conocidas como las 5C, que han favorecido un trabajo satisfactorio: complementariedad, comunicación, coordinación, confianza y compromiso16. La clave del buen trabajo en equipo radicó en la adaptación y adquisición progresiva de dichas habilidades, así como en una actitud positiva. Esto facilitó la posibilidad de ir conociendo y respetando poco a poco las diferentes personalidades de los miembros del equipo, algo imprescindible para lograr el clima de libertad necesario para expresar opiniones, y la adecuada disposición para aceptar sugerencias y/o correcciones.
Asimismo, la motivación intrínseca y la unión de los distintos profesores fueron esenciales; asistíamos a cualquier actividad relacionada con la EIP. Este aspecto, aparentemente irrelevante, hizo que aprendiésemos juntos, compartiésemos distintos puntos de vista sobre la misma formación, y nos presentáramos siempre como un equipo al resto de la comunidad educativa.
ComunicaciónUna comunicación adecuada en el equipo favorece ponerse en el lugar de los demás y valorar sus puntos de vista, así como poder expresar con claridad y honestidad las propias opiniones y sentimientos17.
En primer lugar, tuvimos la necesidad de contextualizar la formación en el marco institucional18. Esto supuso reuniones frecuentes entre los distintos profesores con las juntas directivas de cada facultad. Una comunicación repetitiva y argumentada de las enormes ventajas para todos los estudiantes de este tipo de formación hizo que tras dos años de acuerdos entre las distintas facultades el programa se implantara.
Por otro lado, las múltiples reuniones necesarias para establecer objetivos, contenidos, metodologías y maneras de evaluación han hecho que la comunicación entre el equipo docente haya mejorado. Las distintas maneras de hacer, pensar y trabajar eran discutidas constantemente, pero siempre con un afán de que aquella dificultad se solventara y no fuese ningún impedimento para la implantación del programa19.
Resolución de conflictosEn general, los planes docentes de las asignaturas no se redactan de forma interdisciplinar, y menos aún interprofesional, en la mayoría de los casos17.
Tal y como esperábamos, los profesores también tuvimos algunos conflictos y, por tanto, la necesidad de aplicar los conocimientos y habilidades de la EIP para la resolución de éstos. El principal punto de desencuentro surgió en el momento de la evaluación final de los alumnos. Habíamos consensuado los criterios de evaluación, y a lo largo del curso cada profesor evaluaba a los estudiantes en las sesiones que tenía con ellos. Posteriormente convocamos a la junta de calificación para poner las notas finales. En ese momento fue cuando se evidenciaron las diferencias de opinión, que no se habían planteado en la redacción de los criterios de evaluación. En esas reuniones, nos dimos cuenta de que entre nosotros había diferentes modelos de autoridad, que en reuniones previas no estaban tan definidos17. Tuvimos que aceptar que no hay una única manera perfecta de evaluar y adaptarnos y, sin lugar a duda, tuvimos una mayor disposición a entendernos, por el alumno y por estar inmersos en esta asignatura.
Conocimiento y respeto de rolesUna de las claves de la interprofesionalidad es comprender que los roles y las responsabilidades profesionales se complementan entre sí, en la atención centrada en la persona. Los profesionales de la salud deberíamos ser capaces de describir claramente nuestro propio rol, y conocer los roles y responsabilidades de los demás20. Además, el buen trabajo en equipo depende de compartir experiencias y aprendizaje continuo, lo que puede conllevar la redefinición y a mejora de los roles de quienes trabajan juntos1.
Iniciamos el diseño del proyecto de EIP, estableciendo un liderazgo colaborativo por parte de las tres profesiones, compartiendo responsabilidad e implicación. Lo que más nos llamó la atención fue el descubrimiento de los verdaderos roles de cada profesional, mientras diseñamos las asignaturas y los casos clínicos. De alguna manera, centrados en el alumno, aportábamos nuestro conocimiento tratando de que quedara reflejado de manera real cada papel en el mundo profesional, sorprendiendo en muchas ocasiones al resto de compañeros.
A pesar de ser profesionales con experiencia de años en el mundo académico y clínico, acostumbrados a trabajar habitualmente de manera interprofesional, nos dimos cuenta de que hay implícitamente establecida una jerarquía que dificulta la identificación de los verdaderos roles. Por eso, esta experiencia nos ha ayudado a identificar, admirar y, por lo tanto, a respetar el papel de cada profesional y ha mejorado nuestro trabajo colaborativo centrado en la persona.
ConclusiónLa necesidad de impartir la EIP, en la actualidad, es contribuir y mejorar un CCP. La persona debe ser el centro de toda práctica asistencial, por encima del saber profesional y de las necesidades organizativas. Por lo tanto, la participación conjunta de todos los profesionales implicados en este tipo de práctica clínica es muy importante.
La enseñanza de la EIP exige que el equipo docente responsable esté formado en algo más que solo conocimientos o habilidades técnicas. Un trabajo en equipo adecuado, poniendo en el centro el tipo de relación entre los diferentes profesionales, una correcta comunicación, capacidad para resolver conflictos y conocimiento y respeto de roles, son indispensables para liderar colaborativamente un proyecto. La vivencia de una experiencia de trabajo en equipo previa, entre diferentes profesionales, colocaría a los docentes en situación similar a la que se pretende alcanzar con los alumnos, facilitando así la obtención de los resultados de aprendizaje esperados.
En definitiva, crear una cultura de CCP no es trabajo de un profesional, sino de todo un equipo, así como desarrollar un programa exitoso de EIP no es cuestión de un docente, sino de un equipo docente.
A través de este enlace se accede al vídeo que explica el proyecto: https://youtu.be/70NCGs4NrA4
Conflicto de interesesLos autores declaran no tener conflicto de interés.