La formación en seguridad del paciente durante la residencia contribuye a la cultura de la seguridad y a la calidad asistencial. Un currículum para formar en seguridad incorpora distintas actividades formativas a realizar a lo largo de la especialidad y adecuadas a cada momento formativo. Desde la incorporación del residente, los cursos de seguridad, comunicación, ética, los talleres de lavado de manos, de técnicas, junto con los recursos de Internet, lo van dotando de diferentes competencias. Adquiere la competencia en seguridad con la integración en la actividad asistencial diaria de la valoración de los riesgos, la detección y la comunicación de incidentes, y el análisis de eventos adversos. Acelera el aprendizaje reflexionando de forma estructurada y aprendiendo del error con los incidentes críticos y la simulación.
Patient safety training during residency contributes to the culture of safety and quality of care. Patient safety curriculum incorporates different activities to be carried out throughout the residence and appropriate to each training moment. Since the incorporation of the resident the courses of security, communication, ethics, hand washing workshops, techniques, together with Internet resources are endowing him with knowledge and skills. Acquires security competence with the integration of risk assessment, detection and communication of incidents and the analysis of adverse events into the daily assistance activity. Accelerates learning by reflecting in a structured way and learning from error with critical incidents and simulation.
La atención clínica ha experimentado un gran cambio en los últimos 40 años gracias al crecimiento en el conocimiento de las enfermedades y sus tratamientos, fruto de los avances científicos y tecnológicos. Como consecuencia de ello, la esperanza de vida se ha incrementado de forma importante a lo largo del siglo xx. Las pruebas diagnósticas son certeras, los tratamientos eficaces, pero también más complicados y agresivos. Atendemos a más pacientes crónicos, pluripatológicos, con polimedicación, en los que la frecuencia de eventos adversos es mayor. La atención sanitaria es compleja y esta complejidad, junto con los factores anteriores, hace que sea mayor el riesgo de ocasionar un daño a los pacientes durante la práctica clínica: lesiones, hospitalización, aumento del tiempo de ingreso o incluso la muerte. Uno de los retos del siglo xxi es brindar una atención más segura y para ello no es suficiente con mantenerse al día en conocimientos o tecnología1.
La seguridad del paciente como problema sanitario y necesidad formativaHablar de seguridad del paciente es referirse a la ausencia de accidentes, lesiones o complicaciones evitables, producidos como consecuencia de la atención a la salud recibida. Son muy variados los problemas relacionados con la seguridad del paciente, estamos hablando de infecciones nosocomiales, errores de medicación, úlceras de decúbito, caídas, reingresos, cirugía en el sitio inadecuado, radiografías en una embarazada, cuerpo extraño tras intervención, retraso o error diagnóstico, incorrecta identificación, sobreutilización terapéutica, hospitalización inadecuada o prolongada, muerte no esperada2, etc.
Desde el informe de 1999 «To err is human», del Institute of Medicine3, son muchas las publicaciones que han puesto de manifiesto la relevancia de los problemas de seguridad:
- 1.
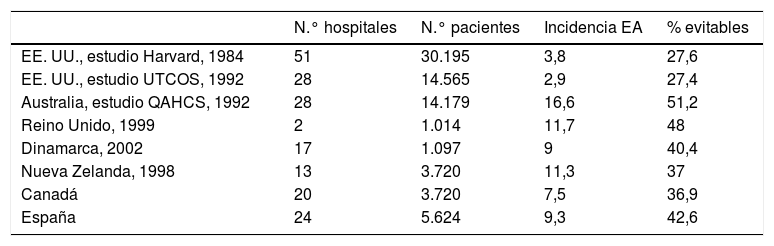
Por su elevada incidencia: uno de cada 10 pacientes atendido en un hospital y uno de 100 en consulta de atención primaria pueden presentar un evento adverso relacionado con su atención clínica. Los estudios españoles ENEAS4 y APEAS5, que nos han proporcionado los anteriores datos, muestran incidencias similares a las de otros países del mundo6 (tabla 1). En las listas mundiales de causas de enfermedad, los eventos adversos relacionados con la asistencia sanitaria se encuentran en el puesto 14, al mismo nivel que la tuberculosis y la malaria.
Tabla 1.Estudios epidemiológicos de efectos adversos en hospitales
N.° hospitales N.° pacientes Incidencia EA % evitables EE. UU., estudio Harvard, 1984 51 30.195 3,8 27,6 EE. UU., estudio UTCOS, 1992 28 14.565 2,9 27,4 Australia, estudio QAHCS, 1992 28 14.179 16,6 51,2 Reino Unido, 1999 2 1.014 11,7 48 Dinamarca, 2002 17 1.097 9 40,4 Nueva Zelanda, 1998 13 3.720 11,3 37 Canadá 20 3.720 7,5 36,9 España 24 5.624 9,3 42,6 - 2.
Por la gravedad de los daños: hasta un 16% de los problemas de seguridad dan lugar a un daño grave al paciente, un 39% moderado y un 45% leve; dentro de los graves, un 1% va a ser fatal. Según el informe «To err is human», unas 100.000 muertes al año en EE. UU. son atribuidas a problemas de seguridad y según otro estudio posterior el cálculo es mayor, entre 210.000 y 440.000. Actualmente, se estima que puede llegar a ser la octava causa de muerte y da lugar al doble de fallecidos que los accidentes de tráfico y el cáncer de mama.
- 3.
Por el coste tanto económico como personal: se estima en casi 30.000 millones de dólares anuales en los hospitales de EE. UU., en algunas ocasiones dan lugar a demandas judiciales y puede afectar al profesional involucrado como segunda víctima.
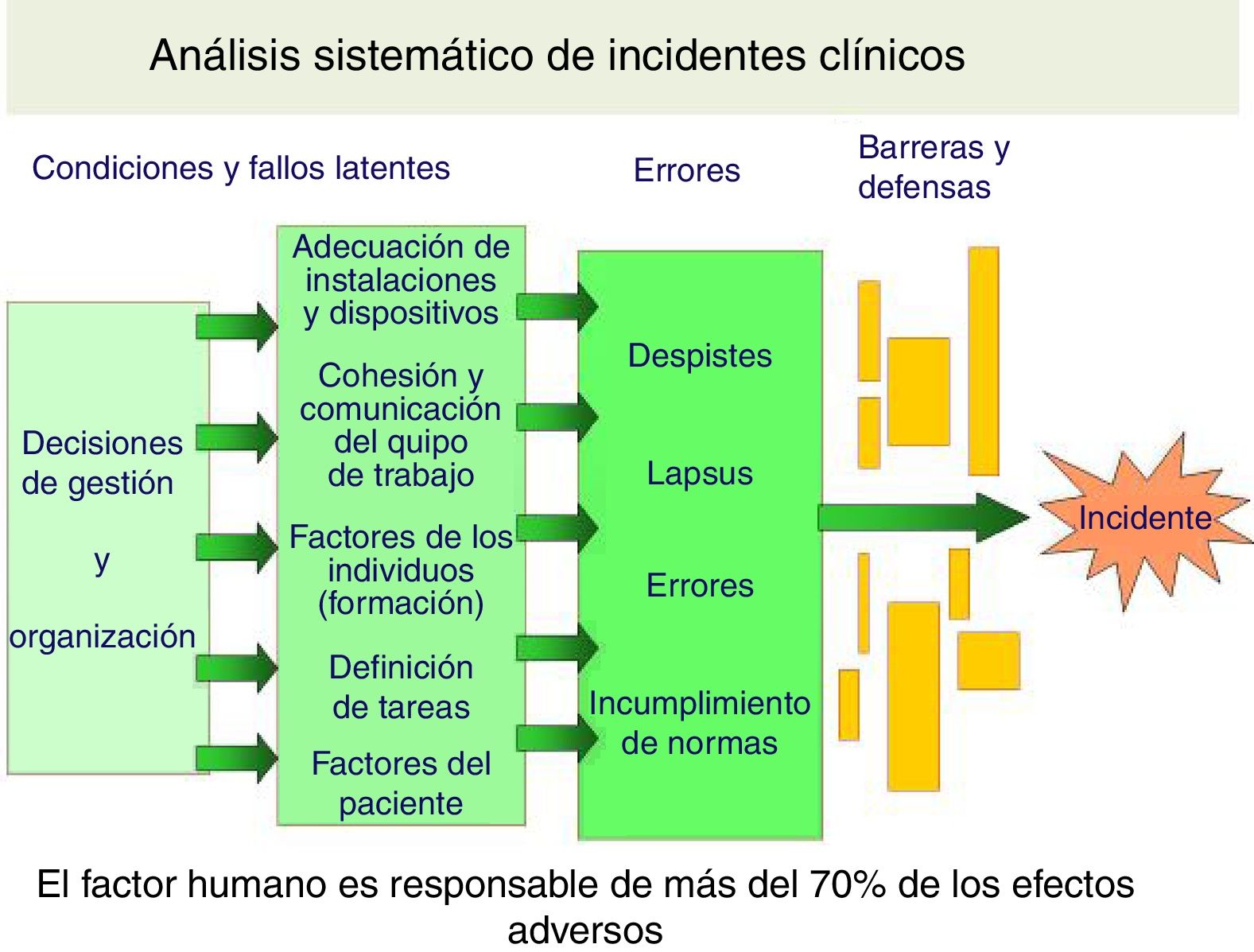
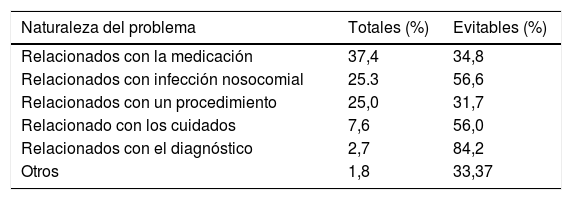
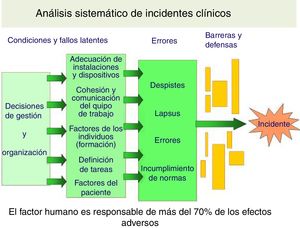
Siguiendo el ejemplo de la industria aeronáutica, el análisis de los incidentes y eventos adversos ha permitido ver cuáles son las causas más frecuentes y los factores que contribuyen en su aparición (tabla 2). En el medio hospitalario, un 37% de los eventos adversos están relacionados con los medicamentos, un 25% con procedimientos, un 25% infecciones nosocomiales, un 8% con cuidados y un 3% con el diagnóstico. A nivel de atención primaria, también los relacionados con la medicación son los más frecuentes y llegan al 50%, seguidos de comunicación (30%). El factor humano es la causa directa en más del 70% y la complejidad del sistema sanitario el principal factor subyacente, encontrando siempre varios fallos concatenados antes de que se produzca el daño7: técnica inadecuada, insuficiente formación, comunicación ineficaz, fallo en la supervisión, monitorización deficiente (fig. 1), etc. Pero lo más importante de todo es que más de un 40% son prevenibles y que la puesta en marcha de medidas correctoras sobre los errores y el aumento de defensas del sistema han demostrado su efectividad disminuyendo los eventos adversos.
Tipos de eventos adversos. Estudio ENEAS
| Naturaleza del problema | Totales (%) | Evitables (%) |
|---|---|---|
| Relacionados con la medicación | 37,4 | 34,8 |
| Relacionados con infección nosocomial | 25.3 | 56,6 |
| Relacionados con un procedimiento | 25,0 | 31,7 |
| Relacionado con los cuidados | 7,6 | 56,0 |
| Relacionados con el diagnóstico | 2,7 | 84,2 |
| Otros | 1,8 | 33,37 |
Actualmente, la seguridad del paciente es una prioridad para las autoridades y los sistemas sanitarios. En 2001 la Organización Mundial de la Salud (OMS) crea la Alianza Mundial para la seguridad del paciente8 y posteriormente las autoridades de nuestro país9 y de otros muchos publican sus directrices. Las estrategias internacionales en seguridad del paciente se orientan principalmente en 2grandes áreas: el cambio cultural de los profesionales y la implementación de prácticas seguras. La formación en seguridad del paciente es el primer paso para mejorar la cultura de seguridad y un elemento imprescindible para que los profesionales sanitarios entiendan por qué son necesarias las iniciativas en seguridad del paciente y cómo pueden aplicarlas. Esta formación en seguridad se debería implantar tanto en el grado, como en el posgrado y en la formación continuada.
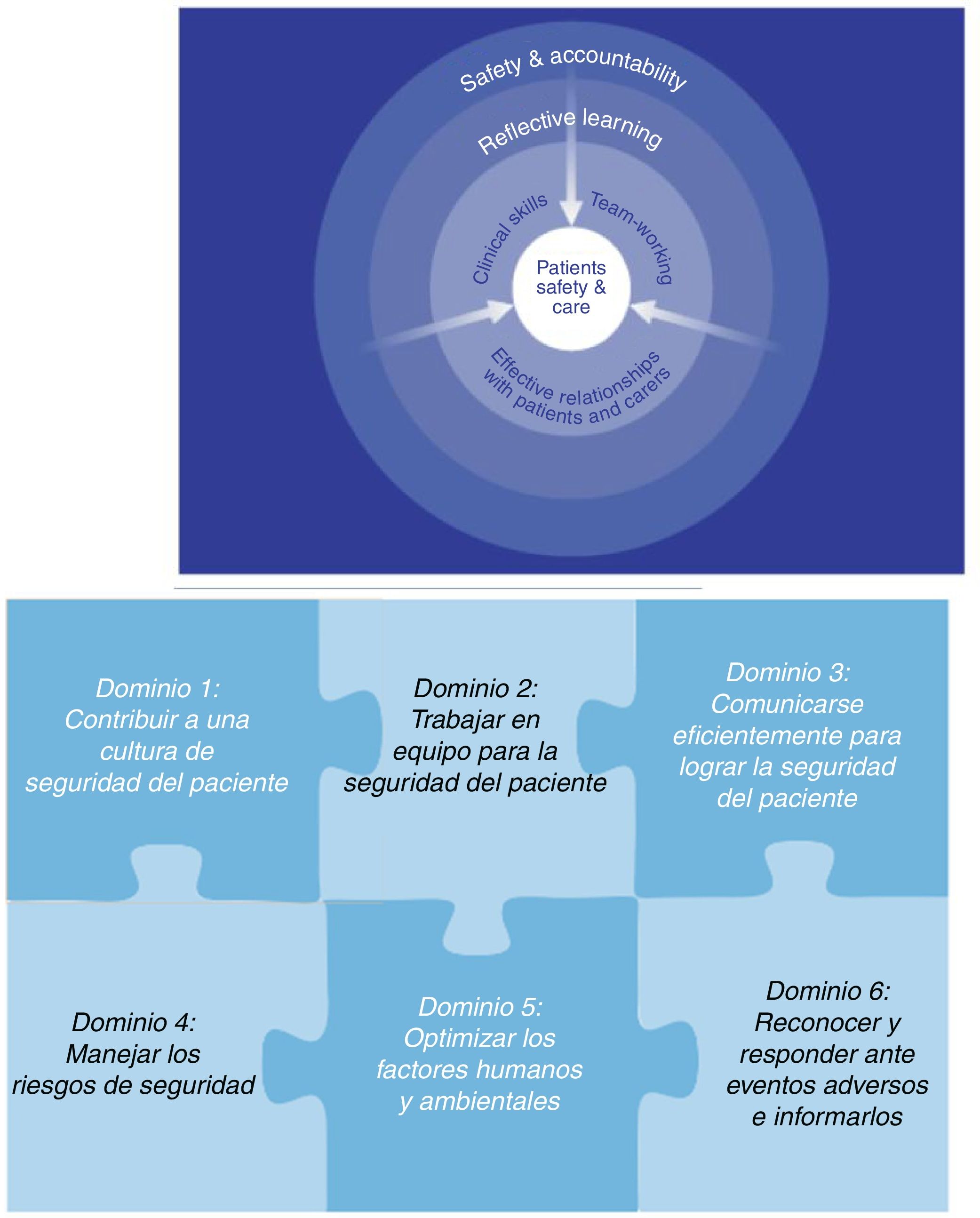
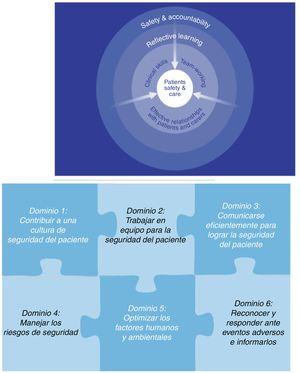
Las iniciativas más notables sobre formación en seguridad de paciente son las de Australia, Canadá y Reino Unido, con los aspectos más importantes coincidentes. El marco australiano publicado en 200510 distingue 7 categorías en el aprendizaje en seguridad: comunicación eficaz, uso de evidencia, eventos adversos, trabajo seguro, conducta ética, enseñanza y aprendizaje. En el Reino Unido se reconoce la competencia seguridad del paciente como nuclear y el resto (comunicación, trabajo en equipo, etc.) gira en torno a ella (fig. 2). El marco canadiense, publicado en 2009, desglosa la competencia seguridad en 6 dominios (fig. 2): contribuir a la cultura de la seguridad, trabajar en equipo, comunicarse eficientemente, manejar los riesgos, optimizar los factores humanos y ambientales, reconocer y responder ante eventos adversos e informarlos. La OMS desarrolló en 2011 una guía curricular específica11 con el objetivo de servir de orientación para la formación en seguridad, tanto en el grado como en la formación de especialistas. Posteriormente, se publicaron las recomendaciones de formación en seguridad del Consejo de la Unión Europea, de los distintos países y de las comunidades autónomas. El Ministerio de Sanidad propone un currículum mínimo de formación básica que incluye conceptos sobre prácticas clínicas seguras, comunicación, el trabajo en equipo y factores relacionados con los servicios de salud. La realidad actual es que todavía no se ha integrado universalmente la seguridad del paciente como formación transversal ni en el grado ni en la formación especializada, si bien es cierto que se ha iniciado en algunas universidades y centros.
Currículum de seguridad del paciente durante la residenciaComo formadores, tutores y jefes de estudio nos debemos implicar en la formación en seguridad del paciente de los residentes. Es posible y necesario implantar un currículum de seguridad en nuestros centros que incorpore básicamente las áreas que todas las iniciativas anteriormente reseñadas tienen en común: eventos adversos, comunicación eficaz y trabajo en equipo-factor humano. Las acciones formativas se diseñarán para cubrir estos aspectos y se complementarán optando por las más eficaces demostradas para el aprendizaje, dando cuerpo a un currículum de seguridad del paciente que se desarrolle a lo largo de toda la residencia.
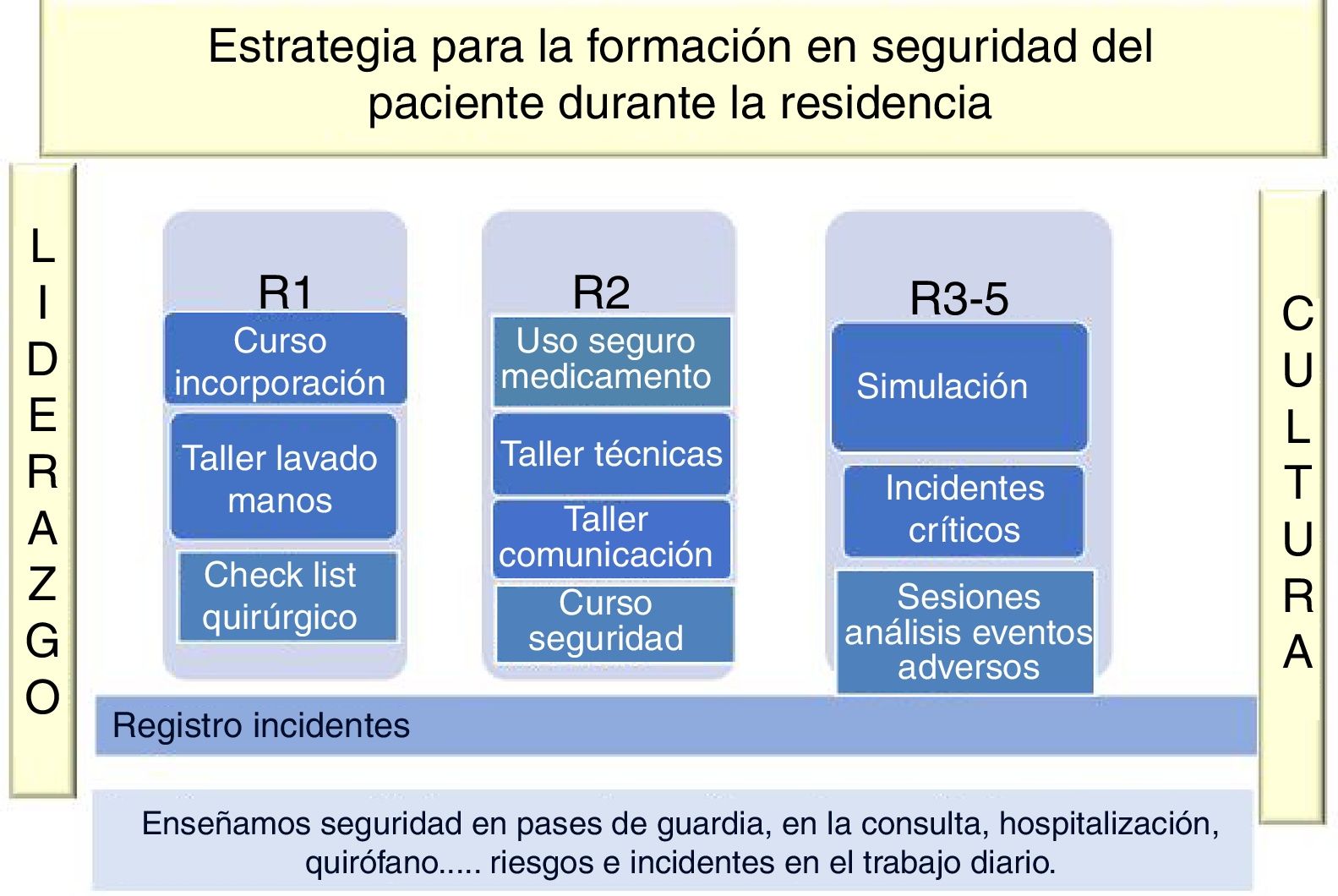
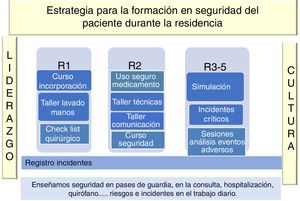
En el Hospital Universitario Fundación Alcorcón hemos desarrollado un modelo curricular (fig. 3) que integra actividades formativas múltiples, como cursos, talleres, recursos de Internet, simulación, pero fundamentalmente incorpora la seguridad y su aprendizaje en la actividad asistencial cotidiana: en la consulta, en el pase de visita, en los quirófanos, en las guardias, etc. Todo ello entendido como un continuum formativo e integrado en el desarrollo de todas las competencias de los profesionales sanitarios. A continuación, abordamos las actividades principales propuestas, siguiendo el modelo que se refleja en la figura 3:
- 1.
Cursos de seguridad del paciente, uso seguro del medicamento, comunicación eficaz, análisis incidentes, bioética.
- 2.
Talleres de prácticas seguras: lavado de manos, listado de verificación quirúrgica, talleres de técnicas, talleres quirúrgicos, etc.
- 3.
Recursos de Internet.
- 4.
Pases de visita-valoración de riesgos. Trabajo en equipo.
- 5.
Pases de guardia: detección y registro de incidentes, eventos adversos y casos centinela.
- 6.
Sesiones multiprofesionales análisis eventos adversos: rondas de seguridad.
- 7.
Casos críticos: tutor-residente y debate de casos.
- 8.
Simulación clínica.
Las actividades formativas, como se muestra en la figura 3, se desarrollan a lo largo de toda la residencia, los cursos teóricos y talleres se programan para poder ser realizados en los 2primeros años y el análisis de los eventos adversos en los 2últimos. Los incidentes críticos, la simulación y el registro de incidentes lo realizan durante todos los años de formación, aunque tienen más protagonismo a partir del segundo año. En cualquiera de las actividades y en todo momento, es necesario mantener un ambiente de confianza y evitar la cultura de la culpa en la que es fácil caer.
Curso de seguridad del pacienteEn el curso de acogida de los residentes de primer año incorporamos ya los conceptos de seguridad en todos los sentidos: seguridad de la información, seguridad del profesional y seguridad del paciente, haciendo hincapié en la importancia de los problemas de seguridad en nuestro ámbito hospitalario, donde uno de cada 150 pacientes que ingresa va a fallecer por un evento adverso. Durante el segundo año de residencia realizan un curso avanzado, donde identifican los incidentes o las situaciones imprevistas que puede producir o no daño al paciente, los eventos adversos (incidentes con daño) y los casos centinela (cuando causa la muerte o graves daños físicos o psicológicos) (tabla 3). De forma práctica, entienden el riesgo clínico o la probabilidad de que se produzca un incidente y aprenden del error analizando un caso centinela. Redescubren la importancia del factor humano, del trabajo en equipo y la comunicación. Construyen barreras protectoras en tareas cotidianas, como la prescripción, los procedimientos invasivos, la prevención de infecciones y cómo los pacientes y cuidadores pueden contribuir a su seguridad. Finalmente, abordan la comunicación honesta del evento adverso.
Casos centinela
| Casos centinela |
|---|
| Fallecimiento inesperado de un paciente |
| Intervención quirúrgica en sitio equivocado |
| Procedimiento erróneo |
| Pérdida de función permanente inesperada |
| Suicidio de paciente ingresado |
| Reacción hemolítica por transfusión de sangre equivocada |
| Violación o el maltrato sexual a una paciente ingresada |
| Fallecimiento de un recién nacido a término |
| Hiperbilirrubinemia neonatal severa |
| Estudio radiológico a paciente embarazada |
| Dosis excesiva de radioterapia |
| Olvido de material tras intervención |
De forma práctica y con formato de tiempo más breve que los cursos tradicionales, se realiza la formación en lavado de manos, listado de verificación quirúrgica, talleres de técnicas (punciones de cavidades, vías centrales, intubación, suturas, técnicas anestésicas regionales, endoscopias, uso desfibrilador, etc.), talleres quirúrgicos, uso seguro del medicamento.
Las actividades formativas relacionadas con la seguridad, como la comunicación, la ética y el profesionalismo, son también obligatorias y junto con los talleres se programan fundamentalmente en los 2primeros años de residencia. El especialista en formación va adquiriendo las competencias necesarias para el ejercicio de su profesión sin riesgo para el paciente.
Recursos de InternetEn las distintas actividades programadas desde la incorporación difundimos y recordamos las páginas donde están los principales recursos con material audiovisual relevante:
Actividad asistencial con el residente: detección de riesgos, trabajo en equipoEl residente se incorpora a la actividad asistencial y desde el inicio se sumerge en la cultura de la seguridad. En la práctica clínica diaria tenemos que mostrar cómo las situaciones de riesgo y los problemas de seguridad son frecuentes y que los incidentes van a ocurrir, aunque seamos expertos. Riesgo, peligro e incertidumbre son hechos asociados a la vida e inseparables de la práctica clínica y la atención sanitaria. Los riesgos son múltiples e interdependientes:
- –
El riesgo inherente al paciente en sí mismo: patología, edad, comorbilidad, nivel educativo, etc.
- –
El relacionado con las decisiones médicas (tanto preventivas, como diagnósticas y terapéuticas).
- –
El ocasionado por aplicación de estas y los cuidados recibidos.
En nuestro pase de visita, en la consulta, en el quirófano, en la guardia, aprendemos y enseñamos seguridad a través del análisis de riesgos. Debe ser una rutina en nuestra asistencia valorar cuales son los riesgos más frecuentes y potencialmente más graves, cuáles son reducibles o eliminables y qué podemos hacer para evitar el daño al paciente. Establecer una lista de verificación con las siguientes preguntas ayuda al análisis:
- –
¿Qué procedimientos y prácticas «de riesgo» o inseguros hacemos en nuestro trabajo?
- –
¿Existen procedimientos para detectarlos?
- –
¿Cuáles podríamos cambiar por otros más seguros?
- –
¿Quién más puede ayudar en esta situación: las enfermeras, el paciente?
Después del análisis, aplicamos el conocimiento científico para disminuir el riesgo a través de la implantación de prácticas clínicas seguras. Muchas prácticas seguras son conocidas: protocolos, listas de verificación quirúrgica, pero en la literatura tenemos una buena base para trabajar:
- –
Prácticas seguras basadas en la evidencia.
- –
Prácticas seguras del Consenso National Quality Forum.
- –
La iniciativa «Salvar 100.000 vidas», Institute for Healthcare Improvement.
- –
Prácticas seguras en España (Ministerio de Sanidad).
Analizar los riesgos y los incidentes vistos en nuestra actividad diaria, e identificar los factores desencadenantes y contribuyentes nos ayuda a poner barreras para que no ocurra el evento adverso. Ante un evento adverso o un incidente, la actuación precoz para evitar el daño sobre el paciente, la asunción de la responsabilidad, el análisis y la comunicación son fundamentales en el aprendizaje y la implantación posterior de las mejoras necesarias para que no ocurra otra vez12.
Pase de guardia: detección de incidentes y eventos adversos. Trabajo en equipoLa guardia es una actividad donde es frecuente detectar incidentes y eventos adversos en los pacientes atendidos, por ello el pase de la guardia es un buen momento donde recogerlos y recabar información para el registro posterior. Todos los profesionales del servicio participan en el pase de guardia ya que la información que aportan enfermeras, residentes y adjuntos se complementa, hace que el conocimiento del incidente sea más completo y se pone de relevancia la importancia del trabajo en equipo como una de las barreras para evitar el daño.
Para que la comunicación de incidentes y eventos adversos sea útil y eficaz, es necesario que las sesiones de pase de guardia estén basadas en la cultura de no culpabilizar, en presentar los errores como fallos del sistema. Lo más importante cuando surge un problema no es quién lo ha producido, sino ¿qué lo ha ocasionado?, ¿cómo?, ¿cuándo?, ¿dónde?, ¿por qué?, ¿quién más puede ayudar en esa situación, las enfermeras, el paciente?, ¿cómo se podría haber evitado? y ¿qué podemos aprender?
Una vez recabada la información del incidente, realizamos con el residente el registro del incidente en el sistema de registro oficial del centro. Existen varios registros en España, el más conocido y utilizado es el registro de reacciones adversas a la medicación o RAM o tarjeta amarilla del Ministerio de Sanidad. En 2009, el Ministerio de Sanidad puso en marcha el registro nacional de incidentes y eventos adversos Sistema de Notificación y Aprendizaje para la Seguridad del Paciente (SiNASP), descentralizado en las diferentes comunidades autónomas. En la Comunidad de Madrid, CISEM es el registro implantado. Aparte de los sistemas de notificación generales, están muy desarrollados los que abarcan monográficamente algún aspecto sanitario concreto: farmacoterapia (tarjeta amarilla) y transfusiones. También hay excelentes sistemas de notificación de algunas especialidades, como Anestesia13.
Los registros se caracterizan por ser voluntarios y anónimos. De cada incidente se recoge una descripción cronológica y geográfica del hecho, lo que se hizo bien y funcionó adecuadamente, lo que no se hizo bien y falló, lo que contribuyó a que ocurriera y sí se podría haber evitado.
Aprender del error es necesario para mejorar la atención de nuestros pacientes. De esta forma, contribuiremos de forma notable a la cultura de seguridad y a orientar al residente hacia la competencia nuclear.
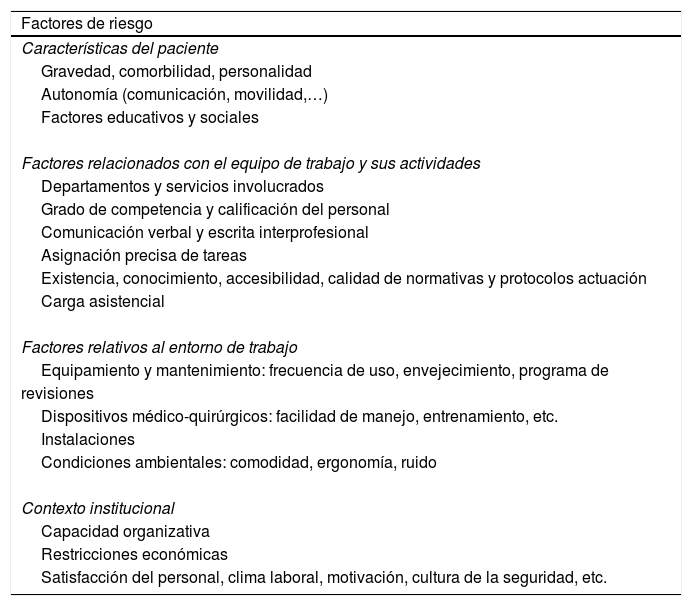
Sesiones multiprofesionales de análisis de incidentes y eventos adversosLas sesiones multiprofesionales de análisis de incidentes se proponen como un instrumento de mejora de la calidad en todos los servicios. Son conocidas las llamadas rondas de seguridad en Anestesia, Intensivos y Urgencias, y casi desconocidas en el resto de las especialidades. Sin embargo, es recomendable su implantación en todas las unidades y centros. Los residentes en sus últimos 2años deben formar parte de estas sesiones como parte de su aprendizaje de la competencia seguridad. Los componentes de las rondas de seguridad son miembros del equipo de trabajo habitual: médicos, enfermeras, residentes, etc. En las rondas se analizan de forma estructurada los incidentes y eventos adversos ocurridos, a fin de determinar los factores subyacentes (tabla 4) que han contribuido a su aparición, más que en conductas individuales, con la finalidad de identificar y desarrollar mejoras potenciales para disminuir la probabilidad de que ocurran en el futuro; es el denominado análisis causa-raíz14.
Factores de riesgo asociados a los incidentes de seguridad
| Factores de riesgo |
| Características del paciente |
| Gravedad, comorbilidad, personalidad |
| Autonomía (comunicación, movilidad,…) |
| Factores educativos y sociales |
| Factores relacionados con el equipo de trabajo y sus actividades |
| Departamentos y servicios involucrados |
| Grado de competencia y calificación del personal |
| Comunicación verbal y escrita interprofesional |
| Asignación precisa de tareas |
| Existencia, conocimiento, accesibilidad, calidad de normativas y protocolos actuación |
| Carga asistencial |
| Factores relativos al entorno de trabajo |
| Equipamiento y mantenimiento: frecuencia de uso, envejecimiento, programa de |
| revisiones |
| Dispositivos médico-quirúrgicos: facilidad de manejo, entrenamiento, etc. |
| Instalaciones |
| Condiciones ambientales: comodidad, ergonomía, ruido |
| Contexto institucional |
| Capacidad organizativa |
| Restricciones económicas |
| Satisfacción del personal, clima laboral, motivación, cultura de la seguridad, etc. |
El análisis causa-raíz de los incidentes tiene las siguientes fases:
- –
Describir la secuencia temporal con un período suficiente para explicar las causas del incidente. Fecha, hora, día de la semana y lugar.
- –
Identificar los errores activos o causas inmediatas, que se definen como aquellos cometidos por los profesionales en contacto directo con el paciente y que tienen o pueden tener un efecto inmediato sobre este (error por distracción, por equivocación, transgresión).
- –
Para cada error activo, identificar los factores latentes o contribuyentes (tabla 4), que no tienen una relación temporal inmediata y son responsabilidad de personas que no están en contacto directo con el paciente (relacionados con el paciente, relacionados con el individuo, relacionados con la tarea, relacionados con el equipo, relacionados con el lugar de trabajo, relacionados con la organización) (al menos 2 latentes por cada activo).
- –
Medidas correctoras para cada factor latente, fecha de implantación y estrategia de seguimiento.
- –
Resultado del incidente: nada, morbilidad menor, morbilidad intermedia, morbilidad mayor, muerte.
Las causas-raíz más frecuentes encontradas en los registros son fallos en la comunicación efectiva, fallos en la organización, insuficiente información disponible, problemas de la continuidad asistencial, escasa estandarización de procedimientos, falta de entrenamiento o habilidades en determinados procedimientos, instalaciones y recursos obsoletos, insuficiente automatización de procesos de control de pacientes y fallos en la evaluación del paciente.
El registro del centro de incidentes y eventos adversos del centro es la mejor fuente para iniciar el análisis. Serán objeto principal de análisis los incidentes más frecuentes o graves y todos los eventos adversos. De entre los eventos adversos, priorizaremos siempre los sucesos centinela; de hecho, el término centinela refleja la relevancia del accidente, tanto por su gravedad, como por su presunta evitabilidad y por la necesidad de realizar inmediatamente un análisis cuidadoso para valorar cuales han sido los factores condicionantes que han facilitado su aparición y establecer los cambios precisos para que no vuelva a ocurrir.
La participación del residente en las rondas de seguridad y en el análisis causas-raíz le permitirá no solo mejorar la competencia seguridad del paciente, sino también la comunicación, el trabajo en equipo, la búsqueda de la mejor evidencia, la gestión y el uso de recursos.
Sesiones de incidentes críticosLas sesiones de incidentes críticos con residentes y tutores han mostrado una elevada efectividad en el aprendizaje. Los incidentes críticos según la definición clásica de Flanagan son aquellos sucesos de la práctica profesional que nos causan sorpresa o inquietud por presentar resultados inesperados o por haber provocado una reflexión. No necesariamente son situaciones de gravedad. Un incidente crítico es, por lo tanto, cualquier evento inesperado que exige improvisar una respuesta, en general, de forma rápida. Los errores de la práctica médica, los problemas surgidos por mala comunicación (con el paciente, familia o con otros profesionales), los dilemas éticos son, entre otros, marcos en los que acontecen incidentes críticos. Muchas veces nos causan malestar e insatisfacción y la sensación de haber podido actuar de diferente forma. El análisis de incidentes críticos es una herramienta para mejorar la seguridad del paciente, prevenir errores, adoptar medidas para que no se repitan y para reflexionar sobre valores o actitudes profesionales15.
Los incidentes críticos se pueden abordar de forma individual como reflexión del residente y el tutor que lo revisa y le da feedback, pero también se puede realizar como sesión con todos los residentes e incluso multiprofesional. En las grupales, el residente presenta el incidente, todos los participantes opinan sobre los problemas y los dilemas planteados, y el tutor-moderador actúa como facilitador, favoreciendo la participación de todos con preguntas abiertas que inviten a explicar. La dinámica del grupo se dirige a la identificación de problemas personales y de la organización subyacentes, las emociones negativas y los valores implicados.
Los principios que deben regir los incidentes críticos son: clima de confianza, respeto y apoyo, no culpabilizar (no hay personas buenas ni malas, sino actuaciones correctas o incorrectas), aceptar el error y aprender de él mediante la reflexión, centrar los problemas en las barreras del sistema y facilitar la expresión de todos los componentes del grupo.
En las sesiones grupales de incidentes críticos se distinguen las siguientes etapas:
- –
Inicio: el moderador saluda al grupo, enuncia el caso y presenta las normas de funcionamiento.
- –
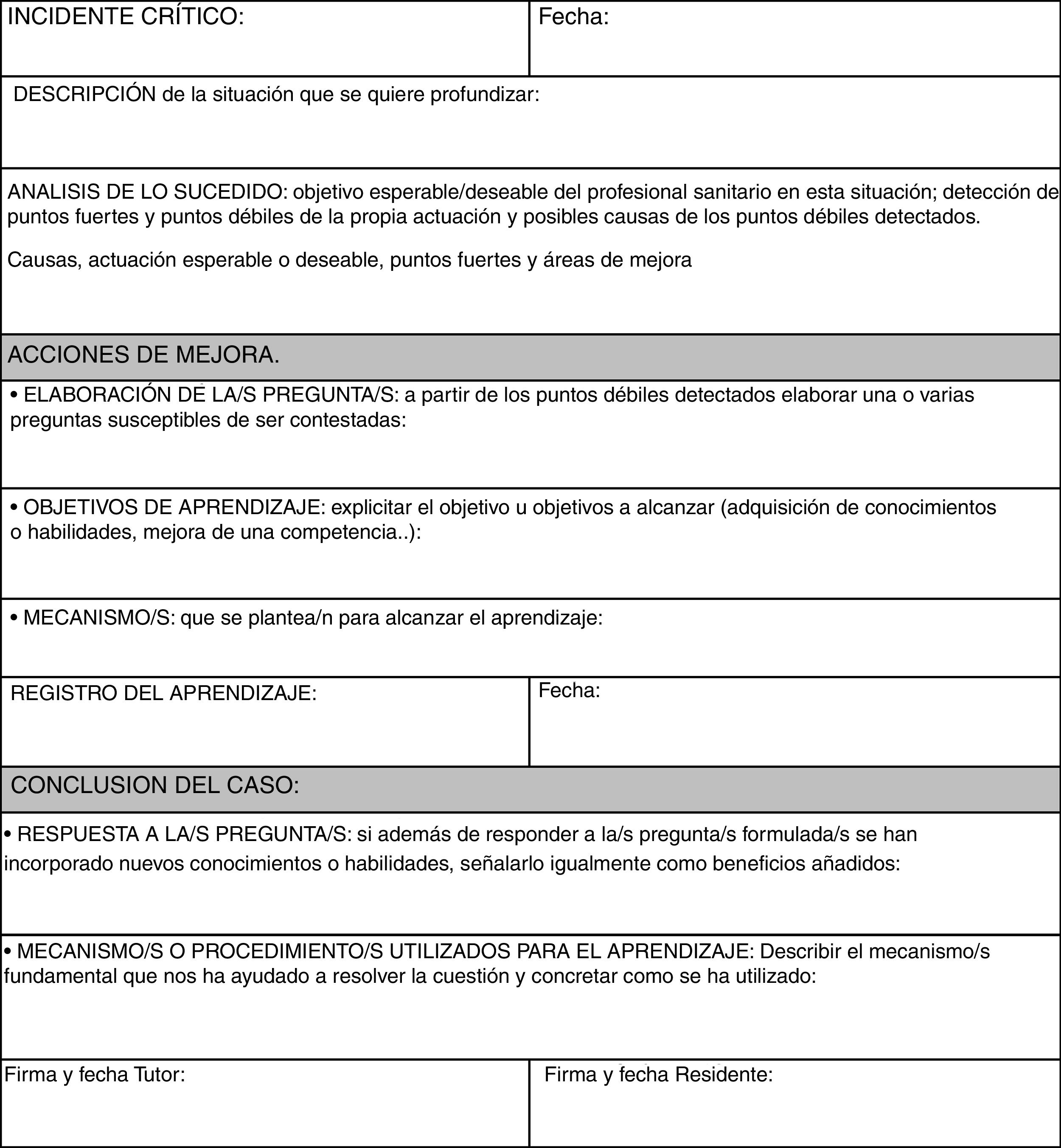
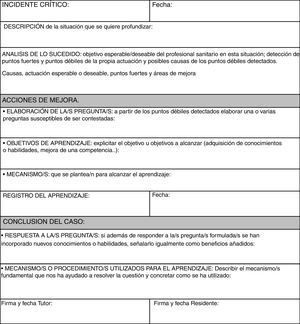
Presentación del caso: el residente cuenta el caso o lee el informe de incidente crítico que ha realizado, donde reflexiona siguiendo el esquema propuesto en nuestra Comisión de Docencia (fig. 4). Describe el suceso con la actuación llevada a cabo, las emociones despertadas, el resultado de esa actuación, con los problemas a los que dio lugar, los dilemas que se plantean y las enseñanzas del caso.
- –
Proceso de análisis del caso: primero, se identifica el o los problemas: el moderador formula preguntas abiertas para que responda el grupo, del tipo: ¿quiénes son los principales afectados?, ¿cuáles han sido los problemas? Segundo, se contextualiza el problema biográficamente: se trata de conducir al grupo a reflexionar a partir de su experiencia, tomando como referencia el caso presentado, a partir de preguntas como: ¿habéis vivido una situación similar a esta?, ¿podéis contar un caso parecido? Tercero, se reconduce el currículum oculto abordando el caso desde la solidaridad emocional: ¿en alguna ocasión os habéis sentido igual que el protagonista de este caso?, ¿qué sentimientos despierta lo que ha presentado vuestro compañero? Finalmente, se analizan las posibles alternativas de acción: ¿qué podría haberse hecho?, ¿creéis que podría haberse evitado?
- –
Cierre de la sesión: el moderador motiva al grupo para que saque sus propias conclusiones, con el objetivo de que integre lo aprendido en su propia experiencia. Para ello, puede formular alguna pregunta del tipo: ¿en qué situaciones nos pueden surgir problemas como el aquí planteado?, ¿qué podemos aprender de lo sucedido?, ¿qué medidas organizacionales se podrían adoptar?
El tutor periódicamente sintetiza la información recogiendo lo expresado por el grupo.
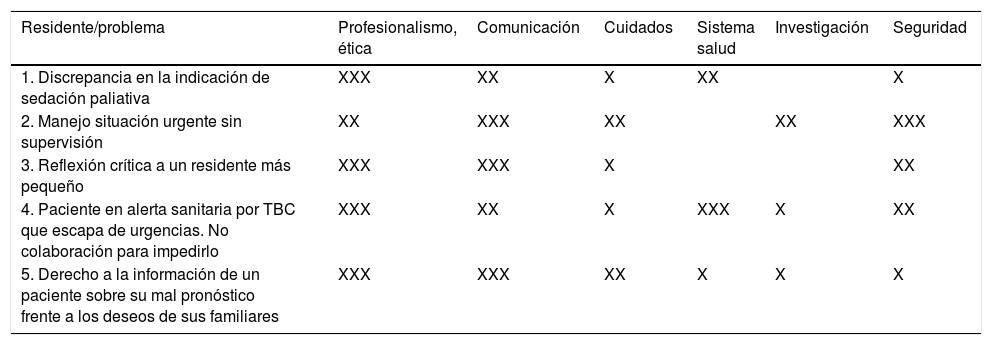
En los incidentes críticos, el residente aprende sobre la acción, reflexiona sobre una experiencia vivida y desarrolla simultáneamente múltiples competencias. Junto con la simulación, el incidente crítico es la actividad formativa que más competencias abarca, como se pone de manifiesto en la tabla 5, donde se recogen algunos de los incidentes críticos de nuestra unidad docente.
Competencias implicadas en los incidentes críticos analizados por los residentes
| Residente/problema | Profesionalismo, ética | Comunicación | Cuidados | Sistema salud | Investigación | Seguridad |
|---|---|---|---|---|---|---|
| 1. Discrepancia en la indicación de sedación paliativa | XXX | XX | X | XX | X | |
| 2. Manejo situación urgente sin supervisión | XX | XXX | XX | XX | XXX | |
| 3. Reflexión crítica a un residente más pequeño | XXX | XXX | X | XX | ||
| 4. Paciente en alerta sanitaria por TBC que escapa de urgencias. No colaboración para impedirlo | XXX | XX | X | XXX | X | XX |
| 5. Derecho a la información de un paciente sobre su mal pronóstico frente a los deseos de sus familiares | XXX | XXX | XX | X | X | X |
X: poco; XX: bastante; XXX: mucho.
Los incidentes críticos son un método efectivo en el aprendizaje de los profesionales sanitarios para trabajar los principios de la seguridad del paciente, introducir valores éticos, detectar errores en la organización sanitaria y detectar necesidades de formación. Reflexionando en grupo sobre las experiencias laborales difíciles, se identifican las emociones negativas, los dilemas suscitados, se explicita el currículum oculto y se facilita el cambio de actitudes poco profesionales y la adopción de medidas organizacionales correctoras16. Para trabajar sobre análisis grupal de incidentes críticos, es imprescindible conseguir un clima de confianza, comodidad y apoyo mutuo. Aceptar y compartir el error en un contexto que apuesta por un futuro en el que se puedan superar es una de las mejores formas de prevenir el burnout.
Recuerda- –
La seguridad del paciente es un grave problema sanitario por su incidencia, gravedad y coste. Disminuir los eventos adversos y el daño relacionados con la atención clínica es un reto y la formación en seguridad del paciente de los profesionales sanitarios es clave para lograrlo.
- –
Siguiendo las directrices de la OMS para la formación en seguridad, se propone una estrategia formativa con distintas actividades formativas a realizar a lo largo de la especialidad y adecuadas a cada momento formativo: cursos, talleres, sesiones de análisis de eventos adversos, incidentes críticos.
- –
El residente aprende en la acción con la valoración de riesgos y detección de incidentes en la consulta, la hospitalización, la urgencia o el quirófano.
- –
Los incidentes críticos precisan de un clima de confianza, respeto, apoyo y la no culpabilización. Aceptar el error y aprender de él mediante la reflexión es fundamental para mejorar el cuidado de nuestros pacientes.