P-409 - RESPUESTA PATOLÓGICA COMPLETA TRAS NEOADYUVANCIA EN CÁNCER DE RECTO, JUSTIFICACIÓN PARA LA ESTRATEGIA WATCH AND WAIT
Hospital Príncipe de Asturias, Alcalá de Henares.
Introducción: Gracias a su disposición anatómica (órgano pélvico, subperitoneal y fijo), en el arsenal terapéutico del cáncer rectal localmente avanzado disponemos, además de la quimioterapia (QT) al igual que en colon, la posibilidad de administrar radioterapia (RT) en la neoadyuvancia. Así mismo, la cirugía oncológica asocia alta morbimortalidad: disfunción genitourinaria, fecal, dehiscencia anastomótica y alta tasa de ostomías. Este conjunto de factores, sumado a que la prevalencia de cáncer rectal es cada vez mayor en población de edad avanzada, ha hecho plantear la posibilidad de evitar la cirugía en pacientes respondedores a tratamiento neoadyuvante. Nace por tanto el concepto de Watch and Wait (WW), auspiciado por la Dra. Habr-Gama desde el año 2004. La base teórica descansa sobre el principio de respuesta clínica completa (cCR) en la endoscopia y resonancia magnética (cT0N0M0). Esto a su vez se cimenta en la literatura, donde se ha reportado una tasa de respuesta patológica completa (pCR) del 5-30% según la serie, definida como la ausencia de tumor residual (ypT0N0) en piezas quirúrgicas de pacientes intervenidos tras neoadyuvancia.
Objetivos: Establecer y comparar con la literatura la tasa de pCR tras neoadyuvancia en piezas quirúrgicas de cáncer de recto obtenidas en nuestro centro en un periodo de 10 años.
Métodos: Fueron recogidos los datos relativos a pacientes intervenidos por adenocarcinoma de recto en nuestro servicio entre 2010-2020, estableciéndose dos grupos en relación a la edad (≥ 75 años y < 75 años). Los datos fueron recogidos en una hoja de cálculo de Microsoft Excel®.
Resultados: Como se muestra en la figura, un total de 21 pacientes presentaron pCR (ypT0N0) de 127 que recibieron neoadyuvancia (16,5% del total). Por subgrupos de edad no se observaron diferencias significativas, siendo la tasa de pCR del 14,8% en ≥ 75 años y del 17% en < 75 años (p = 0,736228). Todos los casos intervenidos (con o sin neoadyuvancia) tenían un estadiaje clínico II o III de la AJCC (T3-4 y/o N+ y M0).
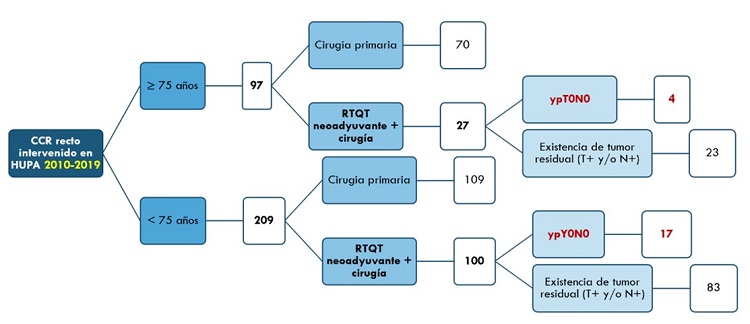
Conclusiones: Hoy en día no existen claras guías o recomendaciones respecto a la implementación del WW en todos los centros hospitalarios, limitándose a aquellos con mayor experiencia y volumen con el objetivo de lograr estudios con la suficiente significación estadística para dar recomendaciones con mayor nivel de evidencia. No obstante, la indicación parece girar en torno a pacientes con tumores de recto localmente avanzado (estadio II-III) con alto riesgo quirúrgico o que rechazan las complicaciones asociadas a la cirugía, dada su morbilidad. Como ya se dicho, este concepto nace de la ausencia de tumor residual (pCR) en algunos casos tratados con neoadyuvancia, que según la literatura ronda el 5-30%. Esto se confirma en nuestro estudio, donde la pCR hallada en el periodo de 10 años y con una muestra de 127 pacientes ha sido del 16,5%, sin diferencias en cuanto a edad, lo cual parece estar en un punto intermedio de lo publicado hasta la fecha. Ello supone un dato alentador para la implementación de la estrategia WW en un futuro.








